涎腺分泌性癌(SCC)的分级和风险分层说明: SC 1级
生长范围局限,多呈现囊性外观(图2A)。肿瘤呈分叶状,巢状生长,这些巢状结构由纤维隔膜包绕,呈轻到中度纤维化,具有微囊或管状生长模式,并产生PAS阳性分泌物(图2A、B)。在一些病例中,可见衬覆钉突状细胞的乳头状结构(图2C、D)。细胞核呈圆形或椭圆形,规则排列,核呈空泡状,染色质细腻,核仁居中。核分裂象、PNI 或LVI仅偶尔出现,无肿瘤性坏死。 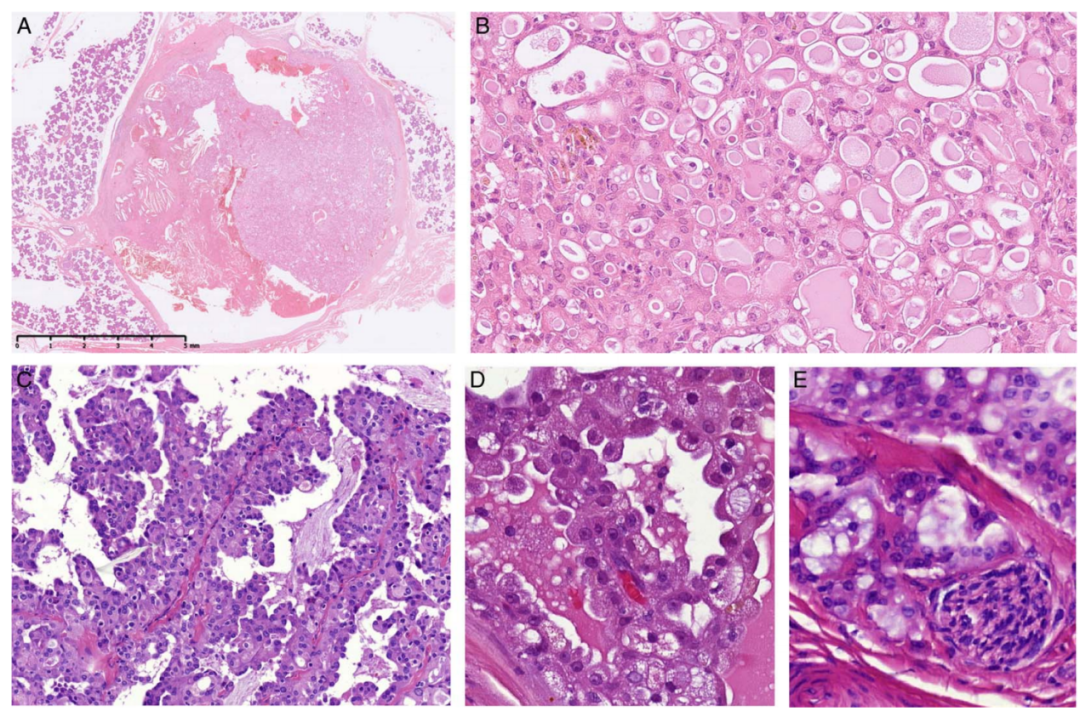
图2. SC 1级。边界清楚,可见囊性区域(A)。肿瘤呈分叶状,肿瘤细胞巢被纤维间隔分隔,呈微囊状或管状生长,腔内有嗜酸性物质(B)。在一些病例中,可见乳头状结构(C)和钉状细胞(D)。PNI少见(E)。
SC 2级
肿瘤生长范围局限,但没有包膜,通常呈叶状,侵袭性生长(图3A)。瘤细胞以实性、筛状或乳头状形式生长,通常带有微囊腔,并产生PAS阳性、偶尔呈蓝色的物质(图 3B )。
在少数病例中,可见乳头状突起的囊性结构,以及大汗腺肿瘤细胞形态。瘤细胞核折叠,具有轻度至中度多形性、核沟和1至多个增大的嗜酸性核仁(图3C)。有丝分裂指数>3但<10个/2mm2 (图3C )。纤维化 /硬化程度严重,且间隔较宽,常见PNI或LVI,但通常不会影响周围血管(图3D、E )。常见肿瘤 性坏死,坏死区域呈灶性分布(图1 )。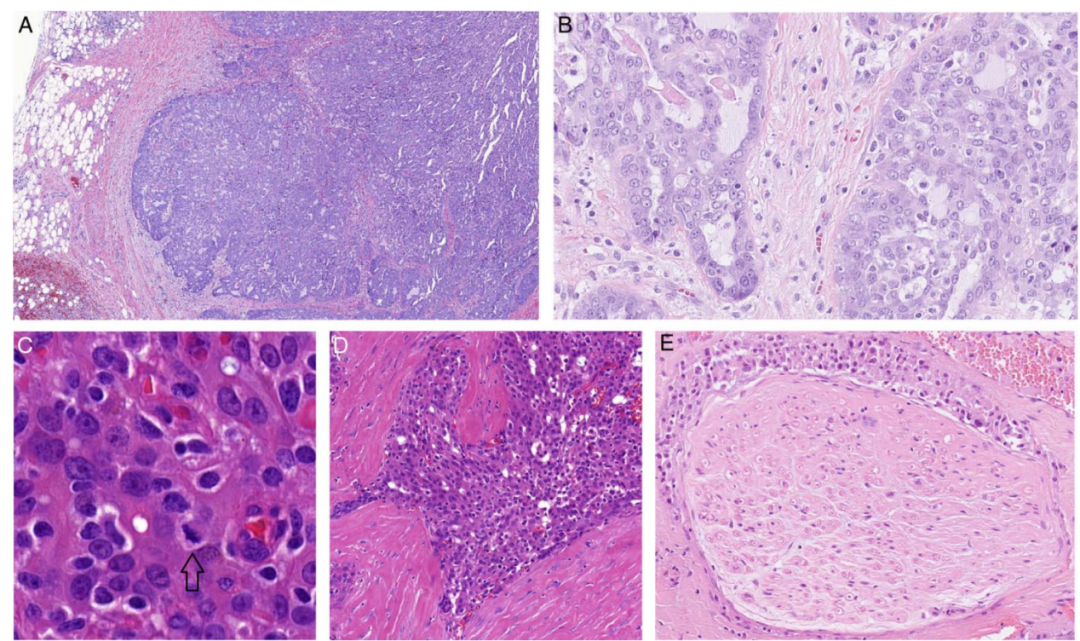
图3. SC2级。肿瘤局限性生长,但没有包膜,部分区域浸润性生长(A )。肿瘤细胞呈 实性、筛状或乳头状生长,通常可见微囊腔(B)。细胞核轻至中度多形、 有核沟和1个或更多大的嗜酸性核仁;可见少量核分裂象(箭头)( C)。一些肿瘤区域伴有明显的硬化( D )并且常见PNI( E ) 。
SC 3级
肿瘤生长具有破坏侵袭性,肿瘤大部分为实性,微囊性区域范围有限或缺失(图 4A)。在一些病例中,可见肿瘤细胞巢存在出芽生长(<10个肿瘤细胞的巢),或单个细胞位于促纤维结缔组织增生基质中(图4B)。这些肿瘤具有高度硬化的特征(图 4A)。细胞核具有明显的多形性和奇异性(图4C)。一些病例显示多核仁及大核仁(图4D)。肿瘤出现地图状坏死。常见PNI、LVI(肿瘤内和肿瘤外均可见),有丝分裂指数>10/2mm2,Ki-67>31%(图1、4B、4E)。常规的SC突然转变为缺乏典型特征的SC,是SC的高级别转化(HGT,图5A-D)。 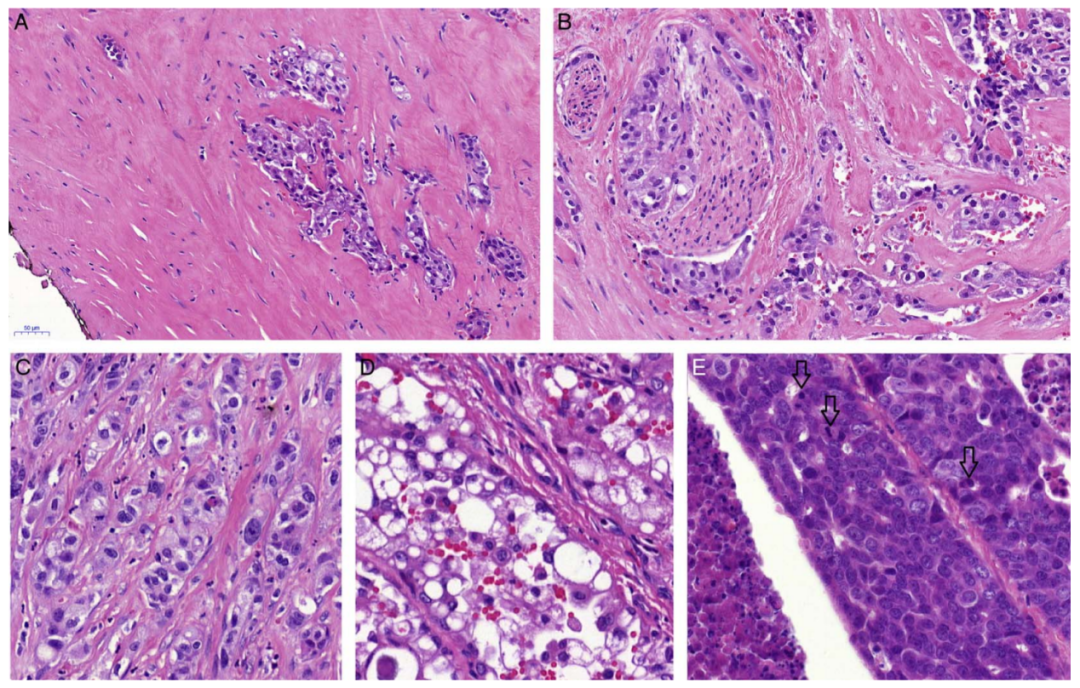
图4. SC 3级。肿瘤没有包膜,浸润性生长,显著硬化(A)。肿瘤细胞呈实性生长,没有微囊性结构,并可见肿瘤出芽;几乎所有病例都存在PNI(B)。一些区域可见显著的核多形性(C)。可见大核仁(D)。核分裂象(箭头)和肿瘤性坏死很明显(E)。
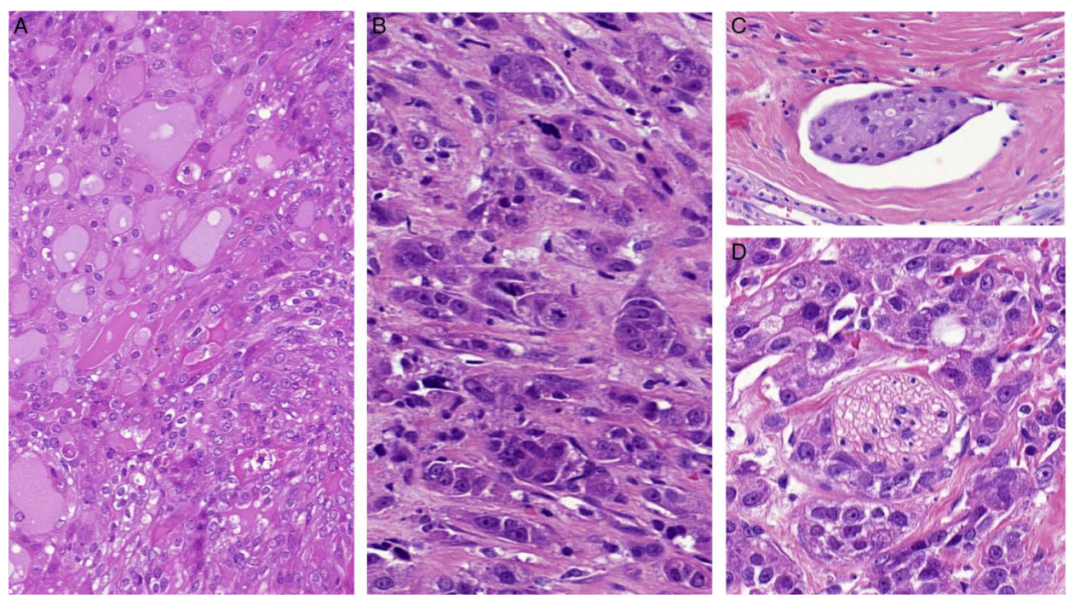
图5. SC的高级别转化。经典型SC(左)突然转变为高级别形态,缺乏SC(右)的原始特征(A)。高级别区域的生长和细胞核特征为3级,核多形性常见,核分裂象多(B)。几乎所有病例都存在LVI(C)和 PNI(D)。
免疫组化特点
①96%表达S-100,92%表达Mammaglobin。 ②14.6%局灶表达P63,13.6%弱表达DOG-1,所有患者均不表达NOR1。 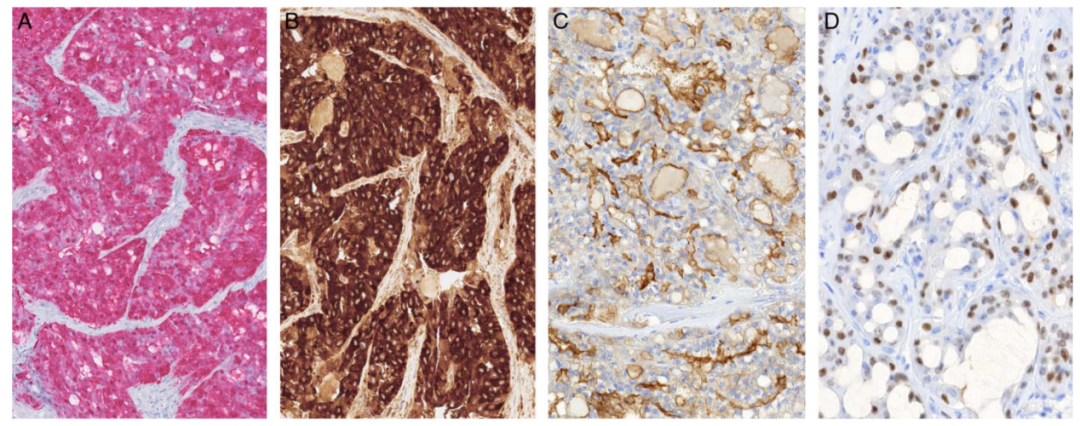
图6.几乎所有病例均表达S-100蛋白(A)和Mammaglobin(B)。DOG1几乎总是阴性,但个别3级肿瘤细胞DOG1强表达(管腔及细胞膜)(C)。一个2级病例显示60%的肿瘤细胞中有p63的核表达(D)。
分子遗传学改变
81.8%的患者存在ETV6::NTRK3基因融合,5.6%的患者存在ETV6::RET融合,0.5%的患者存在VIM::RET融合。 |
#涎腺分泌性癌#的分级和#风险分层#,#肿瘤##头颈部肿瘤#
85