JAMA:非体外循环CABG可降术后急性肾损伤风险
2014-06-04 高晓方 译 医学论坛网
加拿大一项研究表明,与体外循环冠脉旁路移植(on-pump CABG)相比,非体外循环冠脉旁路移植(off-pump CABG)可降低术后急性肾损伤风险,但无证据显示非体外循环冠脉旁路移植患者1年时保留肾功能更佳。在这种情况下,轻至中度急性肾损伤的危险减少干预措施不改变患者长期肾功能状态。论文于6月2日在线发表于《美国医学会杂志》(JAMA)。该研究名为“CORONARY”研究,共纳入4752例首
加拿大一项研究表明,与体外循环冠脉旁路移植(on-pump CABG)相比,非体外循环冠脉旁路移植(off-pump CABG)可降低术后急性肾损伤风险,但无证据显示非体外循环冠脉旁路移植患者1年时保留肾功能更佳。在这种情况下,轻至中度急性肾损伤的危险减少干预措施不改变患者长期肾功能状态。论文于6月2日在线发表于《美国医学会杂志》(JAMA)。【原文下载】
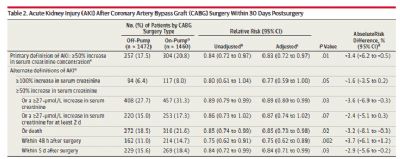
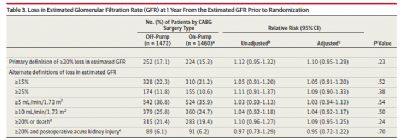
该研究名为“CORONARY”研究,共纳入4752例首次接受孤立性CABG治疗的患者,并随机给予非体外循环(n = 1472)和体外循环(n = 1460)手术。此项研究对CORONARY中具备肾功能资料的2923例患者进行了亚研究分析;上述患者均在手术后期间和1年时测定了血清肌酐浓度。主要转归指标为手术30天时急性肾损伤和1年时肾功能丢失(肾小球滤过率下降≥20%)。
原始出处:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#体外循环#
66
#损伤#
69