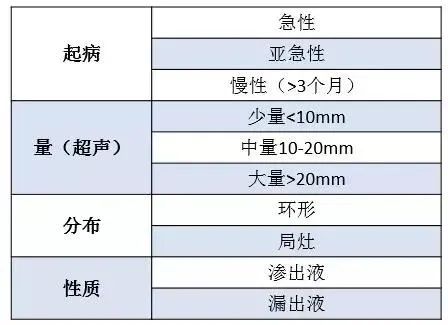
-
触诊:心尖搏动弱;
-
叩诊:心浊音界向两侧扩大,心包积液征(Ewart),即背部左肩胛下角出现肺实变体征(浊音、语音增强剂支气管呼吸音);
-
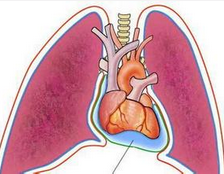
听诊:心包叩击音;收缩压降低,舒张压变化不大,脉压变小;大量时累及静脉系统出现颈静脉怒张、肝肿大及下肢水肿。
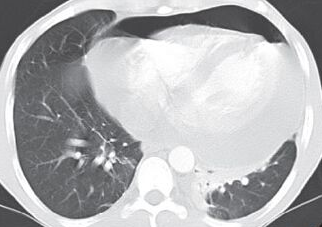
(2)CT有利于观察局灶性积液并精确液体量。一般情况下,心包厚度>4 mm被视为心包液体量异常。
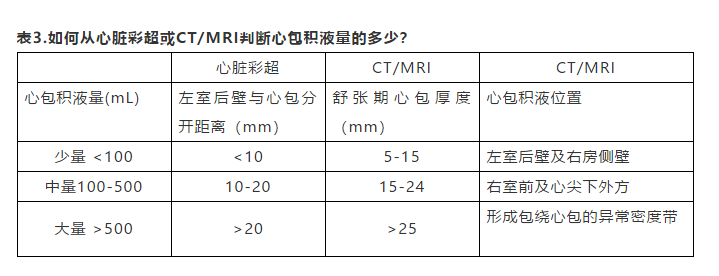
第Ⅱ期早期ST段回到基线,PR段压低;晚期可见T波逐渐低平倒置;
第Ⅲ期,广泛T波倒置;第Ⅳ期,ECG恢复至心包炎之前状态。
此外,心包积液时有QRS低电压,大量积液时可见电交替;常有窦性心动过速。
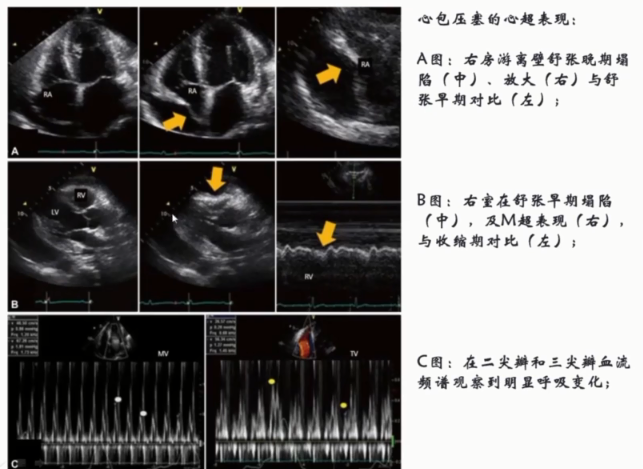
-
于左侧第5肋间隙,心浊音界左缘向内1-2cm处,沿第6肋上缘向内向后指向脊柱进针。此部位操作技术较胸骨下穿刺点的难度小,但不适用于化脓性心包炎或渗出液体较少的心包炎穿刺。
-
胸骨下穿刺点:去左侧肋弓角作为胸骨下穿刺点,穿刺针与腹壁角度为30°-40°,针刺向上、后、内,达心包腔底部,针头边进边吸,至吸出液体即停止前进。
-
掌握好穿刺方向及进针深度;
-
进针速度要慢,当有进入心包腔的突破后即回抽有无液体,如未见液体,针头亦无心脏搏动感时尚可缓慢边进边抽。若针头有心脏搏动感应立即将针头稍后退,换另一方向抽取,避免损伤心肌血管。
-
抽液速度宜缓慢,首次抽液量以100ml左右为宜,以后每次抽液300-500ml,避免抽液过多导致心脏急性扩张。应注意随时夹闭胶管,防止空气进入心包腔。
-
术中密切观察病人的脉搏、面色、心律、心率变化,如有不适,应立即停止穿刺,将病人置于平卧位,并给予适当处理。
-
术后静卧,24小时内严密观察脉搏、呼吸及血压情况。
(1)临床表现:多为低热,无其他系统受累表现;很少表现为大量心包积液和心包填塞;多为病毒感染,自限性。家族聚集发病率约为10%;很少导致缩窄性心包炎;复发率约30%。
(2)实验室检查:20%的病例抗核抗体(ANA)阳性;抗心脏抗体阳性;定量PCR技术(RNA和DNA)可以鉴别。
(3)治疗反应:短期使用非甾体类消炎药、秋水仙碱和IL-1受体如anakinra疗效好。对IL-1受体如anakinra和rilonacept反应良好。
2、结核性心包炎
患者多有结核病史,表现发热、盗汗、体重下降等表现;球蛋白>40 g/L,外周淋巴细胞<10×109/L;直接结核试验阳性;30%的病例有肺结核,但部分首发表现为结核性心包积液。心超提示大量心包积液,常为分隔状稠厚心包积液;CT和/或MRI常提示心包增厚。心包积液培养或PCR可确定为结核杆菌,患者对抗结核治疗有效。
3、自身免疫性疾病
自身免疫性疾病占急性心包炎病因的2%~7%,占复发性心包炎病因的10%;最为常见的风湿免疫系统疾病包括系统性红斑狼疮、类风湿性关节炎、干燥综合征、炎症性肌病、硬皮病和血管炎。
患者一般会出现多系统损伤,如关节痛、皮疹、肾功能异常或蛋白尿、低热或高热,并且多种自身抗体呈阳性。非甾体类消炎药、强的松和自身免疫疾病相关治疗对这类患者有效。
4、自身炎症性疾病
患者常表现为高热,也有腹膜炎、关节痛、肌痛、皮疹等症状,还可表现为大量心包积液和心包填塞,易发展为缩窄性心包炎。实验室检查常缺乏特征性血清学标志物。
5、恶性心包积液
恶性心包积液占所有心包积液病例的5.1%~7.0%。患者易出现大量心包积液,甚至心包填塞(发生率较低);血和/或心包积液肿瘤标志物可能升高;心包积液中可找到脱落细胞;胸片、CT、PET和MRI提示纵隔增宽和肺部肿块等癌症影像学改变。
心包填塞时需心包穿刺和心包腔内注射抗肿瘤药物,如乳腺癌导致恶性心包积液需心包内注射卡铂,继续治疗原发肿瘤。
6、放射相关心包积液
放射相关心包炎分为急性和迟发性(最迟15~20年),与放疗剂量有关。患者可以表现为急性心包炎、心包积液和缩窄性心包炎,多与纵隔部位放疗有关,并且容易发展为缩窄性心包炎,出现心包填塞时需进行心包穿刺。
7、心脏损伤后综合征
心脏损伤后综合征属于免疫介导的病理过程,包括心包炎症综合征、心肌梗死后心包炎、心包切开术后综合征和创伤后心包炎(医源性或非医源性)。
患者心脏损伤后出现排除其他原因的发热、心包源性胸痛、心包摩擦音、心包积液、CRP增高5条中的至少2条,即可诊断。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#心包积液#
101
#知识点#
88