Eur Heart J:吸烟与饮酒,如果发生在17岁那年的雨季...
2018-09-05 佚名 中国生物技术网
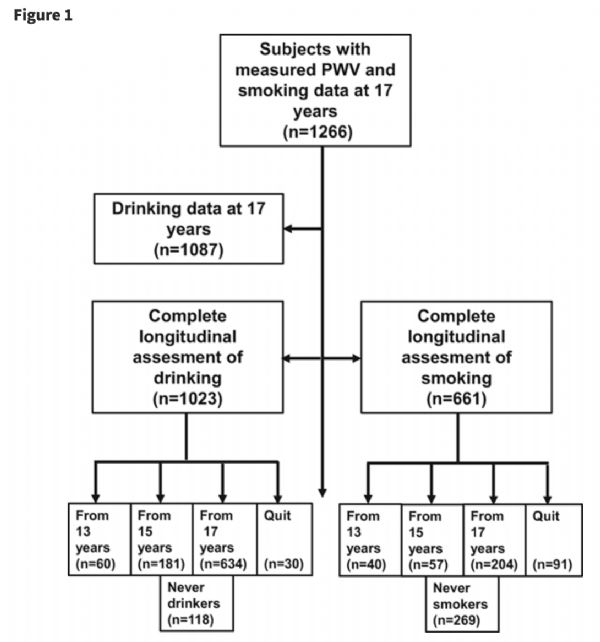
一项新研究发现,有吸烟和饮酒习惯的青少年在17岁时,动脉已经比不吸烟的同龄人要更加僵硬。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











实用性很强的临床经验,很好的学习资料,学习了,获益匪浅,感谢分享!
97
很好的临床经验,学习了,受益匪浅,涨见识,感谢分享!
96
#ART#
61
#HEART#
54