重症肺炎的机械通气
2023-02-27 重症医学 重症医学 发表于安徽省
重症肺炎的机械通气总结改善死亡率(FLORALI试验)可能降低最严重缺氧患者的插管率耐受性优于NIV。
重症肺炎的机械通气
总结
改善死亡率(FLORALI试验)
可能降低最严重缺氧患者的插管率
耐受性优于NIV
NIV:
影响分泌清除
延迟插管,对患者造成损害
仅在同时合并COPD或心脏病的患者中降低死亡率
与增加“单纯性”肺炎死亡率相关
插管和有创通气:
与死亡率增加相关(33%vs 6%),在老年人中更是如此
插管的决定主要是由高碳酸血症(即疲乏)或神经功能衰竭(即谵妄或脑病)做出的。
通常时间较长(平均通气10-13天)
关键事项:
分泌物清除很关键
氧加湿至关重要(防止分泌物浓缩)
交替左右复苏体位,促进体位引流
胸部理疗
肺炎引起的重度缺氧可能需要各种操作:
最大限度提高分泌物清除
加湿氧气
交替左右复苏体位促进体位引流
胸部理疗
可用支气管镜检查(治疗性灌洗)
管理分流
把“健康肺置于低位”
差异性肺通气
降低PEEP并液体复苏(如果患者血容量不足)
肺血管扩张剂(一氧化氮或前列环素)
俯卧位通气
在CICM住院医考试中从考过肺炎患者的机械通气,尽管这类机械通气在ICU中相当普遍,任何一个ICU,都可能找到这么一个患者。出卷者似乎对ARDS和严重哮喘持续状态等热门话题更感兴趣。然而,这可能不会持续很长时间。在某个阶段,试卷会出现肺炎问题,学员会为其提出一些呼吸机设置和其他策略的建议。
肺炎导致呼吸功能受损
肺炎引起的肺力学变化可总结为“一切恶化”:
病变肺分流,氧合恶化。细菌内毒素可损害正常的缺氧性血管收缩机制(Weir et al,1976)。因此,受累肺叶的循环障碍,肺血管阻力较低。即使在其他肺叶阻力正常,也会导致血流优先流向缺氧低通气的肺。结果就大量分流。更多返回体循环的血液甚至从流经通气的肺泡,而是流经充满脓液的实变肺。
肺容量减少增加呼吸功。因部分肺泡充满炎性渗出物,降低了肺总容量 (Light et al,1999)。因此,为了产生类似于正常功能的潮气量,肺的其余部分需更多的充气。故肺总顺应性降低,因此增加呼吸功。
由于损失了表面活性剂,降低顺应性。即使肺未完全实变,由于表面活性物质的损失,也会降低顺应性。
实变增加了耗氧量。除了增加呼吸功、增加耗氧量,实变肺只耗氧(中性粒细胞正在非常努力地工作)而不能氧合。
高流量鼻塞氧疗(HFNP)
高流量鼻氧疗提供一定程度的不可控压力、但可控浓度的温湿氧,其一般益处在其他地方已充分讨论。它对肺炎有什么帮助,证据是什么?
关于这一具体问题,规模最大和方法最优秀的研究是FLORALI试验(Frat et al,2015)。研究者的患者组中21%的病例单肺浸润,被诊断为“肺炎”(82%)。FLORALI试验本质上是对肺炎和高流量鼻塞氧疗的研究,足以使我们《底线》栏目抱怨他们的研究发现对其他类型的ARDS样的缺氧性呼吸衰竭的推广性较差,观察的主要结局是插管率。
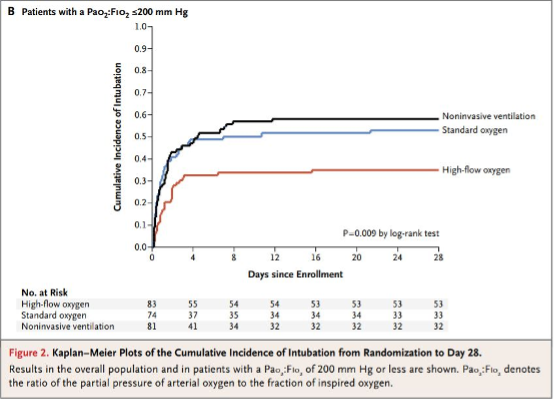
因此,在以肺炎为主的患者中,HFNP对插管率有统计学上的显著影响,从44%(和NIV 的50%)降至仅38%。HFNP还使90天死亡率从72-77%提高到93%。作者推测死亡率的改善主要是由于严重缺氧患者(P\F比<200者)中插管率较低。如下文所述,无论何种原因,这些患者的插管与更高的死亡率相关,因此理论上HFNP通过将严重缺氧转换为低风险的自主通气患者类别来降低死亡率。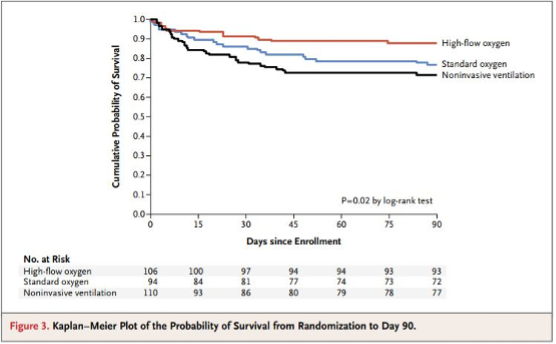
此外,通过预防有创通气和NIV治疗患者可能发生的压力相关过度充气和气压伤,HFNP微弱的PEEP效应也可能是一个矛盾的优势。也可以推测,NIV和常规氧疗对分泌物的清除都有相似的反作用
那么,你怎么知道高流量氧疗正失效呢?嗯。面对FiO2增加和高呼吸率,动脉血气恶化通常说明正失效。文献中有各种巧妙的指数。例如,Roca等人(2016)能够根据脉搏血氧饱和度和FiO2与呼吸频率的比值计算指数(“ROX指数”)。
肺炎NIV
人们普遍认为,肺炎不会因NIV而好转,这是ICU神话中广泛认定的事实,并被睿智的长者延续下来。由于NIV损害了分泌物的清除,NIV一直被诋毁为无效的策略,仅延缓了不可避免的插管。比较NIV与有创通气的研究通常最终会有很大比例的NIV组患者(例如,Jolliet等人(2001)发现三分之二的NIV患者最终接受插管,Murad等人(2015)不得不对其 NIV组的76%进行插管)交叉进入有创通气,这种研究毫无用处。人们可能会将从NIV组转入的患者当做死亡患者——从逻辑上讲,如果他们没有插管,他们可能会死亡。此外,Carrillo等人(2012)已证明,在NIV失败的患者中,较长时间的NIV,延迟了插管,增加了死亡率,这促使一些实用主义者将整个实践视为浪费时间的行为而放弃。
然而,那些“成功”NIV的肺炎患者,随后的生存期尚可。特别是除了肺炎,如果NIV对某些疾病有一些效果,这些疾病又通常对NIV敏感,是可以一试的。从NIV中获益的常见的合并症包括心脏疾病和COPD。在Carrillo等人(2012)的综述中,“成功”的NIV定义为避免插管24小时,听起来并不特别成功-如果您在24小时后依赖NIV呼吸,则很难说NIV在您的治疗中取得了挽救生命的突破。尽管如此,在合并心脏疾病或COPD患者中,NIV24小时后仅26%的患者插管,而仅因肺炎(即无合并问题)需要 NIV的患者,NIV 失败的频率更高(46%)。再次,这证明肺炎对NIV反应不是特别好。
决定何时插管
“可能影响插管决定因素”简答题的考试答案需要讨论几个问题,这些问题主要包括风险评估工具、合并症考虑和死亡风险确定。
这些患者插管风险并非微不足道,而且似乎是死亡率的独立预测因素。Cilloniz等人(2014)发现,如果您的肺炎严重到需要插管治疗,您的死亡率最终约为33%;而不需要任何类型呼吸机支持(NIV或其他)的肺炎患者死亡率为6%。插管性肺炎死亡率的统计数据在土耳其(24%-30%,来自2015年的AlOtair et al)、澳大利亚(32%,根据2005年的Wilson &Ferguson)和西班牙(33%,Ferrer et al,2018)大致相同。
如果不详细讨论,最常用的用于确定社区获得性肺炎的死亡率的风险评估工具是:
@肺炎严重程度指数(PSI/PORT评分)–Michael et al,1997
@PSI肺炎严重程度指数(Flanders et al,1999)
@CURB65评分(Lim et al,2003),2014NICE指南推荐
@SMART-COP(Charles et al,2008)
@IDSA/ATS标准(Mandell et al,2007)被学院模型抄袭,回答了2012年第一篇论文中的问题18。
从历史角度看,无论呼吸科医生的复苏指令如何,肺炎并不是一种可“短期尝试”机械通气的疾病。关于复苏指令的具体数据很少,但总体而言,插管治疗重症肺炎患者似乎疗程很长。在Aydogdu等人(2010)的综述中,存活患者平均通气13天。土耳其大夫的治疗不可能与世界其他国家截然相反。Ryan et al(2014)的爱尔兰肺炎机械通气时间非常一致(平均13天)。Ferrer et al(2018)最近录入的文章显示机械通气时间略短,平均ICU住院时间为10天,病毒性肺炎机械通气也可能较短,革兰氏阴性也可能较长。
因此,基于此,虚弱的慢性病和功能受损患者可能无法在长期机械通气中存活。事实上,似乎就是如此。Jose Anon等(2010)发现,75岁以上机械通气患者的住院死亡率为46%,功能预后通常也更差,而年轻机械通气患者的住院死亡率为33%。无论什么病因机械通气,Lieberman等人(2009)观察发现老年患者只有11%在1年时功能“良好”,1年死亡率为78%。有趣的是,Hifumi等人(2015)发现在日本老年患者中,年龄对死亡率或机械通气持续时间没有重大影响,根据日本的民间智慧,老年患者在某种程度上更强壮。
机械通气治疗重症肺炎
所以,我们还是给他们插管了。
常见的情况其实并非如此,对于具体患者,博学的长者会谨慎地考虑是否插管的影响。职业生涯中点的ICU学员可能不会这么想,可能的情况是,这些学员半夜吵醒他们的顾问,睡眼惺忪地在电话里嘀咕说他们是否应该给病人插管并让他们入住ICU,因为这是一个更易做出的决定。更可能的情况是,插管后100%FiO2机械通气的重度缺氧老年患者(四肢灰紫,呼吸机设置似乎随意的),被急诊科的某人扔在ICU门口,他按下ICU门铃并逃跑。一个成熟的ICU医生如何在患者奄奄一息的情况下处理?
有几种策略可用于改善气体交换和挽救这场螺旋式的灾难。
最大限度清除分泌物
氧加湿
交替左右复苏体位促进体位引流
胸部理疗
支气管镜检查(治疗性灌洗)
管理分流
把“健康肺置于低位”
差异性肺通气
降低PEEP并液体复苏(若患者血容量不足)
肺血管扩张剂(一氧化氮或前列环素)
俯卧位通气
在这些措施中,俯卧位通气和肺血管扩张剂的细节和支持证据在其他地方讨论。在这里,我们将重点关注与重症肺炎最相关的东西。
交替左右复苏体位
因为原理相似,复苏体位也被描述为“穷人的俯卧位”。患者把“健康肺置于低位”,即如果左肺患病,患者取右侧复苏体位。通过该方式,静水压驱动血液进入充气良好的肺。约在20世纪80年代首次描述;例如,Dhainaut等人(1980)建议作为避免插管的一种手段,将该技术用于自主呼吸患者。这似乎有效,Dreyfuss等(1992)通过将患者置于“健康肺向下”的体位位,显著改善PaO2(从100 mmHg升至150 mmHg)。Delmar等(1987)发现,部分患者中,这种改善是由于降低了右向左的肺内分流,在其他患者中是由于改善了通气-灌注比。
该技术的主要缺点是患者耐受性差,以及病变肺的感染物质污染健康肺的风险。最重要的是,这项技术在现代文献中未得到很大的支持。Hewitt等(2016)对其进行了Cochrane风格的综述,即使Nicole Anne Hewitt实际上是出于这个问题发表了名人论文,但未找到足够的证据支持它。这并不是说这种策略在某种程度上是伪科学的或不适合使用的-它肯定能改善氧合,但人们不禁要问,频繁体位变化和“健康肺”污染的可能风险是否超过了改善气体交换的益处。
差异性肺通气
在严重单肺实变时,可能存在选择性通气良好肺的一些论据,似乎八十年代常做。Northwood(1989)和Stow 等人(1985)描述了“非同步独立肺通气”作为严重单侧肺病的解决方案。更早期,Carlon等(1978)介绍了以这种方式通气的9例病例系列,根据他们的经验得出了这种不寻常方法的一套标准。在最近的综述中提到了这种方法(例如。由Baudouin,2002年),作者声称,主要的优点是隔离了病肺,使其污秽的分泌物不会污染健康肺,但在其他方面已基本废弃。当然,缺点包括使用双腔插管以及需要肌松、移位风险、损伤气管等。似乎无非常有力的论据支持这种疗法。这里提到因为这也是一个需要知道的选择,以及为何它受到忽略。
PEEP、分流和液体复苏的相互作用
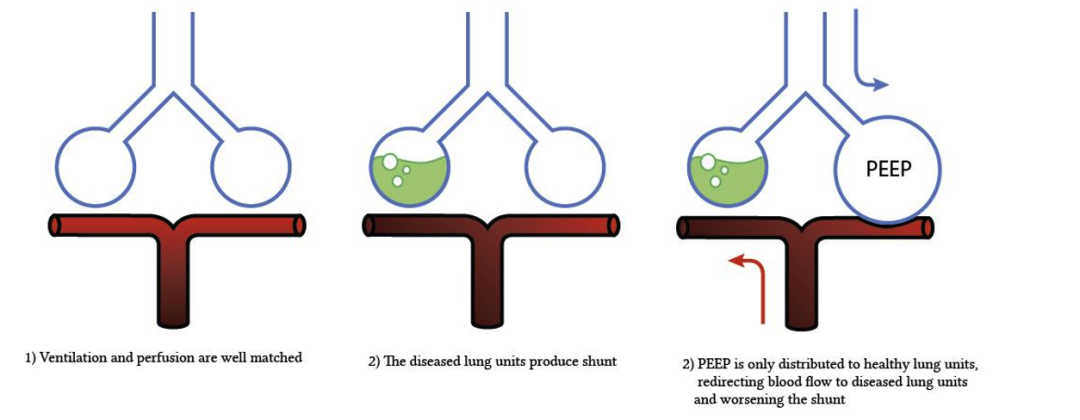
即使无卵圆孔未闭,对重症大叶性肺炎患者应用高PEEP也可能反而恶化氧合。Bašak&Luks(2014) 在描述一位52岁女士左肺因肺炎失去功能的病例报告中充分探索了该现象。
因PEEP导致分流恶化的现象可以这样描述:
@由于感染,损害了肺炎患者正常肺的缺氧性血管收缩,促进病变肺的分流(Weir et al,1976)
@病变肺充满脓液,因此即使使用高PEEP也无法通气。
@因此,高PEEP作用到健康肺单位
@因此,PEEP压迫健康肺单位的毛细血管和肺泡外血管,从而增加健康肺单位的肺血管阻力
@因此,病变肺单位由于其低阻力的炎性血管扩张而优先血供,在那里这些血液不被氧合
@分流增加导致全身缺氧。
液体复苏增加了紧张的心室前负荷,从而增加了其收缩力,有望帮助其克服“健康”肺中增加的肺血管阻力。这将有助于缩小west分区中1区的大小,并改善氧合。另一种方法是使用肺血管扩张剂,通过扩张充气良好肺单位的肺血管来拮抗某些PEEP效应。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










受益
62