英国完成首例仿生眼植入手术
2015-07-24 keep_beating 煎蛋网
一名英国男子因为患有老年性黄斑变性(AMD)而成为世界上第一个接受仿生眼植入手术的人。老年性黄斑变性是成年人视力丧失的最大原因。植入手术非常成功:之前病人已经完全丧失了中央视觉(central vision),现在他已经恢复了低分辨率的中央视觉。手术在英国曼彻斯特皇家眼科医院进行,患者名叫 Ray Flynn,今年已经80岁。黄斑区位于眼底视神经盘处,视网膜的中心,是人眼的光学中心区,它所负责的是

一名英国男子因为患有老年性黄斑变性(AMD)而成为世界上第一个接受仿生眼植入手术的人。老年性黄斑变性是成年人视力丧失的最大原因。植入手术非常成功:之前病人已经完全丧失了中央视觉(central vision),现在他已经恢复了低分辨率的中央视觉。手术在英国曼彻斯特皇家眼科医院进行,患者名叫 Ray Flynn,今年已经80岁。
黄斑区位于眼底视神经盘处,视网膜的中心,是人眼的光学中心区,它所负责的是人所有的高分辨率中心视觉——简单说就是当你直直盯着某物时的视觉。当患有老年性黄斑变性时,一种名叫脉络膜玻璃膜疣的物质就会逐渐在布满血管的脉络膜和视网膜色素上皮细胞上堆积。当脉络膜玻璃膜疣堆积过多时,就会减少流向视网膜色素上皮细胞的血液,最终使视锥细胞退化。
AMD 的发展速度并不快,但可能导致患者在后期完全丧失中央视觉,这时候病人将无法辨别人的面孔,无法阅读,无法使用电脑等。AMD 在老年人中发病率很高,而随着现在人类平均预期寿命提高,AMD 的患者数量也在增加:在英国大约有500,000名患者,在美国在有2百万-3百万。
是时候介绍介绍 Argus II ——被称为“第二视觉”的视网膜假体了。Argus II 由两部分组成:体内植入部分和体外病人必须穿戴的部分。植入设备将植入到病人的视网膜上,设备中含有电极阵列,电池和一个无线天线。外部设备包含一副眼镜,内置前向的摄像头和无线电发射器以及一个视频处理单元。
摄像头会捕捉到植入体正对面的画面,将信号发送到视频处理器上等待处理。经处理后的信号又被发送回眼镜上,信号通过眼镜被植入设备的天线所接收。最终,视频被“输出”到电极阵列上,电极阵列起到视神经模拟的作用。电极阵列的分辨率达到“60像素水平”,这已经足够让植入设备追踪物体运动的轨迹,看清基本的图案和形状,或者缓慢阅读较大的文字。Argus II 所提供的画面是黑白的,但Argus 的开发团队正在努力对电极大脑刺激进行编译,希望尽快能让大脑接收彩色信号。
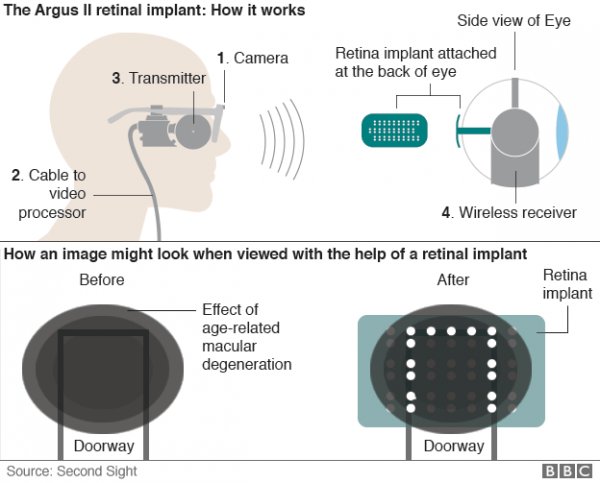
Flynn 在手术恢复后已经能够识别出垂直或水平的线条,而更为神奇(并且有些诡异)的是,由于信号是直接刺激大脑,所以就算 Flynn 闭上眼镜也能看见睁开眼所能看见的图案。对于 Flynn 和 Argus 开发团队的开始:Flynn 需要适应和更好解读视觉信号,团队则需要更好调试这系列设备。
原始出处:
British man receives world’s first bionic eye implant for macular degeneration.Arstechnica.July 22,2015
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#植入手术#
69
#仿生眼#
57
#植入#
56