临床示例----危急值真的那么重要吗?
2018-06-10 江河 呼吸时间、中国急诊医学杂志、中华检验医学
美国临床实验室修正法案(Clinical and Laboratory Improvement Amendment,CLIA’ 88)、美国医疗机构认可联合委员会(Joint Commission on Accreditation of Health Care Organizations,JCAHO)、美国病理家协会(College of American Pathologists,CAP)、国际
美国临床实验室修正法案(Clinical and Laboratory Improvement Amendment,CLIA’ 88)、美国医疗机构认可联合委员会(Joint Commission on Accreditation of Health Care Organizations,JCAHO)、美国病理家协会(College of American Pathologists,CAP)、国际标准化组织ISO 15189:2007、患者安全目标(National Patients Safety Goals, NPSG)均要求临床实验室建立规范化的危急值报告制度,尽管危急值报告已有40年历史,但由于检测系统、方法学、临床认知及临床能力的差异,危急值报告程序及步骤一直未能实现标准化。如何选择危急值项目及其界限、如何处置危急值将直接影响到患者的安全。因此,提高对危急值的认识,并规范其临床应用,对于保障患者生命安全具有非常重要的意义。
所谓检验“危急值”,就是当这种试验结果出现时,说明患者可能正处于有生命危险的边缘状态,此时如能给予及时、有效的治疗,患者生命可以得到挽救或有效的改善,否则,有可能出现不良后果,因为这是一个危及生命的试验结果,所以把这种试验数值称为“危急值”。
危急值,对于检验科来说是一个非常敏感的词汇,每当结果界面出现红色耀眼的值,第一反应是核对待检标本,在检测系统正常的状态下复查该标本。曾经检验科的同仁以为严格的分析前质量控制,完善的物流,稳定的仪器性能是发报告的底气所在,只要出具了正确及时的检验结果,任务就算圆满完成了,剩下的那都是医生的事情。
然而,作为一个临床一线医生,我对「危急值」有一些不同的看法,请大家批评指正。
指南说,这些「危急值」需要关注
「危急值」是指,当这种检验结果出现,表明患者可能正处于有生命危险的边缘状态。
临床医生需要及时得到检验信息,迅速干预抢救患者生命,否则极有可能失去最佳抢救机会。
那么,我们先来认识下,临床上有哪些需要关注的「危急值」呢?
我国卫生计生委在患者安全目标中明确要求:
须将 「血钙、血钾、血糖、血气、白细胞计数、血小板计数、凝血酶原时间、活化部分凝血活酶时间」列为危急值项目。
表 1 危急值项目和报告界限
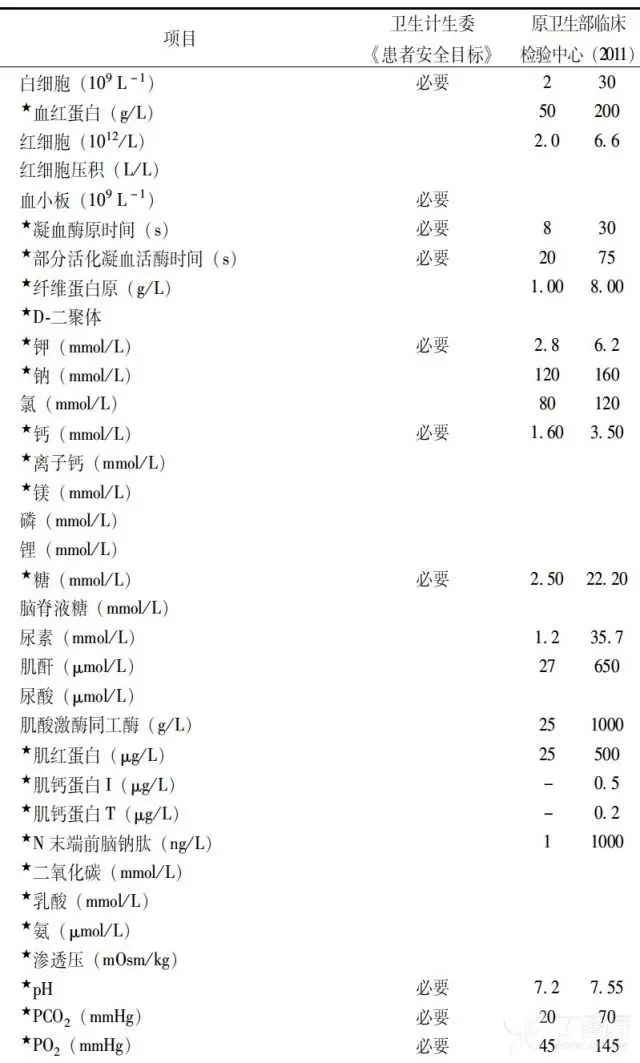
图片来源:检验危急值在急危重病临床应用的专家共识(成人)2013 版
医院管理者自然希望医生们对「危急值」保持警惕,保证医疗质量。那临床医生该如何应对「危急值」?
危急值,真的那么重要吗?
可以想象,医生接触到一个患者。
(1)问病史、查体:根据生命体征、神志情况、临床症状等,初步诊断患者是否是一个危重患者。
(2)危重患者一般会有相应的临床表现,这样的患者,建议就诊急诊科,即时监控病情。
一方面,患者的基础疾病不同,不同的检查结果,对不同的患者,临床意义往往大相径庭;
另一方面,即使患者病情已经很严重,但有些情况下,检查结果却相对比较「正常」,达不到危急值报告的标准,实际上并不能覆盖所有的危重情况。
先列举几个例子。
1. WBC < 1.5×10^9/L
白细胞这么低?看起来确实很危险。问题是,如果患者是一个恶性肿瘤,化疗期间的患者呢?
这就是正常反应,医生需要根据病程,既往情况,综合分析,也许他以前只有 1.0,甚至 0.8 呢?这也许是个好转的标志呢?
2. K > 6.5 mmol/L
很吓人啊,心跳随时可能停止啊,好像很恐怖!其实,如果是一个急性肾性肾功能衰竭,那当然很危险。
但是,如果患者是一个肾功能正常的患者,平时自己吃氯化钾吃多了呢?别笑,这事情很常见。
患者有心衰,吃螺内酯或呋塞米配合氯化钾,还有曾经出现过周期性瘫痪的患者,自己心惊胆战,稍有不舒服就口服钾片,出现血钾升高很正常。
此外,如果是一个长期卧床,进食不足的患者,长期处于脱水状态,肾前性肾功能不全,高钾也常见,同样卧床的患者,膀胱功能丧失,严重尿潴留,出现高钾也不少见,只要简单处理就可以的。何必要大动干戈呢?
3. PCO2 < 20 mmHg
这个危急值标准,笔者觉得不太严肃。
很多容易生气的人,受到刺激以后,过度换气明显,出现二氧化碳分压降低很正常的。
我见过低于 10 的,一个普通面罩,甚至一张纸,几个小时就缓解,为什么要草木皆兵呢?
4. CT
临床上遇到脑出血,个人认为,这是「解脱值」、「放心值」。
原因很简单,一个突发昏迷、呕吐,或者突然头痛头晕的患者,给这样的患者鉴别诊断,写上一本书都没有问题,需要完善的辅助检查也非常多,对患者和家属来说,需要大量的时间等待及经济开销。
如果患者确定是脑出血,事情就单纯一些,该手术就手术,该保守就保守。一般脑出血患者来的时候就昏迷了,CT 上面的高密度灶,对比清楚,谁都能看明白。
因此,临床上遇到脑出血,医生们在决策上反倒更加从容。
笔者小结
个人认为,不是说危急值不该关注,而是一线临床医生,更应通过患者病史、症状、体征等,来初步分析判断患者是否危重。
面对真正的危重患者,一线医生们更需要将精力投入在对「危急值」的正确处理上,而不是舍本逐末、拘泥流程。
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#危急值#
96
好文献学习了
113
学习了.涨知识了!
98
说的很好!
103