J Crit Illn Inj Sci:无糖尿病的COVID-19中重度患者基线胰岛素抵抗与住院死亡率之间的关系
2024-06-02 从医路漫漫 MedSci原创 发表于陕西省
严重急性呼吸综合征冠状病毒2 (SARS-CoV-2)相关肺部感染范围从轻度上呼吸道感染到严重急性呼吸窘迫综合征(ARDS)不等。
背景:严重急性呼吸综合征冠状病毒2 (SARS-CoV-2)相关肺部感染范围从轻度上呼吸道感染到严重急性呼吸窘迫综合征(ARDS)不等。SARS - CoV - 2感染的死亡率和发病率随着疾病严重程度的增加而增高。

T淋巴细胞、CD4 T细胞和CD8 T细胞总数的减少以及存活T细胞的功能衰竭与2019冠状病毒病(COVID-19)感染相关。细胞毒性T细胞的激活是病毒感染中清除感染细胞的一个重要机制,在严重SARS-CoV-2感染的患者中,细胞毒性T细胞的激活似乎是紊乱的。在SARS-CoV-2感染患者中,白细胞介素(IL-6)、IL-10和肿瘤坏死因子-α的血清浓度较高与T细胞数量减少和预后不良相关。在炎症和感染期间,胰岛素受体介导的信号通路对于T细胞的营养摄取和活化非常重要。脓毒症和脓毒性休克与胰岛素抵抗和更差的临床结局有关。SARS-CoV-2感染与胰岛素抵抗增加有关,糖尿病患者预后不良。我们假设高胰岛素抵抗的非糖尿病SARS-CoV-2感染患者的临床结局更差。
目的:这项前瞻性队列研究旨在了解中度至重度SARS-CoV-2感染患者的胰岛素抵抗和血清反调节激素与临床结局之间的关系。
方法:本研究纳入了中重度或危重型成年COVID - 19感染患者。在诊断时收集血清样本进行空腹血糖、血清胰岛素、血清皮质醇和血清胰高血糖素测量,并计算胰岛素抵抗稳态模型评估(HOMA‑IR)评分。
结果:126名平均(标准差)年龄为49.6(16.3)岁的受试者被纳入本研究,其中62.4%(125例患者中的78例)为男性。HOMA - IR是用受试者工作特征曲线下面积(AUROC)预测住院死亡率的指标(95%可信区间[CI]为0.61[0.49-0.73])。截断值为1.91,敏感性为75.5%,特异性为45.2%。较高的血清胰岛素与较高的生存率相关,AUROC (95% CI)为0.65(0.53-0.76),最佳截止值为7.15,敏感性和特异性分别为62.1%和64.5%。血清皮质醇也是住院死亡率的预测因子,AUROC (95% CI)为0.67(0.56-0.77)。
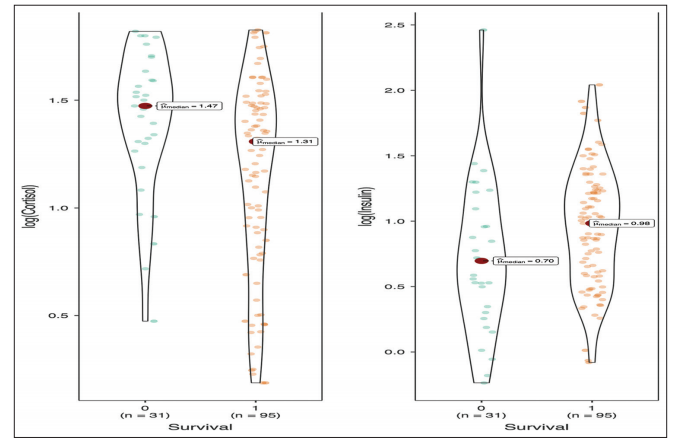
图1:小提琴图显示了幸存者和非幸存者在对数尺度上的血清皮质醇和胰岛素的比较
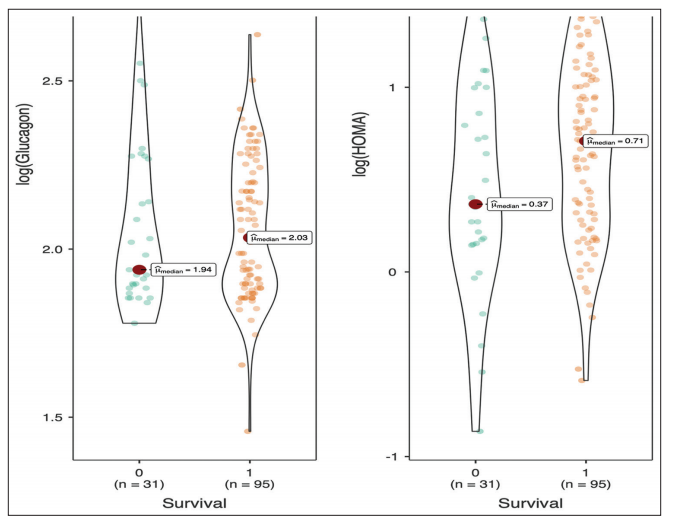
图2:小提琴图显示了幸存者和非幸存者的血清胰高血糖素和胰岛素抵抗的稳态模型在对数评估的比较
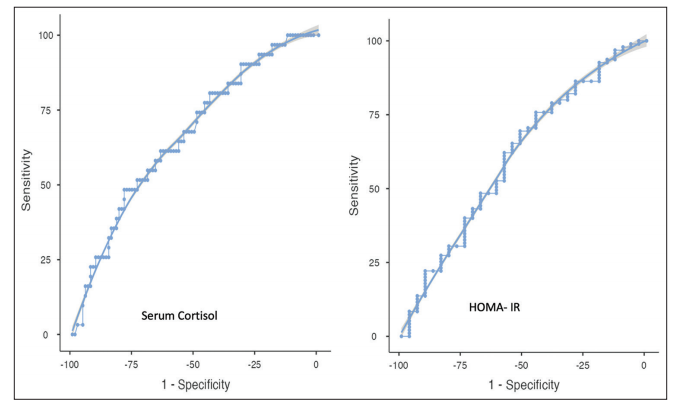
图3:稳态模型评估胰岛素抵抗和血清皮质醇以预测医院死亡率的受试者工作特征曲线下面积
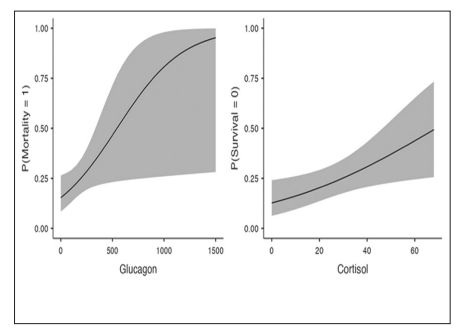
图4:预测医院死亡率的血清皮质醇和胰高血糖素的估计边际均值(95%置信区间)
结论:观察到中重度COVID - 19患者基线血清皮质醇与不良预后之间存在独立关联。高血糖和HOMA - IR也可以在一定程度上准确预测这些患者的不良预后。
原文出处:Tazeen, Khan, Shilpa, Naagar,Association between baseline insulin resistance and hospital mortality in moderate-to-severe coronavirus disease 2019 patients without diabetes mellitus: An observational study.Int J Crit Illn Inj Sci 2024 Jan-Mar;14(1):26-31
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







