Diabetologia:神经元特异性生物标志物预测糖尿病周围神经病变患者的痛觉减退和过敏
2021-11-12 从医路漫漫 MedSci原创
糖尿病周围神经病变进展的个体风险是很难预测的。负责髓鞘形成过程的蛋白质突变会导致神经变性,并在糖尿病神经病变的实验模型中显示改变。

目的:糖尿病周围神经病变进展的个体风险是很难预测的。负责髓鞘形成过程的蛋白质突变会导致神经变性,并在糖尿病神经病变的实验模型中显示改变。在一项前瞻性观察的人类试点研究中,我们研究了髓鞘特异性循环mRNA靶点,这些靶点在体外已被验证具有糖尿病神经病变的诊断和预测能力。本研究的目的是针对最近建立的神经损伤生物标志物神经丝轻链蛋白进行的测试。
方法:该单中心、纵向、前瞻性观察研究于2016年2月4日至2018年9月29日在海德堡大学医院内分泌、糖尿病、代谢疾病和临床化学科进行。有2型糖尿病和没有2型糖尿病的研究参与者是从本部门的糖尿病门诊护理单位招募的。总共筛查了313名参与者,其中191人被排除在外。排除标准为妊娠、1型糖尿病、终末期心、肝或肾衰竭、恶性疾病、慢性酗酒、与神经病变相关的全身或神经系统疾病、持续用药可能诱发神经病变、以及任何其他神经病变的原因,如维生素缺乏症、单克隆γ病、接触神经毒性物质、帕金森病、不宁腿综合征或多发性硬化症。纳入标准包括年龄在35-85岁之间以及在入学前3年或更早诊断为2型糖尿病。如果2型糖尿病的诊断是根据德国糖尿病协会的指南确定的,则将其纳入研究。葡萄糖耐受性受试者接受口服葡萄糖耐受性试验,以确认摄入75 g葡萄糖后血糖水平低于7.8 mmol/l。随访期包括两次访问,分别在登记后12个月和24个月。所有参与者的年龄、身体质量指数(BMI)相似。在高糖条件下培养施万细胞,在细胞内和细胞外筛选髓鞘特异基因的mRNA。92名2型糖尿病患者和30名对照组患者在基线和12/24个月随访后,通过神经病变缺陷评分、神经病变症状评分、神经传导研究以及定量感觉测试评估周围神经病变。对37例患者进行了坐骨神经磁共振成像检查。从体外筛选得到的神经丝轻链蛋白和四种髓鞘特异性mRNA转录本在所有参与者的血清中进行了测定。测试结果与特定的神经病变缺陷、各向异性分数和基线时以及12和24个月后的神经病变缺陷进展的相关性。
结果:在神经元施万细胞和人类神经切片中,髓鞘蛋白零被鉴定为最强的生物标志物。在糖尿病神经病变参与者中,髓鞘蛋白零循环mRNA显著降低(p< 0.001),而神经丝轻链蛋白在糖尿病神经病变参与者中显示升高(p< 0.05)。两个变量都与改变的电生理、分数各向异性和定量感觉测试有关。在受试者工作特征曲线分析中,结合标准模型(糖尿病持续时间、年龄、BMI、HbA1c),髓磷脂蛋白零显著提高了糖尿病周围神经病变的诊断性能,AUC为0.681至0.836。一项随访研究显示,神经丝轻链的增加与痛觉过敏表型的发展有关(p< 0.05),而髓鞘蛋白零的减少预示着痛觉减退(p< 0.001)和神经功能的进展性丧失提前24个月(HR为6.519)。
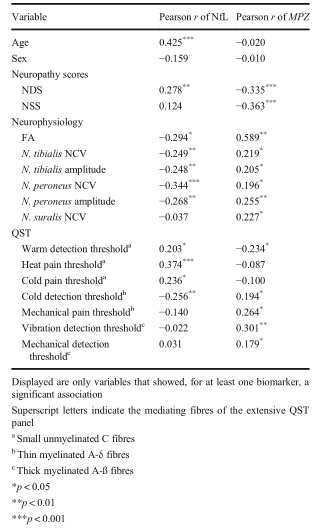
表1 所有研究参与者的血清NFL浓度和MPZ cmRNA水平与合适的临床/实验室变量的相关性分析
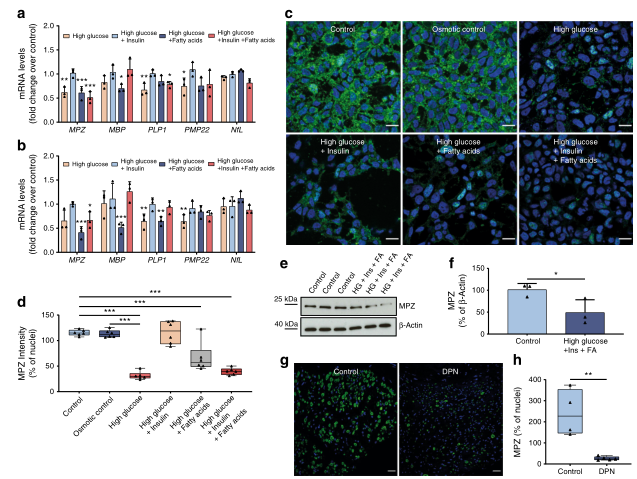
图1 MPZ在实验性糖尿病和临床糖尿病中的表达受到影响。(A)高糖(83 mmol/l)、高糖+胰岛素(100nmol/l)、高糖+脂肪酸(2.5%)和高糖+胰岛素+脂肪酸处理72h的iPSC施万细胞内mRNA表达:(B)如(A)所述4种条件处理72h的IPSC施万细胞培养液中mRNA含量。(C)高糖(83μ/l)、甘露醇(66 mmol/l)、高糖+胰岛素(100nmol/l)、高糖+脂肪酸(2.5%)和高糖+胰岛素+脂肪酸(2.5%)作用48h(比例尺,20 nmol/l),MPZ免疫荧光染色。(D)如(C)所示,MPZ(绿色)相对于细胞核(蓝色)的荧光强度分析。(E)用高糖+胰岛素+脂肪酸处理的IPSC施万细胞总提取物(30μg蛋白裂解物)经48h后用抗MPZ探针进行Western blot分析,MPZ的预期条带大小为27 kDa。(F)(E)所述的蛋白质印迹密度分析。(G)对照受试者和患有DPN的受试者坐骨神经切片中MPZ的代表性免疫荧光染色(比例尺,100μm)。(H)分析对照组(n=4)和DPN(n=5)患者坐骨神经切片中MPZ(绿色)相对于细胞核(蓝色)的荧光强度。所有数据均归一化为β-肌动蛋白,代表渗透压控制(甘露醇)±SD的平均倍数变化;*p<0.001;**p<0.01;*p<0.001。Ins,胰岛素
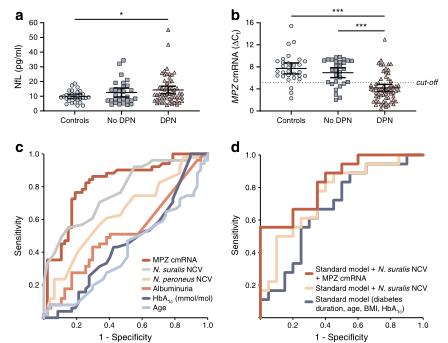
图2 MPZ的NFL和cmRNA的诊断性能评价。(A)测定对照组(n=30)、无DPN的2型糖尿病患者(n=29)、2型糖尿病合并DPN患者(n=60)的血清NFL水平。(B)对照组(n=30)、非DPN组(n=29)和DPN组(n=63)中MPZcmRNA的表达。虚线表示最佳分界值为5.08,以区分有无DPN的参与者。(C)使用年龄、糖化血红蛋白、蛋白尿、神经传导速度(NCV)比较不同ROC曲线分析在区分DPN患者和非DPN患者中的作用。人体和N。Suralis和MPZcmRNA。(D)使用标准模型(糖尿病病程、年龄、体重指数、糖化血红蛋白)(NCV为n的标准模型),对合并ROC曲线分析进行比较,以区分有DPN的参与者和没有DPN的参与者。苏云金杆菌和MPZcmRNA的NCV标准模型。ROC曲线的特征总结见表2。L lMPZcmRNA数据表示归一化到四个独立参考基因(ubc、eEF1a1、GAPDH18S)几何平均值的ΔCT值。血清NFL和MPZcmRNA数据呈均值,95%可信区间;*p<0.05;*p<0.001
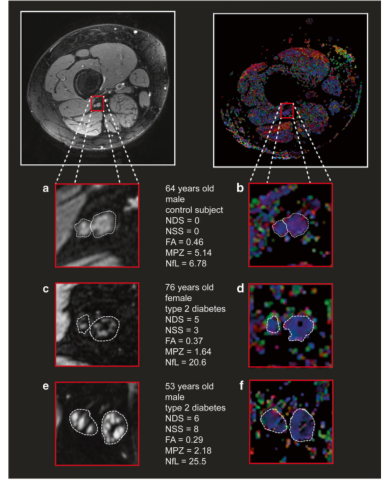
图3 FA显示人坐骨神经中神经纤维团的完整性。(A)健康对照受试者的坐骨神经胫骨和腓骨间隔部的T2加权、脂肪抑制图像。(B)与(A)项相同的参与者的坐骨神经胫骨室和腓骨室FA的彩色编码地图。(C)T2加权、脂肪抑制的坐骨神经图像显示DPN患者胫骨和腓骨室脂肪等量、低信号的束状病变。(D)与(C)项相同的参与者的坐骨神经胫骨室和腓骨室的彩色编码FA图。(E)T2加权、脂肪抑制的坐骨神经图像显示患有严重DPN的男性参与者的胫骨室和腓骨室的高信号和低信号束状病变。(F)与(E)中相同参与者的坐骨神经胫骨室和腓骨室的彩色编码FA图
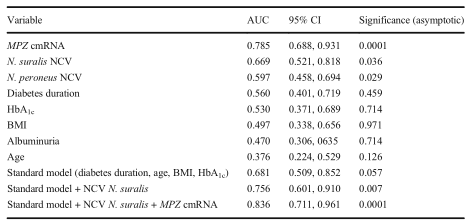
表2 不同标记物(单独或联合)ROC曲线分析的特点

表3 DPN患者入选后24个月随访的多因素回归分析
结论:这项研究为糖尿病周围神经病变的潜在发病机制介绍了一种动态和非侵入性的评估策略。用神经丝轻链蛋白和循环髓鞘蛋白零mRNA作为潜在的生物标志物,可以诊断与痛觉过敏相关的轴突变性和与痛觉减退相关的脱髓鞘。
原文出处:
Morgenstern J, Groener JB, Jende JME,et al.Neuron-specific biomarkers predict hypo- and hyperalgesia in individuals with diabetic peripheral neuropathy.Diabetologia 2021 Sep 03
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#糖尿病周围神经病变#
88
#标志物#
51
#DIA#
62
#BET#
53
#周围神经#
51
学习
79
#糖尿病#学习
108
#特异性#
0
#神经病#
45
#神经病变#
77