景乃禾小组新成果带来攻克阿尔茨海默病的希望
2016-03-30 王佳雯 中国科学学报
中国科学院上海生命科学研究院生物化学与细胞生物学研究所景乃禾课题组在美国《干细胞报告》上的一项研究成果,让人们看到了攻克阿尔茨海默病的希望。据国际阿尔茨海默病协会发布的《2015年全球阿尔茨海默病报告》,仅2015年1年,就有约1000万阿尔茨海默病新增病例,相当于每分钟约有19人患病。报告预计到2050年,全球阿尔茨海默病患病人数将从当前的4700万增加至1.32亿。遗憾的是,面对持续走高的发病
中国科学院上海生命科学研究院生物化学与细胞生物学研究所景乃禾课题组在美国《干细胞报告》上的一项研究成果,让人们看到了攻克阿尔茨海默病的希望。
据国际阿尔茨海默病协会发布的《2015年全球阿尔茨海默病报告》,仅2015年1年,就有约1000万阿尔茨海默病新增病例,相当于每分钟约有19人患病。报告预计到2050年,全球阿尔茨海默病患病人数将从当前的4700万增加至1.32亿。
遗憾的是,面对持续走高的发病人数,科学家对这种复杂疾病的病因仍不十分了解,针对该疾病的预防和治疗也收效甚微。
近日,中国科学院上海生命科学研究院生物化学与细胞生物学研究所景乃禾课题组在美国《干细胞报告》上发表的一项研究成果,让人们看到了攻克阿尔茨海默病的希望。
突破Aβ假说
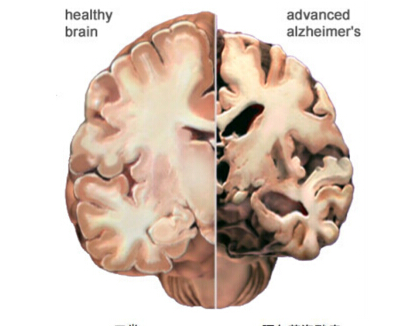
在阿尔茨海默病病因的研究中,最为盛行的便是Aβ假说。早期的研究者,在对阿尔茨海默病病人遗体大脑做尸检时,发现了遍布在大脑中的Aβ斑(即老年斑),并通过对阿尔茨海默病病人家系的基因检测,发现了阿尔茨海默病相关基因的突变,由此假定这些基因突变将导致人体内Aβ蛋白分泌量急剧增加。
Aβ蛋白在正常范围内时,是发挥营养作用的,但当它的分泌量达到一定浓度时,便会产生毒性。人们由此假定,Aβ过量导致了阿尔茨海默病发病。虽然后来的研究发现有些散发性病人大脑中也出现了Aβ斑,却并未发现基因突变,使二者之间的因果关系遭受挑战,但Aβ斑仍被视作阿尔茨海默病早期诊断的一个靶点。
正是由于上述假说的存在,目前全球对于阿尔茨海默病的研究多侧重在药物治疗。景乃禾介绍称,“很多人认为,老年斑可能是由于这个Aβ蛋白寡聚体对神经细胞之间信息的传递产生影响。这会引起另外一个蛋白Tau的磷酸化,产生神经元缠结,引起神经元坏死。”景乃禾补充道,“所以大家主要的精力在如何减少或者降低Aβ这个多肽的产生”。
“许多研究者认为阿尔茨海默病是由于许多脑区神经元的死亡,所以针对局部区域的干细胞替代疗法未必适用于这一类的疾病。”景乃禾向《中国科学报》记者介绍称。他们所做的工作,就是针对某一类优先死亡或者优先受到损伤的神经元,如果将这类神经元补回去,看能不能恢复部分脑认知功能。而实验结果,给了景乃禾研究组一个积极的肯定。
修复乙酰胆碱能神经元
阿尔茨海默病病人有诸如语言功能障碍、视觉功能障碍、认知功能障碍等一系列的临床表现。“但记忆丧失、学习能力丧失,可能是对阿尔茨海默病病人及家属而言,最令人痛苦的一个症状。”景乃禾研究组副研究员岳春梅称。
认知功能障碍包括病人的记忆能力丧失、学习能力丧失等,而这也是景乃禾研究组此次研究关注的焦点所在。据岳春梅介绍,之前有研究发现,阿尔茨海默病病人的认知功能障碍,可能和基底前脑的乙酰胆碱能神经元本身的丢失和神经元投射的丢失有关系。
乙酰胆碱能神经元位于基底前脑,但却可以投射到大脑的海马和皮层,并组成一个环路。“这个环路对人的学习和记忆非常重要。”岳春梅对记者说。
基于这样的理论知识,景乃禾研究组在体外建立一种体外神经诱导的方法,把胚胎干细胞诱导到基底前脑的乙酰胆碱能神经元。景乃禾说:“乙酰胆碱能神经元很难诱导,这一类神经元的诱导方法以前还没有报道过。已有的方法只能诱导出5%左右这类神经元,但我们的新方法可以诱导出大约40%的乙酰胆碱能神经元。”
景乃禾表示,首先是要找到合适的方法诱导乙酰胆碱能神经元,接着就要看打进阿尔茨海默病模型鼠脑内的细胞能不能存活,以及它和宿主细胞之间能不能建立联系,并实现功能性的整合,这是整个实验的难点所在。
通过观察,景乃禾团队发现,他们种进去的细胞,在阿尔茨海默病模型鼠的腹侧前脑部位能够很好地存活,并且能有部分整合,与原来的细胞建立一些联系,“当然这些联系现在还不能说是非常功能性的,但细胞确实存活得很好。”景乃禾介绍称。
景乃禾团队通过水迷宫行为学实验,检验了模型小鼠在打进乙酰胆碱能神经元细胞之后的学习和记忆能力,发现“这些老鼠的学习和记忆能力恢复得跟野生鼠差不多”,“从行为学上来看,它确实改善了老鼠的认知功能缺陷。”景乃禾说。
向临床应用努力
“现在老龄化越来越严重了。”景乃禾称,80岁以上的老人三分之一都有可能患老年痴呆。“这对我们的家庭、社会都是极大的负担。”景乃禾说,阿尔茨海默病在全世界都是一个亟待攻克的难题。
据岳春梅介绍,美国于2014年公布的一组统计数字显示,对于阿尔茨海默病病人的护理费用已经达到6000亿美元。作为这一领域的研究人员,她坦言,“看到病人遭受的种种痛苦,让人很着急。”
正是出于作为科研人员的责任感,景乃禾研究组的这一实验耗费了比其他课题组更多的人力、物力。
岳春梅称,分化系统是很难建立的,但他们却做出了其他人没有做成功的实验,所以对待自己的实验结果便更加谨慎。“我们经过前后两个人把小鼠的实验重复了一遍,又把人的胚胎干细胞实验做了一遍。”岳春梅说,所以得到的是一个非常可靠的实验结果。
应用于临床是此项研究的最终目标,不过前期还有很多的基础工作要做。接下来,研究人源乙酰胆碱能神经元前体细胞在动物模型里的存活及其对动物模型的功能修复,并建立病人个体化的细胞模型,研究阿尔茨海默病发病的分子机制,将是景乃禾研究组下一步攻克的难题。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#阿尔茨#
100
#新成果#
0
#阿尔茨海#
84
#阿尔茨海默#
96
这些报道都比较夸张,这些研究离真正攻克老年性痴呆还有遥远的距离
159