神经结节病诊断标准共识
2019-01-29 MedSci MedSci原创
神经结节病共识小组是一个在结节病和神经结节病患者管理方面经验丰富的专家医师小组,他们参与确定神经结节病,并为疑似神经结节病患者开发实用的诊断方法,并持续改进。该小组旨在制定神经结节病的共识临床定义,以加强疑似神经结节病患者的临床护理,并鼓励针对该疾病的研究计划的标准化。这项合作的工作包括审查神经结节病的表现,并建立诊断这种疾病的方法。拟议的共识诊断标准反映了当前的知识,为可能的,可能的和确定的中枢
神经结节病共识小组是一个在结节病和神经结节病患者管理方面经验丰富的专家医师小组,他们参与确定神经结节病,并为疑似神经结节病患者开发实用的诊断方法,并持续改进。该小组旨在制定神经结节病的共识临床定义,以加强疑似神经结节病患者的临床护理,并鼓励针对该疾病的研究计划的标准化。
这项合作的工作包括审查神经结节病的表现,并建立诊断这种疾病的方法。拟议的共识诊断标准反映了当前的知识,为可能的,可能的和确定的中枢和外周神经系统结节病提供了定义。这些定义强调需要评估神经结节病提示的患者的其他因果因素,包括感染和恶性肿瘤。还强调需要在根据临床背景和受影响的解剖学的可行和可取的情况下对非神经组织进行活组织检查以记录系统性结节病的存在并支持可能的神经结节病或神经组织的诊断以支持确定的神经结节病的诊断。
中枢神经系统
NS的病理标志是存在非干酪性、颗粒状肉芽肿性炎症反应。大脑表面的肉芽肿,特别是大脑底部的肉芽肿,长期以来一直被认为是一个突出的特征。但当累及脑实质时,肉芽肿和炎症倾向于血管周围分布,罕见情况是NS可以表现为脑实质或硬脑膜的肿瘤样病变。
在神经组织内,结节病表现为上皮样组织细胞的聚集,通常呈现多核巨细胞,外周有非肿瘤性淋巴细胞和浆细胞包围(图1A);另一个特征是巨细胞浆中易找到星状小体(图1B)。脑膜结节病则为肉芽肿和非特异性淋巴浆细胞炎症性反应。脑实质病灶的免疫细胞学表型常显示组织细胞和泡沫样巨噬细胞(CD68+)增加;CD4+和CD8+T淋巴细胞和B淋巴细胞浸润(图1C-E)。

图1 神经结节病患者硬脑膜活检病理学结果。
A:H&E染色显示多核巨细胞(白色箭头)、上皮样组织细胞(黑色箭头)和纤维化(星号)的肉芽肿炎症反应。
B:H&E染色显示中心有星状体(黑色箭头)的多核巨细胞(白色箭头)。
神经结节病病灶中非坏死性肉芽肿的免疫表型显示肉芽肿包括CD68 +巨噬细胞(C)聚集;CD3 + T淋巴细胞(D)和CD20 + B淋巴细胞(E)浸润。
周围神经系统周围神经系统的病理检查可见神经纤维、肉芽肿性炎性浸润、血管炎或坏死性血管炎等变化。
NS的评估和诊断
NS的临床取决于累及的部位,肉芽肿性炎可以累及脑膜、颅神经、脑、脊髓和周围神经,因此NS的临床表现多样。临床医生可首先基于患者的临床表现和适当的影像(图2)和脑脊液(CSF)检查对NS做出疑似诊断。疑似NS的临床检查需要仔细评估疾病的全身表现以及神经系统表现从而进行诊断和鉴别诊断。
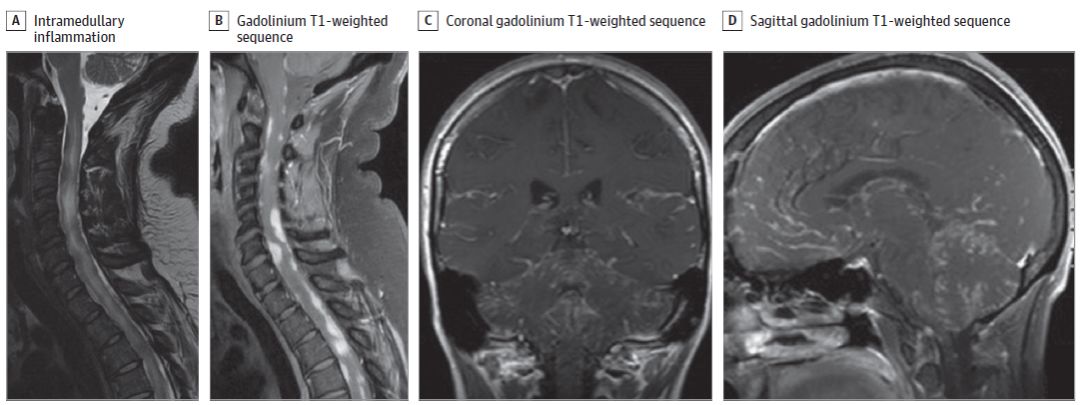
图2 脊髓和脑神经结节病的MRI影像。
A:T2加权显示颈髓增粗和髓内炎症。
B:T1增强扫描显示硬脊膜增强。
C和D:T1增强扫描冠状位(C)和矢状位(D)显示软脑膜增强。
在大约50%的疑似NS患者中,神经系统症状是结节病的第一个明确表现。相关的诊断策略是对既往无明确结节病病史的患者进行系统性疾病的检查,对疑似NS的患者侧重于神经系统疾病检查和明确神经系统受累的程度。肺、胸腔内淋巴结、眼睛和皮肤经在结节病中常受累,因此应尤为注意。建议对相对安全且易接近的非神经部位进行组织活检,以建立多器官结节病的明确病理诊断。这种活检对于预期进行长期免疫抑制治疗的患者尤为重要。
CSF表现
NS的脑脊液(CSF)表现并无特异性,但CSF分析的目的在于:(1)确定鞘内炎症的存在和(2)排除感染和肿瘤。NS中可见的CSF表现有:初压升高;单核细胞增多;蛋白质升高;葡萄糖降低;IgG指数升高和出现寡克隆带。这些表现为非特异性,但可提示活动性炎症。当MRI显示软脑膜增强或脑积水时,应当进行细胞学和流式细胞术。
在50%至70%的NS患者可观察到CSF异常,而软脑膜增强患者最可能出现脑脊液异常。一项纳入54例患者的研究中,62%可见CSF蛋白升高和57%可见淋巴细胞为主的细胞增多症;19%存在寡克隆带。CSF血管紧张素转换酶活性的测定尚存在争议,因其特异性和敏感性较低,对确诊指导意义不大。此外,约30%的NS患者CSF为正常。
生物标志物
多种生物标志物,最常见的是血管紧张素转换酶,已被用于诊断结节病。但血清和脑脊液检测的特异性和敏感性均不高。肺结节病和一部分NS患者可见血清溶菌酶升高,但也缺乏敏感性和特异性,对NS诊断指导意义不大。
胸部影像
高达90%的结节病患者胸部影像可见异常。对高度怀疑结节病而胸片正常的患者应进行高分辨率胸部CT,最好行增强扫描。如果存在纵隔或肺门淋巴结肿大,可考虑进行支气管内超声指导下经支气管活检、内镜超声指导活检或纵隔镜检查进行组织学检查。
肺外结节病的检测
当胸部CT正常,柠檬酸镓Ga 67闪烁扫描或氟脱氧葡萄糖正电子发射断层扫描(FDG-PET)可能有助于检测胸外系统性结节病。FDG-PET显示比镓扫描具有更高的空间分辨率和更高的灵敏度,特别是用于检测淋巴结受累,目前是首选手段。
其他器官的活检
1个或多个器官的肉芽肿可支持结节病的诊断。肺是最常见的部位,但是相当大比例的患者通过其他器官的组织检查来诊断。活检结果应与该特定器官的临床表现相关联。如果阳性活检结果与该器官的可能或极可能的结节病表现相关,则更支持结节病的诊断。由于眼睛经常受累及,目前结膜活检也用于结节病的诊断,但对NS的总体诊断率不高。
诊断策略
怀疑CNS结节病的患者应根据临床表现进行脑和/或颈部、胸部和腰部MRI平扫或增强扫描。CSF的全面分析通常有提示作用。怀疑PNS结节病的患者应进行肌电图和神经传导检查。如有相关临床表现,建议进行神经或肌肉活检。
对系统性结节病的排除需进行哪些检测尚存争论。诊断评估应以患者的症状和体征为指导。如果患者怀疑隐匿性疾病,建议患者至少进行全面的眼部检查、高分辨率胸部CT和全身FDG-PET。后两种检查特别有助于活检部位的确定。要考虑的血液检查包括全血细胞计数、肝肾功、钙和肌酸激酶;血清血管紧张素转换酶活性和C-反应蛋白和可溶性白细胞介素-2受体检测目前在NS的诊断或治疗中没有明确价值,尽管它们可能在单个病例具有临床价值。
神经结节病的诊断标准
目前有多个NS的诊断标准,但这些标准大多数来自单一机构且尚未经过前瞻性验证。本综述提出的标准共识建立在前期工作基础上,来自不同机构的医生的集体意见,这些机构具有结节病和NS的专业知识。
即使进行脑活检,结节病也不能100%的确诊。但受累器官越多,结节病的诊断率越高。随着时间的推移,诊断可能更明确,因为其他疾病(如淋巴瘤或结核病)的可能性会大大降低。
在诊断的过程中需考虑的因素有两个。一个是类神经结节病(paraneurosarcoidosis)的概念。如何将类神经结节病表现分类尚存争议。本文的诊断标准共识中也专门给予了说明,用于识别符合结节病症状,但不同于神经系统肉芽肿性炎症和浸润导致的神经系统表现。另一个需考虑的因素是患者对治疗的反应性,这个问题在该诊断标准共识中也有考虑。
综上所述,本文提出了NS的诊断标准共识(表1)。符合很可能或明确标准的患者应被视为患有NS,而符合可能标准的患者则为可能患有NS并且可能对针对结节病的治疗有反应。病理检查提高了结节病诊断的可信度。此外,如果病理标本中存在炎症但不存在肉芽肿,则患者不符合确定的NS标准,但如果临床表现支持这些分类(如是否存在系统性肉芽肿),则可被认为很可能或可能的NS。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#神经结节病#
83
#诊断标准#
56