新生儿脐静脉置管术五步曲,收藏!
2016-11-14 @白衣奶爸 医学界儿科频道
作为新生儿科医生,接诊抢救早产儿,是日常临床工作中必不可少的事情,在成功救治极低出生体重儿(VLBWI)的过程中,静脉通路的建立十分重要,也是一大难点。在VLBWI的治疗中,周围静脉通道很难长时间保留,反复穿刺有一定难度,在输注高渗液体时,容易外渗造成皮下坏死,因此,我国从20世纪90年代开始逐渐开展了PICC技术,逐渐开展了脐静脉置管术(UVC),这是一项非常重要的临床操作。在新生儿使用UVC技
作为新生儿科医生,接诊抢救早产儿,是日常临床工作中必不可少的事情,在成功救治极低出生体重儿(VLBWI)的过程中,静脉通路的建立十分重要,也是一大难点。在VLBWI的治疗中,周围静脉通道很难长时间保留,反复穿刺有一定难度,在输注高渗液体时,容易外渗造成皮下坏死,因此,我国从20世纪90年代开始逐渐开展了PICC技术,逐渐开展了脐静脉置管术(UVC),这是一项非常重要的临床操作。
在新生儿使用UVC技术,能有效提高诊治水平,减少护理反复穿刺,降低感染风险,提高抢救成功率!
新生儿分娩后1-3天内,脐带未干,脐部血管清晰可见,管径相对较粗,可利用来做静脉置管。
以下将简单跟大家一起分享脐静脉置管术的操作要点,跟大家一起再次复习一次。
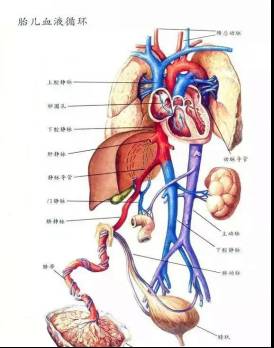
脐静脉置管术:
一、适应症:
1、中心静脉压力测定;
2、紧急静脉输液或给药;
3、交换输血或部分交换输血;
4、超低出生体重儿的长时间中心静脉输液
二、禁忌症:
脐膨出、脐炎、脐带畸形、腹膜炎、坏死性小肠结肠炎、下肢或臀部有局部血供障碍时等。
三、器械准备:
脐静脉导管:(体重<1.5 kg,使用3.5Fr,≥1.5 kg,使用5.0Fr),新生儿脐动静脉置管包(包括:连接脐静脉插管和三通开关,5 ml注射器、眼科镊、弯头镊、有齿钳、无菌缝线、剪刀、手术刀、无菌巾等);新生儿穿刺护理包。
四、操作步骤:
1、确认可行脐静脉置管术的早产儿,生后保留脐带残端3-5 cm(部分资料提示可保留6-8 cm),脐带未干结,患儿放置辐射保温台,生后24小时内呼吸循环稳定的早产儿,跟家属沟通病情后,签署知情同意书;

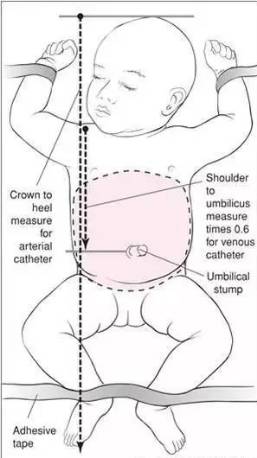
2、选取合适型号的法国进口的脐静脉导管,由2名熟悉掌握脐静脉置管术的医师操作,计算置管深度:
公式一:体重×2+5 cm+脐残端长度(一般为0.5 cm);
公式二:体重×1.5+5.6 cm+脐残端长度;
公式三:肩缝到脐带距离×0.6;
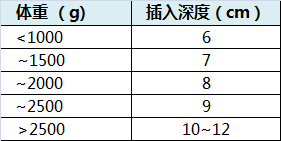
计算深度参考范围:
3、置管过程中,患儿置于辐射台上保暖,仰卧位,适当制动患儿四肢,予心电血压、血氧饱和度监测,密切观察患儿相关监测情况,发现问题及时处理;
4、整个插管过程中严格遵守无菌操作,暴露消毒术野皮肤,以脐部为中心直径10-15m,常规消毒脐部和周围皮肤,穿戴无菌手术衣和手套,铺单;
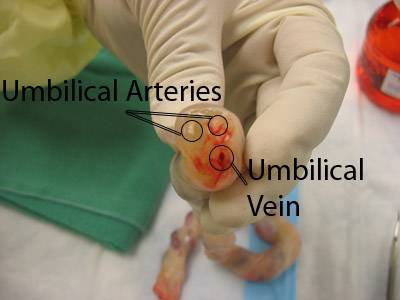
5、在脐根部上0.5 cm左右行荷包缝合,剪留脐残端约1 cm,再次消毒残端后,暴露2条脐动脉和1条脐静脉残端,去除血管内凝血块后,用肝素生理盐水清洗脐残端,充分暴露血管;
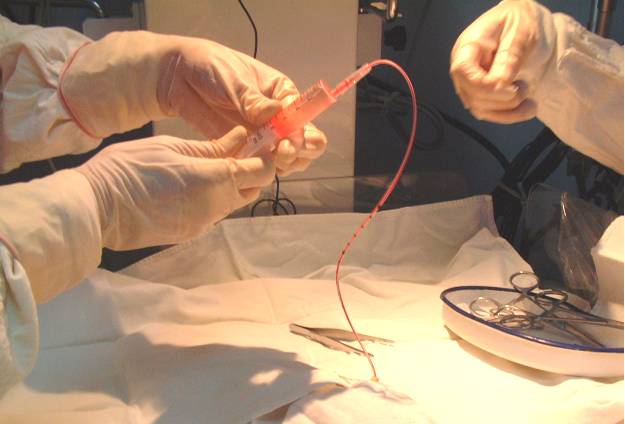
6、用充满肝素盐水的脐静脉导管插入脐静脉,与水平面成60°向头侧推进,推进计算深度后,用注射器回抽可见回血后,连接通道,荷包缝合固定后,固定脐静脉导管位置,结扎脐动脉,无菌透明敷贴固定导管;
7、覆盖无菌纱布,检查患儿生命体征,行腹部X片检查,了解导管位置。常规定位方法:前后位X片,可加侧位X片。膈上0.5-1 cm。(实际临床应用中,膈肌上下1 cm,只要患儿生命体征平稳,无不良反应,血流通畅,均是可以接受的。)

五、拔除脐静脉导管:
1、置管使用后2-3周应撤管,避免感染风险;
2、操作步骤:
①轻轻解开辅料,常规消毒,注意向着远心端方向消毒;
②在插入点紧握导管,轻轻、连续向外牵拉导管,遇到阻力时候,不可用力过猛,以防导管断裂;
③导管拔除后要确认无残留,确认其长度;
④消毒局部后,无菌纱布包扎。
部分研究表明,超声引导下脐静脉置管术,比起X线定位检查,跟更提高UVC置管成功率,延长置管留置时间,降低并发症发生率,减少炎症反应。但由于费用较高,对超声等操作技术要求较高等原因,未能完全开展。
研究表明,患儿出生后,如条件许可,在产房或手术室立刻行脐静脉置管术,可迅速打开静脉通道、避免穿刺损伤、避免等待置管而延误胸片等相关检查程序,且早期置管成功率高于晚期置管,提示早期脐静脉置管术可以在具有相应条件的医疗机构进行。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#静脉#
74
不错,学习了!
113