丘脑的结构复杂,供血丰富,不同的供血动脉阻塞时,产生的临床症状各不相同。
我们先来看一个病例。
病例一
患者,39岁女性,出现行为异常,言语不当,去抑制状态。3小时后出现眼肌麻痹,然后陷入昏迷。
3天后认知功能测验: 缺乏自动性以及严重的遗忘。
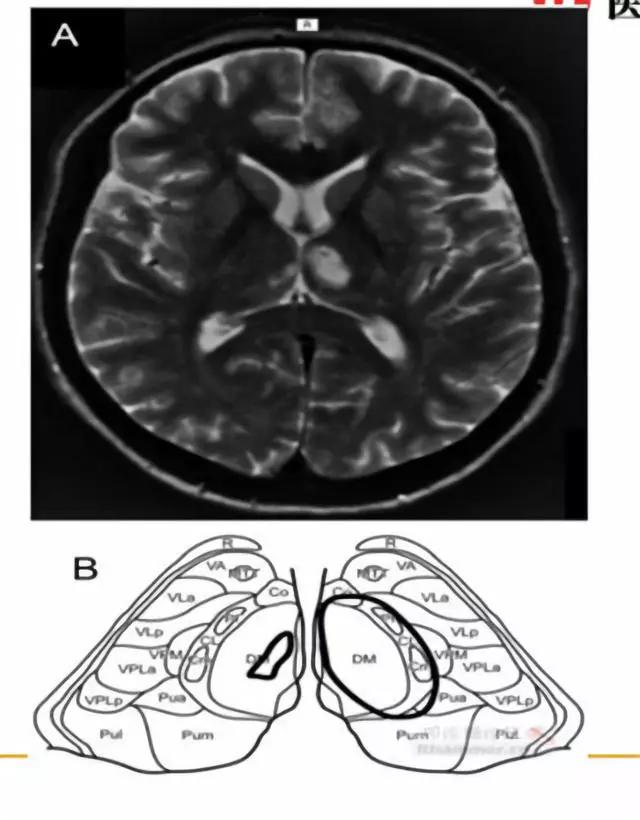
核磁T2显示双侧旁正中动脉区梗死,左侧为主。
这则病例的特点:
行为异常
眼肌麻痹
随后出现昏迷的意识障碍
伴有近事遗忘突出,意志缺乏
T2显示双侧旁正中动脉区梗死,左侧为主。
最终诊断为:丘脑旁中央动脉供血区梗死
丘脑的解剖结构还记得吗?
丘脑是间脑的一部分,它在第三脑室的两侧对称分布。每侧的丘脑大致分成前核群、内侧核群、外侧核群以及后部核群。

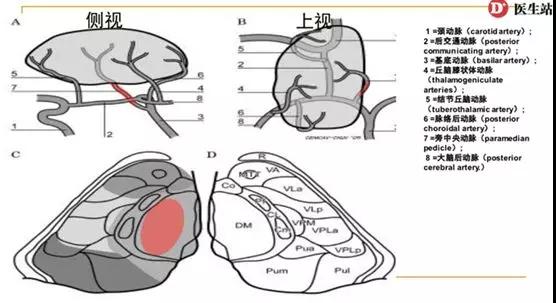
丘脑主要由4组动脉供血:
结节丘脑动脉(tuberothalamic artery):
丘脑旁中央动脉(thalamic paramedian artery)
丘脑膝状体动脉(thalamogeniculate artery)
脉络丛后动脉(posterior choroidal artery)。
丘脑旁正中动脉,又名丘脑穿通动脉(thalamoperforating artery),为中央支的后内侧群的后组,主要起于大脑后动脉的P1段。主要供应双侧丘脑旁中央区域:丘脑内侧核,中线核的下半后份,以及中央中核和腹后内侧核。还有分支供应中脑被盖中缝核、 红核和大脑脚的内侧份。
Percheron动脉有何不同?
当双侧旁中央动脉发自一侧大脑后动脉时,此种变异血管称为Percheron动脉。
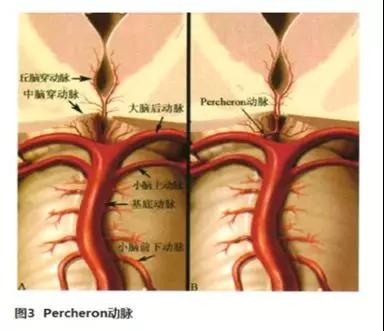
丘脑Percheron动脉梗死的临床表现有何特点?
Percheron动脉闭塞所致双侧丘脑梗死在全部缺血性卒中病症中占比0.1%~0.3%,在丘脑梗死病症中占比22%~35%[1]。
Percheron动脉闭塞后,双侧旁正中丘脑相继出现梗死,临床表现为短暂性的浅昏迷、嗜睡、反应迟钝、精神改变,出现双侧腹内侧丘脑综合征(BVTS)征象。
总的来说,典型Percheron动脉梗死表现为三联征:垂直凝视麻痹,意识障碍,记忆障碍。
我们再通过以下病例巩固一下Percheron动脉梗死的典型临床特征
病例二
患者男,78岁,以“突发呼之不应1h余”入院,发病时患者突然倒地,呼之不应。既往有高血压病史10余年,最高血压160/100mmHg。查体:患者呈浅昏迷,左右瞳孔不对等,左4.0mm,右1.0mm,对光反射灵敏,肌张力减弱,四肢肌力1级,双侧病理征阳性。
核磁显示:
双侧丘脑旁正中梗死(以右侧明显)。CTA显示:左侧大脑后动脉P1段、右侧椎动脉上段稍细。
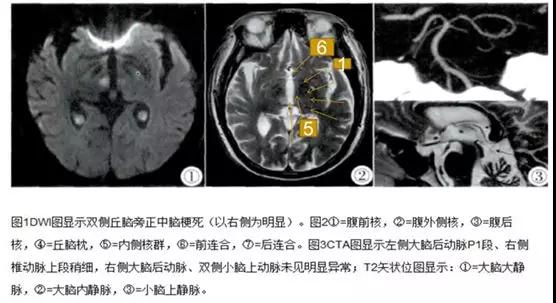
最终该名患者的临床诊断是:
脑梗死(双侧丘脑,大脑后动脉深穿支小动脉病变),
高血压(2级,很高危)。
病例三
患者男,60岁,主因“呼之不应2小时”入院,2小时前无明显诱因突发恶心,呕吐,呕吐物为胃内容物,随后叫之不应,无肢体抽搐,有“高血压病、冠心病、心房纤颤、脑梗死病史”10年,四肢未遗留明显后遗症。
查体:
BP150/80mmHg,中度昏迷,右侧瞳孔直径约5mm,对光反应消失,左侧瞳孔直径约2mm,光反应迟钝,左口角下垂,房颤心音,四肢无明显自主活动,左侧Babinski征(+),右侧(-);GCS评分6 分,
脑CT示多发梗死软化灶(双侧丘脑及中脑无明显异常)
诊断为 “脑梗死,心房纤颤,冠心病,高血压病(极高危组)”,先后应用自由基清除剂,脱水剂,抗血小板聚集等治疗,血生化检查无明显异常。
8月15日复查脑MRI,除原来陈旧梗死灶外,双侧丘脑及中脑新发梗死灶。

1周后瞳孔逐步恢复等大,叫之能应,言语不清,时有咳嗽,发热,体温38°C左右,痰不易咳出,双肺呼吸音粗,有痰鸣音,行心电图、心脏彩超、胸片及痰培养等检查, 考虑并发呼吸道感染,应用敏感抗生素治疗,效果欠佳。
住院 24d好转出院,出院时患者嗜睡状,轻微咳痰,四肢可自主活动,双瞳孔等大,光反应存在。
患者有如下特点:
中老年患者,有脑血管病危险因素;
急性起病,突发意识不清入院,双瞳孔不等大,光反应消失,中度昏迷,四肢轻瘫试验阴性;
经系统治疗双侧瞳孔逐渐等大,意识逐渐恢复,四肢瘫痪不明显;
早期颅脑CT未发现明显责任病灶,后复查颅脑MRI示双侧丘脑、中脑导水管周围梗死性改变。
总结
典型Percheron动脉梗死表现为三联征,垂直凝视麻痹,意识障碍,记忆障碍。
当基底动脉尖、大脑大静脉无异常时,应怀疑存在Percheron动脉这种解剖变异,此外,还要尽量排除Wernick脑病、脑炎等其他疾病造成双侧丘脑病变的可能性。
对于这类较少见的脑梗死类型,应尽早根据患者的病史、查体、辅助检查明确诊断,以便及时开展治疗,减少后续后遗症的影响。
本文整理自大连大学附属新华医院神经内四科唐伟《静脉溶栓中的假卒中》
专家简介

唐伟教授,擅长帕金森病早期诊断、分期治疗,老年性痴呆早期诊断及治疗,脑血管病的综合治疗。
中华医学会辽宁省分会精神病学会委员;中华医学会辽宁省分会临床流行病学会委员;大连市医学会精神病分会副主任委员;辽省高血压与中风学会第四届理事;《中国医药科学》审稿专家;大连市精神病专业质控专家;大连大学青年骨干教师。大连大学硕士研究生导师;遵义医学院兼职硕士研究生导师。
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#脑梗#
68
#丘脑#
58
#丘脑#
71