接诊腰腿痛患者的几点注意事项
2013-07-27 北京大学人民医院 刘海鹰 钱亚龙 中国医学论坛报
典型病例 患者男性,43岁。因“腰椎间盘突出症行椎间盘镜手术后3年,腰痛伴右小腿疼痛麻木症状复发2年”入我院。 现病史 患者4年前无明显诱因出现腰疼伴右小腿麻木疼痛,行走活动受限,当地医院诊断为腰椎间盘突出症,保守治疗后无效,患者3年前于当地医院接受腰
|
|
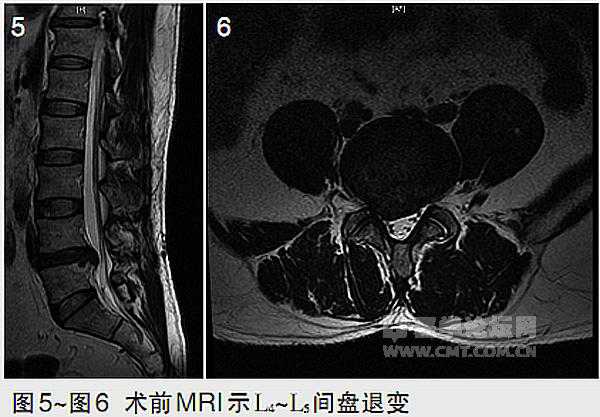 |
典型病例
患者男性,43岁。因“腰椎间盘突出症行椎间盘镜手术后3年,腰痛伴右小腿疼痛麻木症状复发2年”入我院。
现病史 患者4年前无明显诱因出现腰疼伴右小腿麻木疼痛,行走活动受限,当地医院诊断为腰椎间盘突出症,保守治疗后无效,患者3年前于当地医院接受腰椎间盘镜手术,术后症状好转。2年前患者再次出现腰疼伴右小腿外侧疼痛并逐渐加重,7个月前症状明显加重伴右小腿麻木,行走困难。患者自发病来二便正常,无低热、盗汗,精神睡眠饮食良好。
骨科查体 腰椎无侧弯,腰椎L4~L5棘突及间隙压痛,左侧椎旁压痛并向右小腿外侧及足背放射。腰椎活动度检查前屈60°,后伸20°,左右侧弯30°。右小腿外侧及足背皮肤浅感觉减退;双侧髂腰肌、股四头肌、腘绳肌、胫前肌、小腿三头肌肌力、足拇屈曲肌力V级。右足足踇背伸肌力Ⅱ级,左足V级。双下肢肌张力正常,双侧膝腱反射和跟腱反射正常。右侧直腿抬高试验50°(+),加强试验(+);左侧直腿抬高试验(-)。双侧股神经牵拉试验(-)。双下肢足背动脉搏动正常。
辅助检查 X线:腰椎前凸减小,L4~L5椎间隙略窄,L4~L5椎间不稳(图1~图4)。腰椎MRI:L4~L5椎间盘信号改变,退变明显(Pfirrmann分级V级),间盘向右后突出,硬膜囊受压,椎管及椎间孔狭窄(图5~图6)。
诊断 腰椎间盘突出症(L4~L5)。
治疗 患者症状和体征与影像学检查所见相符,病变间盘退变严重,椎间隙狭窄并有不稳,故须接受手术治疗,术式宜采用后路减压融合术。术后患者疼痛症状明显缓解。随访2年后麻木及无力症状明显改善,X线检查显示腰椎L4~L5融合良好。
明确诊断
据调查显示,北京18岁以上人群的腰椎退行性疾病患病率为9.02%,而腰腿痛是腰椎退行性疾病的最常见症状之一。常见的导致腰痛疾病包括腰椎间盘突出、腰椎管狭窄、慢性腰肌劳损、腰椎管内肿瘤和腰椎结核等。结合上述病例,我们先谈谈腰椎间盘突出的诊断思路。
诊断
临床诊断必须结合患者临床表现和影像学检查结果。
若单纯影像学检查示椎间盘突出而患者无症状,则不能诊断腰椎间盘突出症。若症状体征典型,而常规CT检查未发现椎间盘突出,则应行磁共振成像(MRI)或椎管造影检查确诊。
腰椎间盘突出症诊断必须同时定位突出间盘部位,并结合症状和体征,确定病变节段。
常见突出间盘为L4~L5和L5~S1。椎间盘突出的分为3型:① 突出型,髓核沿纤维环裂隙向外突出,纤维环外层仍完整;② 脱出型,髓核穿透纤维环,到达后纵韧带下;③ 游离型,髓核碎块穿透后纵韧带到达硬模外间隙,或沿后纵韧带后方上下游离。对于多节段病变患者,应重点鉴别受累间盘;对于少数症状与突出间盘节段不完全相符的患者,应注意其是否存在其他间盘的极外侧突出或漏诊(高位间盘突出),这需要进一步影像学检查和仔细读片。
鉴别诊断
腰椎管狭窄症 主要表现为间歇性跛行,可伴有腰痛,查体无明显的异常体征。该病主要特点是患者主诉症状重、体征轻,且常与腰椎间盘突出症并存,发生率达40%。
慢性腰肌劳损 此类患者多有急性腰部扭伤史或长期工作姿势不良史。由于腰部肌肉慢性劳损、炎症导致疼痛。患者可有腰部压痛点,通常位于椎旁或骶髂部,一般不伴下肢症状和体征。
腰椎管内肿瘤 该病可引起与椎间盘突出相似的神经根性疼痛,导致马尾综合征(如坐骨神经痛、双下肢及会阴部麻木、感觉减弱或消失)。疼痛特点多为持续性,夜间痛明显,与体位姿势关系不大。MRI检查可协助明确诊断。
选择合理治疗方案
保守治疗
保守治疗可在基层医院广泛开展。保守治疗目的是控制并逐步缓解疼痛,减少功能障碍,逐步恢复脊柱正常功能。主要措施包括:严格卧床休息(至少1~2周)、局部理疗、牵引和中医手法按摩。部分患者腰部支具或腰围保护下减少活动。药物治疗可采用全身或局部的非类固醇类抗炎药、止痛药等,亦可进行硬膜外注射类固醇,以及使用肌肉松弛剂治疗。此外,社区医院可以开展一系列的康复疗法,以及患者教育。
手术治疗
手术指征包括出现进行性神经损害体征的患者、保守治疗3个月无效者、MRI证实为间盘严重突出者、疼痛症状剧烈严重影响工作生活者,以及出现马尾综合征的患者。
手术方法包括椎间盘介入治疗、微创手术治疗以及传统开放手术治疗。
对于腰椎稳定性良好的患者,根据间盘突出程度,可行介入治疗、微创手术治疗或小切口间盘摘除。
对于接受常规开放手术患者,近年来由于非融合技术广泛开展,可考虑减压后同时行棘突间动态稳定装置置入术。
对于腰椎不稳或重度椎管狭窄、间盘严重退变突出、椎间隙塌陷的患者,宜采用腰椎减压融合手术。
重视社区预防、转诊时机和康复指导
危险因素
外伤 当脊柱轻度负荷并快速旋转时可以引起纤维环的水平破裂,当受到压应力时可使软骨终板破裂。
职业 从事重体力劳动和长期坐位工作的人因腰部长期过度负荷而致腰椎间盘退变加速。
先天发育异常 腰骶部先天发育不良可以导致腰椎承受的应力发生改变,造成腰椎间盘内压力升高,引起椎间盘退变和慢性损伤。常见发育异常有腰椎骶化、骶椎腰化、小关节畸形等。
其他因素 遗传、妊娠等。
社区医院转诊指征
转诊指征包括:① 明确诊断后有上述手术指征者,须立即转往上级医院诊治;② 对于保守治疗无效,症状加重,出现神经功能受损或者马尾神经受压症状的患者,需要转入上级医院接受进一步诊治。
康复指导
1.常规开放手术术后第2天,患者即可开始进行下肢抬高训练,术后1周开始腰背肌锻炼。在锻炼时应注意,尽管卧床3~7天即可下床活动,但应以卧床休息为主,适当离床活动,且逐渐增加活动量,直至术后3个月方可恢复正常活动。
2.腰背肌锻炼方法:开始可以进行5点支撑,平卧位行腰臀部上举运动,一段时间后可锻炼腰背部的肌肉和韧带(如练习小燕飞)。
3.术后根据手术情况,患者需要佩戴腰围1~3个月。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








这篇文章很实用,先收藏
108
#注意事项#
85
#腰腿痛#
82