【一般资料】
患者,男性,61岁。
【主诉】
因"左眼突发视物模糊1d"入院,
【既往史】
既往无眼病病史,无高血压等全身相关病史。
【体格检查】
视力:右眼:1.2,左眼:1.0。眼压:右眼:15mmHg,左眼:14mmHg。双眼结膜无充血,角膜透明,前房(-),房水清,瞳孔等大等圆,直径约3mm,对光反应存在,双眼晶状体位正,皮质轻度混浊,玻璃体见血性混浊,左眼眼底窥不清。
【初步诊断】
左眼玻璃体积血。
【治疗】
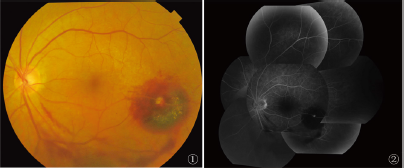
入院后视力持续下降,玻璃体积血持续加重,给予止血等治疗后眼底可见:左眼视盘界清色红,视网膜血管A:V=1:2,颞下视网膜动脉可见约3PD大小视网膜下出血,病灶中央见黄白色改变,下方见视网膜前出血及玻璃体积血,黄斑部未受累(图1);右眼底无异常。FFA:左眼动脉期见出血遮蔽荧光及分支动脉主干上局灶性瘤样高荧光,与动脉壁相连,并持续不褪,晚期瘤体染色,动脉管壁荧光增强(图2)。修正诊断:左眼视网膜大动脉瘤。给予激光光凝出血区及瘤体。出院时患者左眼视力为0.8。嘱其门诊随诊,复查时见出血部分吸收,瘤体显露(图3)。

【讨论】
视网膜大动脉瘤是后天获得性的改变,动脉扩张成梭形或小囊状,直径可达100~250μm,主要发生在60岁以上合并高血压的女性患者,也与动脉硬化、高血脂等周身情况有关,大多数患者为单眼发病,10%为双侧。而随着生活水平的提高,"三高"患者的增多,同时随着医疗条件的进步,眼底检查诊断设备的普及,诊断技术的提升,应该说视网膜大动脉瘤不再是以往人们认为的临床少见疾病,而是老年人临床较为常见的眼底疾病。视网膜大动脉瘤主要为出血性和渗出性两型,出血性常发生视力的急性下降,出血可以是视网膜下、视网膜内或视网膜前,可以遮盖大动脉瘤,渗出性视力下降是逐渐的,常发生在血管弓颞侧。组织病理显示累及的视网膜动脉明显扩张,纤维胶质增生。FFA检查可以很好的显示视网膜大动脉瘤的存在,是确诊视网膜大动脉肿瘤必不可少的方法,出血少者动脉瘤在动脉期内既呈梭形囊状强荧光,晚期有不同程度的荧光渗漏和瘤体壁染。出血多时FFA检查难以发现病变,可用对出血穿透性好的ICGA补充检查。ICGA检查在动脉期使大动脉瘤染色,随时间延长,动脉瘤呈局灶性的强荧光团,晚期持续存在,渗漏较轻。虽然标准治疗方法到底是观察还是激光治疗,目前仍然存在争议,争议主要源于针对出血性大动脉瘤的治疗。但大多数专家目前比较共识的治疗方案是出血性大动脉瘤发生血栓形成并自行消退者,多数视力预后良好,这类患者大多数情况下随访数周至数月使疾病自行消退。渗出性大动脉瘤很少发生血栓形成并自行消退的情况,而更易于伴有黄斑水肿,视力预后较差,这类患者激光直接光凝大动脉瘤,或者对动脉瘤周围血管进行激光治疗,以此封闭所有渗漏的血管,处理供应黄斑中央的动脉时需要格外小心。本病临床表现多样,眼底表现也多样化,易于误诊,需要与另一些老年人眼底疾病如神经视网膜炎综合征、年龄相关性黄斑变性、眼底肿瘤、视网膜分支静脉阻塞等疾病相鉴别。总而言之,对于老年人后极部多量出血渗出时,应仔细观察病灶中心是否有黄白色动脉瘤样病变的可能,密切随诊,出血吸收后进一步检查确诊。
原始出处:
孙鹏锐,李蓉,裴澄. 视网膜大动脉瘤1例[J]. 临床眼科杂志,2017,25(2):171-171.
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#视网膜#
64
典型案例.学习了.
81
了解一下.谢谢分享!
93