JAMA:成胶质细胞瘤放疗联合替莫唑胺可延长一倍生存期
2013-12-12 佚名 丁香园
典型恶性成胶质瘤的磁共振成像特征 研究要点: 1.仅有辐射暴露和特定的遗传综合征是明确的恶性胶质瘤风险因子; 2.新诊成胶质细胞瘤的治疗是基于放疗合并替莫唑胺。这一临床路径使患者的2年生存率倍增达到27%,然而总体预后仍不良;贝伐单抗是一种值得进一步研究的新兴替代药物; 3.恶性胶质瘤患者常伴频繁的并发症,包括血栓事件、癫痫、神经病症状反复发
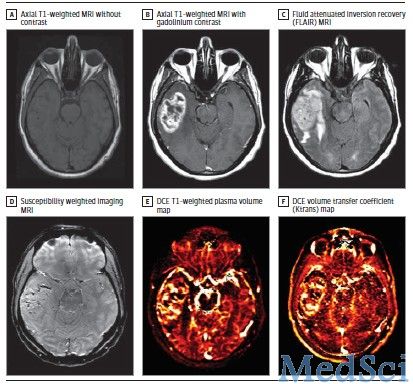
典型恶性成胶质瘤的磁共振成像特征
研究要点:
1.仅有辐射暴露和特定的遗传综合征是明确的恶性胶质瘤风险因子;
2.新诊成胶质细胞瘤的治疗是基于放疗合并替莫唑胺。这一临床路径使患者的2年生存率倍增达到27%,然而总体预后仍不良;贝伐单抗是一种值得进一步研究的新兴替代药物;
3.恶性胶质瘤患者常伴频繁的并发症,包括血栓事件、癫痫、神经病症状反复发作、以及皮质激素和化疗引起的其他不良反应,需给予有效的管理和预防。
成胶质细胞瘤和恶性胶质瘤是最常见的原发恶性脑肿瘤,每年的发生率约为5.26例每100000人,每年新诊患者17000例。此类肿瘤与预后差及患者生活质量低下典型相关。日前,美国纽约市Sloan-Kettering癌症研究院的ntonio Omuro博士在JAMA杂志上发表了这一领域的最新综述报道。【原文下载】
该研究旨在对恶性胶质瘤的临床管理进行综述,包括遗传性风险因素和环境风险因素,如手机应用、诊断性缺陷、症状管理、特异性抗肿瘤治疗、以及常见并发症等。研究者检索了2000年1月至2013年5月份的PubMed数据库,关键词为成胶质细胞瘤、神经胶质瘤、恶性胶质瘤、多形性成胶质细胞瘤、原始少突神经胶质、间变性少突- 星形细胞瘤、以及脑肿瘤。研究者还追踪了文献作者的系列研究成果。利用美国心脏学会分类系统对证据进行分级。
结果发现,仅有辐射暴露和特定的遗传综合征是明确的恶性胶质瘤风险因子。新诊成胶质细胞瘤的治疗是基于放疗合并替莫唑胺。这一临床途径使患者的2年生存率倍增达到27%,然而总体预后仍不良。贝伐单抗是一种值得进一步研究的新兴替代药物。III级肿瘤研究较少,探索其标准治疗方案的临床试验正在进行中。恶性胶质瘤患者常伴频繁的并发症,包括血栓事件、癫痫、神经病症状反复发作、以及皮质激素和化疗引起的其他不良反应,需给予有效的管理和预防。
研究得出如下结论:成胶质细胞瘤的治疗选择虽有改善,但仍是一种治疗难度很大的癌症。最佳治疗方案可能需要多学科综合治疗,同时需要对疾病本身及治疗引起的潜在并发症作出更深入的了解。
研究背景:
恶性脑肿瘤是最让人畏惧的癌症之一,这不仅仅是因为它预后差,还在于它对患者生活质量及认知功能的直接影响。一项流行性疾病调查研究针对2010年美国的138054例原发性恶性脑肿瘤患者作出评估。恶性胶质瘤是原发性恶性脑肿瘤的最常见类型,大约占该类疾病的80%,成人中的发病率为5.26例每100000人,每年新诊患者17000例。该疾病在60岁至80岁老年人群中最为常见;随着人口老龄化趋势的加剧,该病的患者人数有可能进一步增加。
应当引起注意的是,家庭医师、急诊内科医师可能最先接触到原发性脑肿瘤患者,并参与整个病程的治疗。
以下头痛特征可能预示着脑肿瘤的发生:
急性或近期出现的持续整日或整月的头疼(原发性头疼经常是慢性的或在过去的若干年里呈发展趋势);50岁后出现;慢性头疼的模式发生变化。
疼痛强度或频率增加。疼痛强度的差异较大,肿瘤引起的疼痛或对镇痛药物有反应,但最终进展为难治性头疼。
即使疼痛强度不大也会使患者难以入眠(原发性头疼通常只有非常严重时才会影响睡眠)。
单侧头疼。疼痛仅限于肿瘤一侧。
伴局部症状(与偏头疼不同,后者可逆转,往往持续数分钟,持续时间不长于1小时)。
伴认知和行为症状(易与痴呆或精神症状混淆)。
头疼伴恶心或呕吐症状(通常不能与偏头疼区别)。
视神经乳头水肿提示颅内高血压,但诊断时往往少见,原因是诊断时往往在疾病早期阶段进行成像检查。
原文出处:
Omuro A, DeAngelis LM.Glioblastoma and other malignant gliomas: a clinical review.JAMA. 2013 Nov 6;310(17):1842-50. doi: 10.1001/jama.2013.280319.【原文下载】
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#生存期#
30
#胶质细胞#
37
#细胞瘤#
33