人工气道并发症的预防与护理
2013-07-19 中国人民解放军总医院 来纯云 侯惠如 中国医学论坛报
典型病例 患者男,70岁,2004年8月被诊断为“左肺上叶腺癌”,并行左肺全切术、放化疗治疗。 2008年4月,因脑转移压迫呼吸中枢,给予经鼻气管插管呼吸机辅助通气。9月,气管切开并持续机械通气。12月,机械通气期间患者出现喘憋抽搐30多次,给予松气囊、吸痰或移
 |
 |
典型病例
患者男,70岁,2004年8月被诊断为“左肺上叶腺癌”,并行左肺全切术、放化疗治疗。
2008年4月,因脑转移压迫呼吸中枢,给予经鼻气管插管呼吸机辅助通气。9月,气管切开并持续机械通气。12月,机械通气期间患者出现喘憋抽搐30多次,给予松气囊、吸痰或移动导管位置处理,并应用解痉平喘镇静药物后缓解。
2009年4月15日,患者突然出现喘憋,呼吸机压力高限警报,导管气道完全无气流。立即予松气囊、吸痰,但痰管不能插入,继续予药物解痉平喘、调整导管位置、更换气管套管等一系列措施,均无效。患者喘憋加重,口唇紫绀,心率、血压、血氧饱和度持续下降。紧急情况下将套管拔出,更换成经口鼻应用的气管插管导管(插入17 cm),接呼吸机,患者即可正常通气,憋喘症状缓解。
2009年4月16日,予患者纤维支气管镜检查,发现距离气管导管下端约 1 cm位置气管前壁有马蹄形肿物,一直延伸至右主支气管开口处,气管阻塞约70%,吸气咳嗽时阻塞更为明显。气道肿物活检提示为炎性肉芽肿。
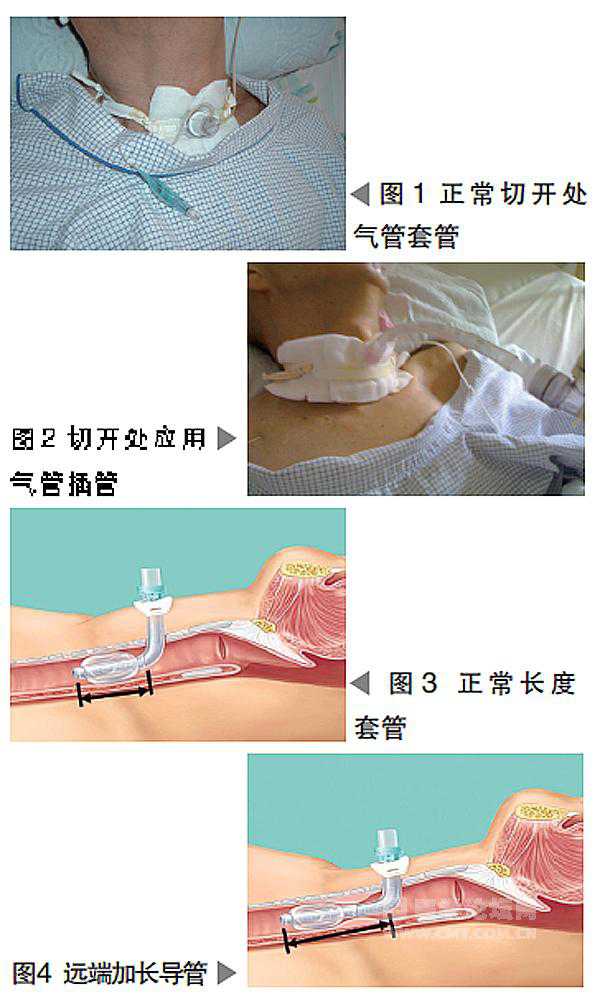
在气管切开造瘘口处行气管插管(图1、图2)为非常规方法,必须根据患者需求特制加长型气管套管(以绕过气管肿物,保证有效机械通气),我们自行设计出加长气管套管,其特点是导管远端加长1 cm。经与厂家联系定制后,2009年6月21日,我们为此例患者成功更换为特制加长气管套管(图3、图4)。
2010年4月16日,患者因肺癌合并多器官衰竭死亡。在该患者气管切开处行气管插管的65天以及应用特制加长套管的298天中,护理措施有效,未出现任何护理并发症。
人工气道的护理问题及原因分析
脱管及造瘘口皮肤黏膜损伤
气管插管与套管最大不同点是套管有固定翼,利用其缠绕在颈部可牢固固定,而插管无固定翼,容易脱管,同时增加造瘘口皮肤黏膜损伤危险。
大出血及气管食管瘘
气管导管插入气道长度的“金标准”是:距离气管隆突3 cm~5 cm处,即气管套管经造瘘口插入气道的长度为10 cm~12 cm。
为绕过肿物以保证正常通气,该患者气管导管插入的长度达17 cm。若该导管前端正处在气管隆突处,则导管下滑移动或吸痰管反复刺激,易造成隆突部黏膜出血,重者出现气管食管瘘。
单侧肺不张及呼吸机相关肺炎增加
为保证患者正常通气,则导管插入长度会超过正常长度,因此极易因导管下滑,误入单侧支气管,造成一侧肺通气和另一侧肺不张;同时,若肺痰液不能及时排除,则容易致呼吸机相关肺炎。
人工气道的护理
导管的固定
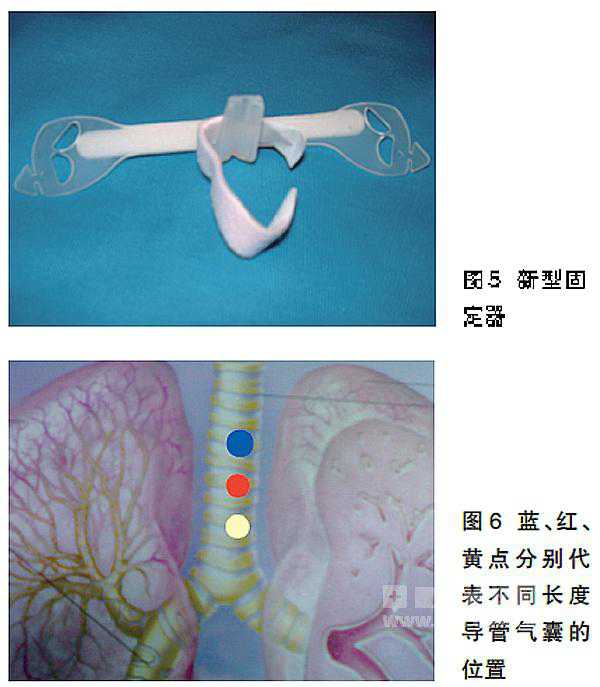
⑴ 使用新型固定器(图5),以牢固固定。
⑵ 采用无翼缠绕固定法。把导管放在新型固定器的塑料槽内,双面胶部分固定在插管上,用寸带从双面胶带的塑料翼部两侧固定于颈部,打死结,以免自行松开;同时在双面胶带上方加以胶带缠绕固定,以起到双保险作用。
气囊的护理
⑴ 减少松气囊次数或不松气囊,送气囊时需要两人配合完成。
⑵ 调整气囊压力:由23 cmH2O左右调整为28 cmH2O~30 cmH2O。增大套囊压力作用有二,一是加强固定,防管道脱出;二是防止上腔分泌物通过气囊漏入气道引起误吸,减少呼吸机相关性肺炎发生。
吸痰的护理
⑴ 及时吸痰,吸痰前后予100% 氧吸入2分钟。
⑵ 吸痰动作轻柔,采用非旋转吸痰方法,以尽量减少刺激。
⑶ 吸痰管插入长度不能过长,伸出导管0.5 cm即可,以防吸引过程中管道进入过深引起大出血。
切口的护理
⑴ 切口处垫无菌切口方纱3块,每天更换3次,并用碘伏棉签消毒。
⑵ 每次更换切口处的方纱,切口处涂抹金霉素软膏。
⑶ 随时检查切口皮肤情况,发现红肿改变,可用紫外线理疗。
人工气道导管气囊的管理
人工气道导管气囊护理管理
人工气道导管气囊是封闭气道、实施机械通气的必要条件,但随通气时间的延长,气囊追加气体量,内压随之增高,引起气管黏膜水肿、淤血和缺血,出现黏膜糜烂、溃疡,甚至气管软化及气管食管瘘等并发症;气道肉芽肿是气囊压迫局部组织致营养匮乏,加之导管、吸痰局部长期刺激使黏膜不良增生而形成。可以看出,气道并发症的发生与气囊压力及气囊局部组织长时间压迫、刺激密切相关,因此,气囊管理是人工气道管理的一个关键环节。
气囊充气方法 推荐使用最小闭合容积技术(MOV)和少量漏气技术(MLT)。因准确度低,受个人经验影响较大,且易造成气囊高压等原因,不主张用手指捏感法。
最小闭合容积技术,也称理想充气技术,是指在吸气和呼气的时候刚好能密封住导管气囊周围漏气的方法。该技术的具体方法是:气囊充盈至在气管周围完全听不到气流声后,逐渐从气囊抽气,每次抽出0.5 ml,直到呼吸机送气末可重新听到少量气流逸出,然后再注入0.2 ml~0.3 ml气体。
少量漏气技术是指在达到吸气峰压(PIP)时气囊周围有微小漏气。其具体方法是:气囊充盈至在气管周围完全听不到气流声后,每次抽气0.2 ml,直到呼吸机送气末可以重新听到少量的气流逸出(可通过观察呼吸机参数,即在吸气高峰时允许漏气小于50 ml)。适用于神志清楚,病情相对稳定患者。
气囊注气量 气囊注气量无固定,须根据每例患者的实际需要量确定。
气囊压力监测 建议采用专用的气囊压力表,每4~6小时准确测量气囊压力, 使气囊压力维持在20 cmH2O~30 cmH2O,可有效避免误吸的发生和气管黏膜的损伤。
研究显示,机械通气患者气管套管的气囊实际压力高于理想压力。气囊压力的影响因素有气囊注气量、气管套管类型、患者体位、气管套管使用时间等。
应用不同长度导管,改变导管气囊压迫部位
气道局部组织长时间压迫、刺激是造成一切气道并发症的根本原因,因此,应用不同长度导管,改变患者局部组织受压部位,缩短同一点受压迫、刺激时间,以降低气道并发症发生率。
具体方法有:对于接受长期机械通气的患者,每2个月更换套管1次,更换时轮换使用三种不同长度的套管(图6)。
定期纤维支气管镜检查
每次更换导管时,使用纤维支气管镜观察气囊压迫部位、导管末端组织黏膜情况。若出现黏膜充血,则更换加长型气管套管,改变受压部位。
人工气道并发症的观察与护理
随机械通气时间的延长,气道并发症发生率显著增加,有文献报告,可高达52.8%。
本病例患者长时间机械通气后发生气道肉芽肿,可见并发症的发生不仅影响通气治疗的效果,还可加重病情,甚至危及生命,因此,及早采取防范措施、及时有效处理,对保证患者机械通气的安全有效十分重要。
气囊高压
发生原因 盲目给气囊注气,造成气囊内气量不断增加,形成高气囊压。
观察方法 应用专用的气囊压力表测量气囊压力。若气囊压力大于35 cmH20,则称为高气囊压力,可以引起明显的气管损伤。
护理方法 每4~6小时测量一次气囊压力,调整气囊压力维持在20 cmH2O~30 cmH2O为宜。
气管软化
发生原因 气囊充气不当造成气囊气量不断增加,形成高气囊压,气管壁长期受高气囊压压迫,使局部黏膜或黏膜组织供血不足或缺血,气管软骨退行性变、软骨萎缩而失去弹性。
观察方法 气囊内注入较大的气体量仍发生气囊漏气,而不能保证患者正常机械通气,应高度怀疑气管软化。
处理方法 应用远端加长气管套管,以绕过气管软化部位,保证患者机械通气有效进行。
气道肉芽肿形成
发生原因 气囊长时间压迫局部组织,使局部组织营养匮乏,加之导管、吸痰局部长期刺激使黏膜不良增生而形成。
观察方法 机械通气期间患者经常出现喘憋、呛咳或吸痰下痰管有阻力,应高度怀疑,及时给予气管镜检查以便于确诊。
处理方法 应用远端加长气管套管,以绕过气管肉芽肿部位,保证患者机械通气有效进行。
气管食管瘘
发生原因 气囊过度充气,长时间压迫局部组织,加之导管尖端移动,损伤气管壁黏膜造成溃疡,溃疡区感染、营养不良或应用激素进一步促使坏死和穿孔,造成气管食管瘘。
观察方法 机械通气期间,患者胃内容物进入气道所致呛咳、自气管内经常吸出胃内容物、腹胀和感染加重病情恶化,应高度怀疑,及时给予气管镜检查或胸部纵隔CT检查,必要时行食管造影来证实。
处理方法 一旦证实存在气管食管瘘,须尽快手术修复瘘口;不能手术者可放食管支架,经胃管进食,必要时抗感染治疗;紧急处理时,应使用远端加长气管套管,以绕过气管食管瘘部位,保证患者短时内机械通气有效进行。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







好好学习
148
很不错,学习了
210
很不错,学习了
179
很不错,学习了
124
很不错,学习了
176
很不错,学习了
48
很不错,学习了
140
很不错,学习了
148
很不错,学习了
113
很不错,学习了
153