Radiology:吸烟人群看过来,CT的这一表现一定不要忽略!
2021-06-15 shaosai MedSci原创
慢性阻塞性肺疾病(COPD)是一种进行性的、使人衰弱的呼吸系统疾病,在世界范围内的发病率和死亡率极高,并对卫生保健系统造成了巨大的经济负担。
 慢性阻塞性肺疾病(COPD)是一种进行性的、使人衰弱的呼吸系统疾病,在世界范围内的发病率和死亡率极高,并对卫生保健系统造成了巨大的经济负担。吸烟是COPD最重要的危险因素。当没有临床症状的相关解释或气流阻塞的情况下,有症状的患者出现生理性气流阻塞(即1秒内呼气后扩张的呼气量[FEV1]与功能性肺活量[FVC]之比小于0.70)即可诊断COPD。然而,研究表明,有呼吸道症状和影像学异常肺活量异常证据的吸烟者不能被肺活量测定法诊断,这限制了肺活量测定法在疾病早期检测的使用。因此,与吸烟有关的肺部疾病在一般人群中仍未得到充分诊断。
慢性阻塞性肺疾病(COPD)是一种进行性的、使人衰弱的呼吸系统疾病,在世界范围内的发病率和死亡率极高,并对卫生保健系统造成了巨大的经济负担。吸烟是COPD最重要的危险因素。当没有临床症状的相关解释或气流阻塞的情况下,有症状的患者出现生理性气流阻塞(即1秒内呼气后扩张的呼气量[FEV1]与功能性肺活量[FVC]之比小于0.70)即可诊断COPD。然而,研究表明,有呼吸道症状和影像学异常肺活量异常证据的吸烟者不能被肺活量测定法诊断,这限制了肺活量测定法在疾病早期检测的使用。因此,与吸烟有关的肺部疾病在一般人群中仍未得到充分诊断。
CT可以在实质性终末器官损伤发生前,检测到吸烟者肺部的异常。最近的一项研究表明,CT上可见的肺气肿及其严重程度与死亡风险增加相关,而与定量肺气肿的严重程度无关。但是,在没有肺功能受损的吸烟者中发现的肺气肿的临床意义尚不明确。
近日,发表在Radiology杂志的一项研究探讨了CT显示明显肺气肿但无COPD的吸烟者在5年随访时与无CT显示肺气肿的参与者相比,是否更有可能出现疾病的进展和死亡率的增加,为疾病的早期诊断及治疗提供了影像学的参考依据。
本项针对COPD的前瞻性遗传流行病学研究的二级分析评估了2008年至2011年之间不符合COPD当前标准(定义为全球阻塞性肺病全球倡议第0期)的当前或曾经的吸烟者。通过使用线性混合模型进行统计分析,以评估有或没有CT可见的肺气肿者的平均生理、影像学和临床预后。通过使用以肺气肿为主要指标的Cox回归模型计算死亡率的危险比。
在4095名参与者中,48.3%(1979名参与者;男性1096人,女性883人;平均年龄(57岁±8岁[标准偏差])在CT上有轻度或更严重的CT可见肺气肿,51.7%(2116名参与者;1068名男性,1048名女性;平均年龄56岁±8岁)在CT上无肺气肿表现。在5年随访时间里,与没有肺气肿的参与者相比,CT上可见肺气肿的参与者表现出进行性气流阻塞,1秒时的呼气量(FEV1)与功能性肺活量(FVC)之比(-1.7 vs -0.7)的值较低,并在定量肺气肿的测定上进展更明显(P均 <.001)。在肺气肿组中,定量的肺气肿进展率随着肺气肿严重程度分级的增加而增加。
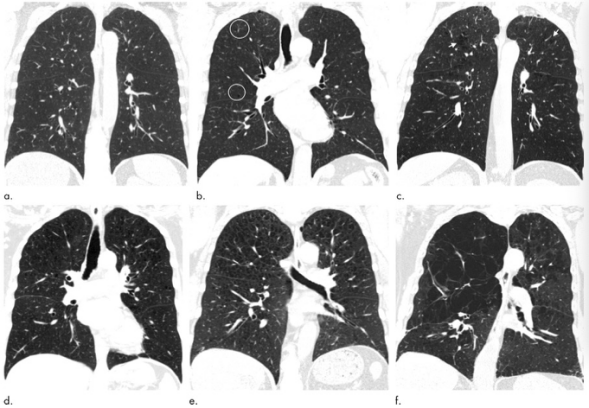
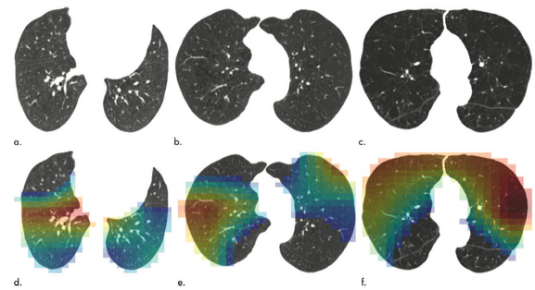
图 CT冠状位图像显示了根据Fleischner分类系统分级的实质性肺气肿。(a)正常CT扫描无肺气肿。(b)轻微小叶中心型肺气肿(圆形)。(c)轻度小叶中央性肺气肿(箭头)。(d)中度小叶中心肺气肿,累及肺区超过5%。(e)全小叶性肺气肿。(f)晚期破坏性肺气肿。
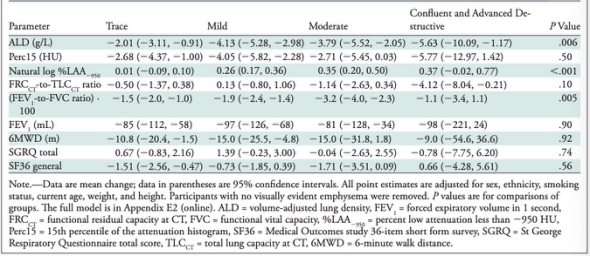
表 根据Fleischner社会分类系统的肺气肿等级分层的参与者的CT参数、肺功能和临床状态的5年平均变化。
本研究表现,在阻塞性肺疾病全球倡议0期参与者中出现肺气肿CT表现是明确结构和生理进展的一个重要预测因子。由于CT在吸烟相关肺部疾病的早期发现及诊断中发挥了重要的作用,因此本研究也提示在临床实践中,应该使用序数量表(即Fleischner指南)或在影像学报告中使用定量CT指标对肺气肿进行常规记录,已实现临床对肺气肿的规范化早期诊断及监测的目的。
原文出处:
Andrea S Oh,Matthew Strand,Katherine Pratte,et al.Visual Emphysema at Chest CT in GOLD Stage 0 Cigarette Smokers Predicts Disease Progression: Results from the COPDGene Study.DOI:10.1148/radiol.2020192429
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









慢阻肺
101
学习了
98
关注
85
学习了,谢谢分享
97