Eur Radiol:儿童胰母细胞瘤与实性假乳头状肿瘤的CT和MR鉴别诊断
2021-03-15 shaosai MedSci原创
胰腺肿瘤在儿童和青少年中很少见,最常见的肿瘤是胰腺母细胞瘤(PB)和实性假乳头状瘤(SPNs)。此外,PB是儿童生命头10年中最常见的恶性肿瘤。

胰腺肿瘤在儿童和青少年中很少见,最常见的肿瘤是胰腺母细胞瘤(PB)和实性假乳头状瘤(SPNs)。此外,PB是儿童生命头10年中最常见的恶性肿瘤。虽然大多数PB病例是散发性的,但PB的一种先天性类型与Beckwith-Wiedemann综合征相关。SPN是一种低级别恶性肿瘤,主要发生于年轻女性。治疗SPN和PB的最佳方法是手术切除。虽然SPN预后良好,但PB毕竟为恶性肿瘤,仍易发生复发和转移。PB和SPN都可能含有囊性空腔,可能为实性、完全囊性或由这两种成分混合而成。由于它们的一些影像学特征有所重叠,因此,术前影像学检查的准确鉴别诊断对临床术前评估非常重要。
近日,发表在European Radiology杂志的一项研究使用计算机断层扫描及磁共振成像特征对儿童胰腺的胰腺母细胞瘤(PB)和实体假乳头状肿瘤(SPNs)进行鉴别诊断,为术前准确诊断两种疾病提供影像学手段的支持,以避免误诊并改善临床预后。

回顾性分析经手术或活检确诊的20例SPN和14例PB的临床和影像学资料。 检查两组病灶的大小、边界、钙化、出血、实性/囊性成分比例、瘤内血管、肿瘤包膜、胰管扩张、胰周血管侵犯、远处转移情况及表观扩散系数(ADC)值,并确定关键诊断特征。统计分析采用卡方检验和Student's t 检验。当采用单一标准时,计算敏感性和特异性值。
年龄≤5岁、血清α-甲胎蛋白(AFP)升高、体积较大、边界不清、钙化、无出血、瘤内血管、胰周血管浸润和远处转移可将PB与SPN区别开来(p <0.05)。SPN的ADC值高于PB(p = 0.001)。两组之间的肿瘤包膜(p = 0.435)、胰管扩张(p = 1.000)或囊变比列超过肿瘤体积的50%(p = 1.000)没有统计学差异。
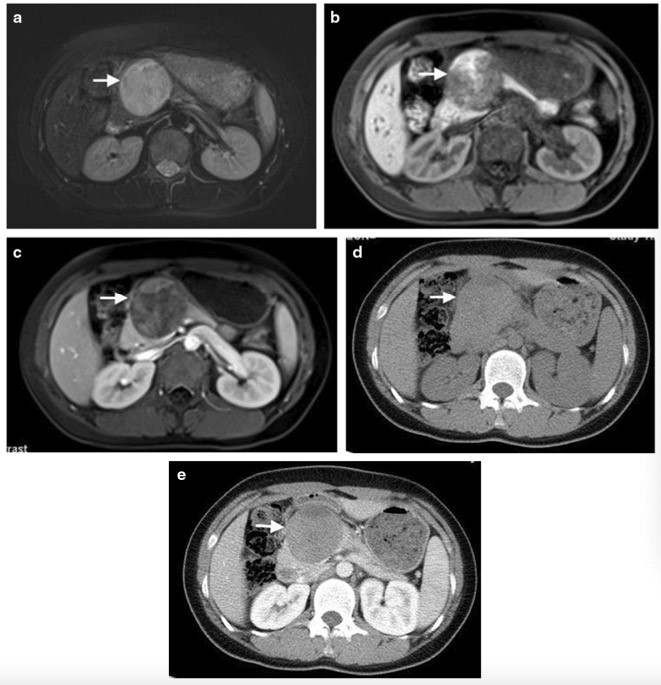
图八岁女孩腹痛,病理证实为SPN。(a)MR T2脂肪抑制图像显示,在胰腺头部和颈部有一个界限清楚的异质性高信号(与相邻胰腺实质相比)肿块(箭头)。(b)MR T1加权脂肪抑制图像显示胰腺头颈部的异质性肿块(箭头所示),内出现高信号区域,提示内部出血。(c)增强MR T1加权图像显示肿瘤实性部分明显强化。(d)CT轴位平扫图像显示胰腺头颈部一个等密度的肿块(与邻近胰腺实质相比);注意,肿瘤的上部密度较低。CT轴位增强图像显示实性部分明显强化(CT值比未增强增加23 HU),上部未增强,提示肿瘤囊变。
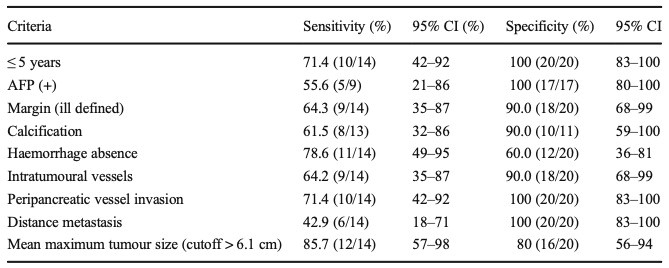
表 各显著指标在鉴别PB与SPN的敏感性和特异性值。
本研究表明,年龄≤5岁、血清甲胎蛋白(AFP)升高、体积增大、边界不清、钙化、无出血、瘤内血管、胰周血管侵犯、远处转移、ADC值降低有助于区分PB和SPN,为术前影像学检查对两种疾病的准确鉴别提供更多临床及影像学征象的支持。
原始出处:
Zhaoxia Yang,Ying Gong,Min Ji,et al. Differential diagnosis of pancreatoblastoma (PB) and solid pseudopapillary neoplasms (SPNs) in children by CT and MR imaging.DOI:10.1007/s00330-020-07309-3
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言






#母细胞瘤#
62
#乳头状#
99
#细胞瘤#
53
#鉴别诊断#
113
👍👍👍👍
0
不错
111