前 言
费城染色体(Philadelphia chromosome, Ph),是9号染色体上的ABL1基因和22号染色体上的BCR基因断裂后相互易位形成的染色体核型异常。费城染色体阳性(Ph+)急性淋巴细胞白血病(ALL)占成人ALL总发病率的20%-30%,占儿童ALL的3%-5%,BCR-ABL1融合蛋白是活性酪氨酸激酶的组成部分,对细胞增殖,生存和自我更新的信号通路改变起核心作用,进而导致白血病的发生。该类ALL属于高危亚型,预后较差。
假如有一个伴Ph染色体或BCR-ABL1融合基因阳性的ALL摆在你面前,它究竟是慢粒急淋变?还是伴Ph染色体或BCR-ABL1融合基因阳性ALL?近期群友们纷纷展开讨论,我们整理了2个病例与大家一起探讨。
案例经过
案例一:
男性,62岁,因反复发热10天入院
实验室检查
血常规:WBC 33.35×109/L,Hb 152 g/L,PLT 376×109/L,镜检原始细胞占52%
肝肾功能:前白蛋白179.2 mg/L↓,总蛋白64.9 g/L↓,乳酸脱氢酶428 U/L↑,视黄醇结合蛋白24.5 mg/L↓,尿酸527.4 umol/L↑
凝血功能检测:抗凝血酶III 77.0%↓
肿瘤四项:均正常
B超:肝脏囊肿可能
外周血片:
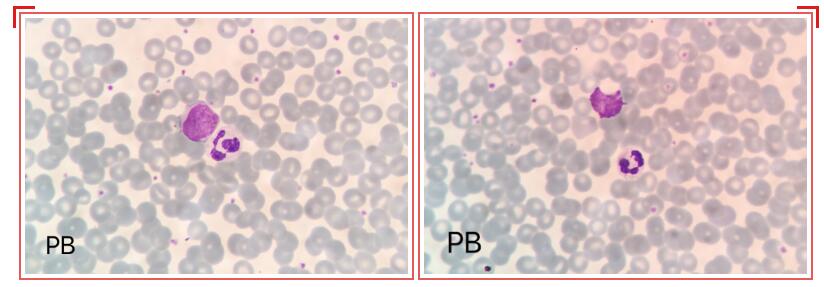
图1 刘氏染色×100
骨髓细胞学:

图2 刘氏染色×100
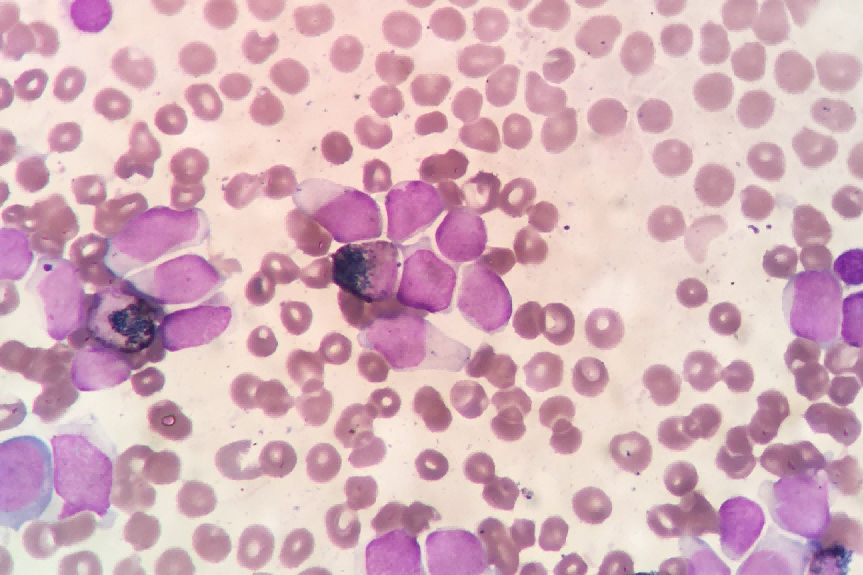
图3 POX染色:原幼细胞阴性
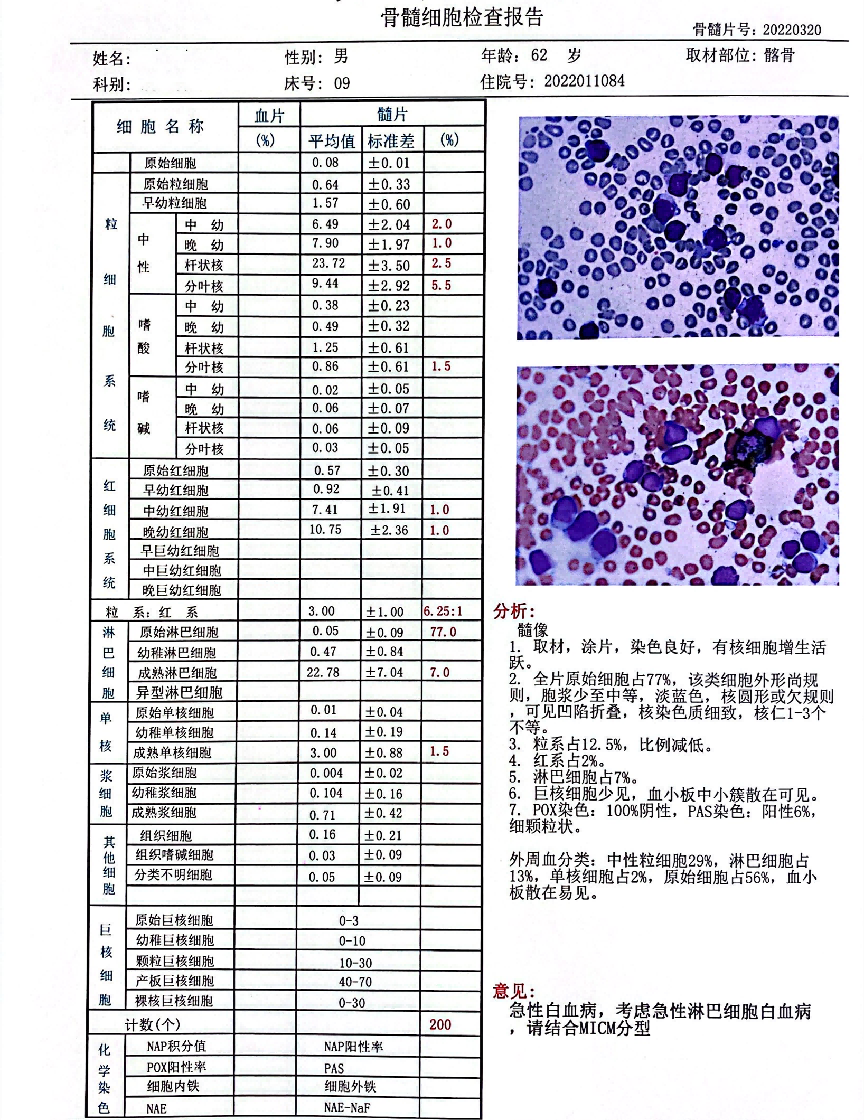
图4 骨髓检查报告:考虑急性淋巴细胞白血病
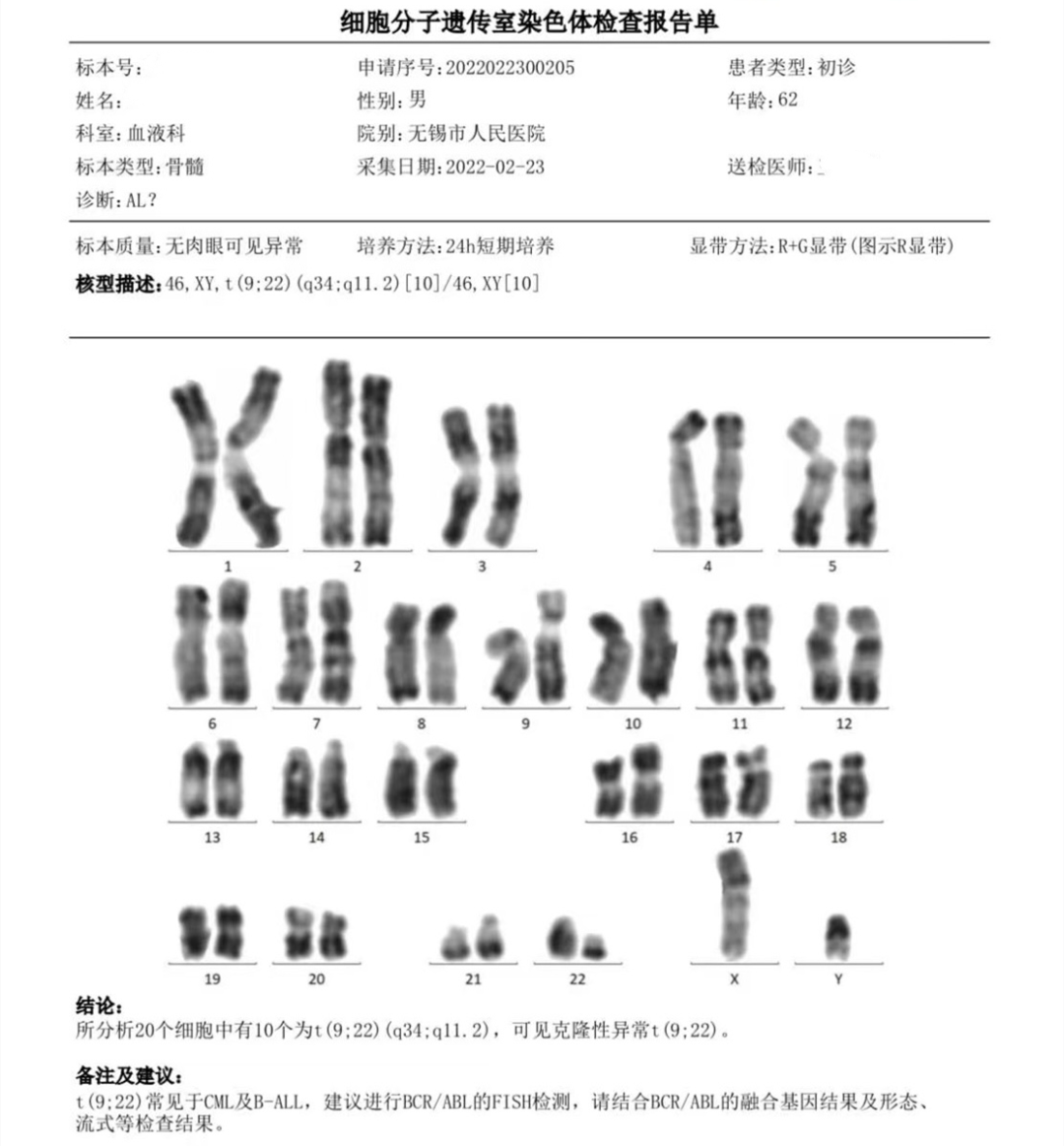
图5 细胞遗传学报告,存在t(9;22)(q34;q11)
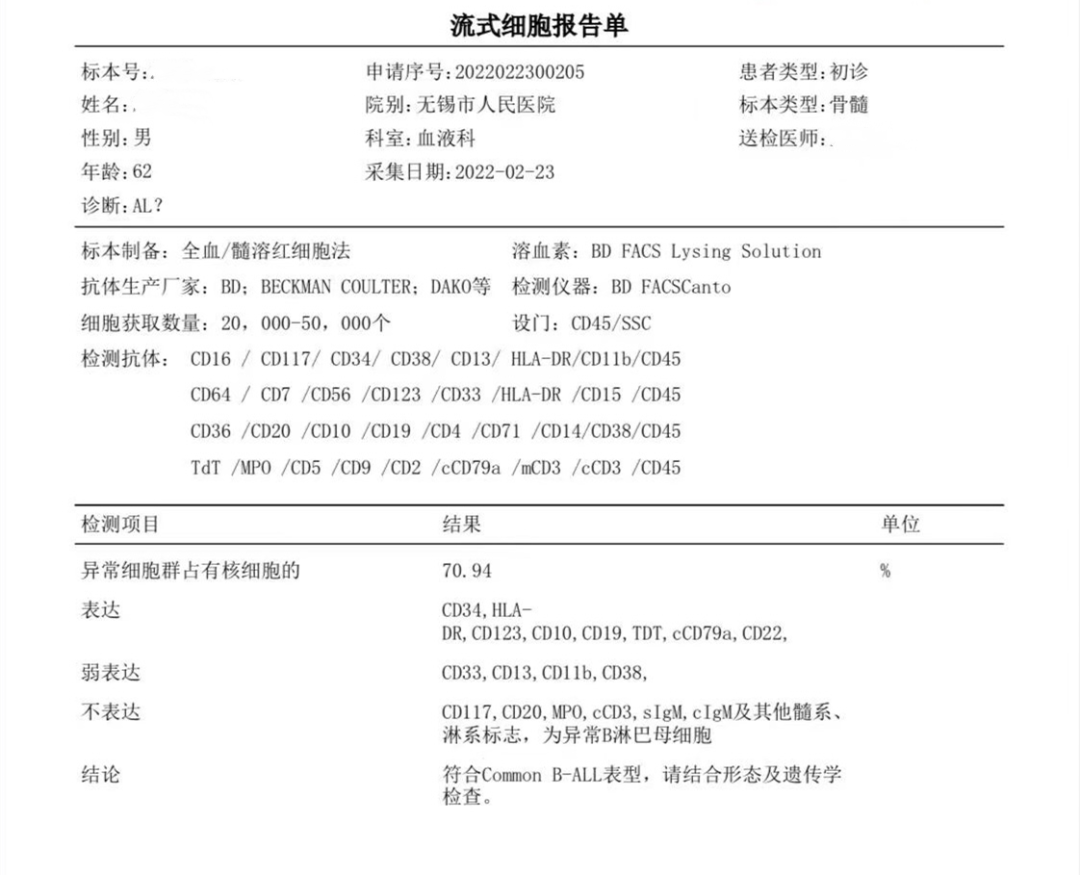
图6 免疫分型报告,符合Common B-ALL
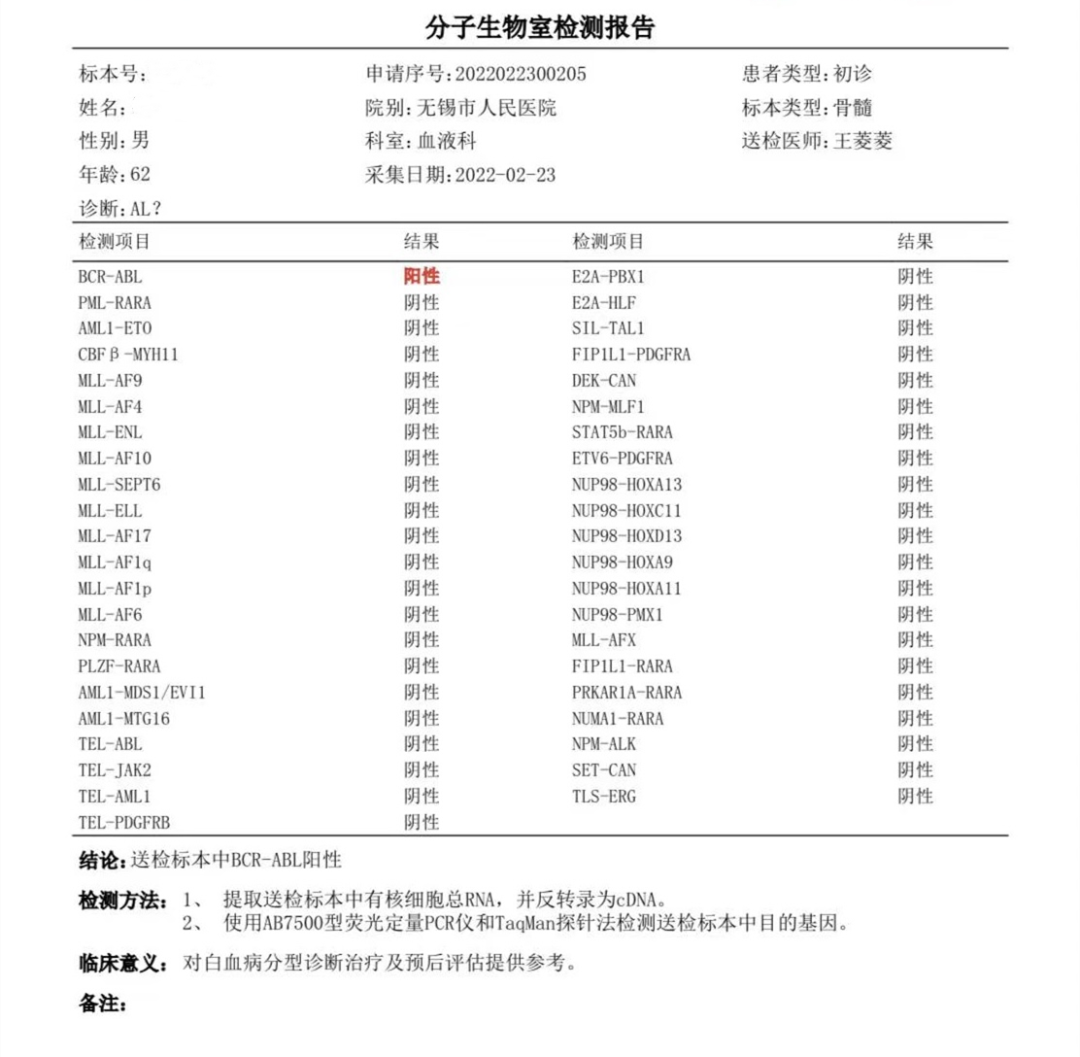
图7 融合基因报告,BCR-ABL阳性

图8 分子生物学报告,BCR-ABL P190阳性

图9 分子生物学报告,无ABL激酶突变
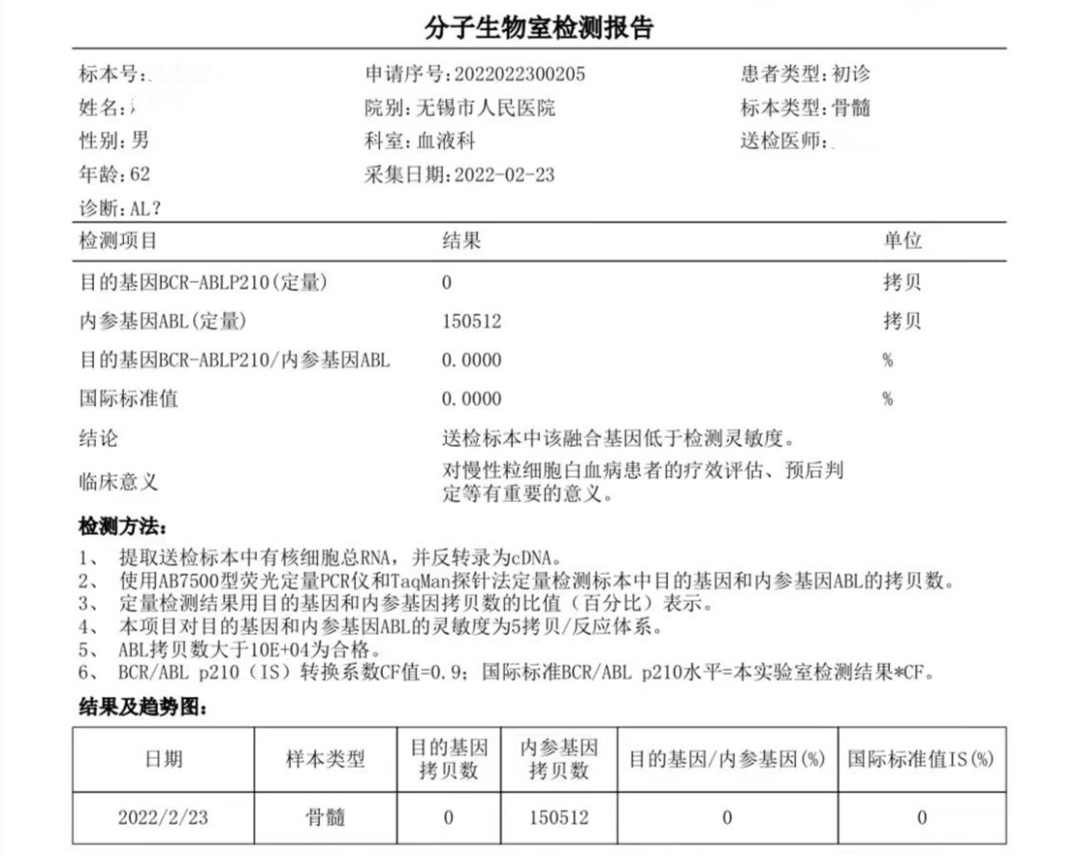
图10 分子生物学报告,BCR-ABL P210阴性
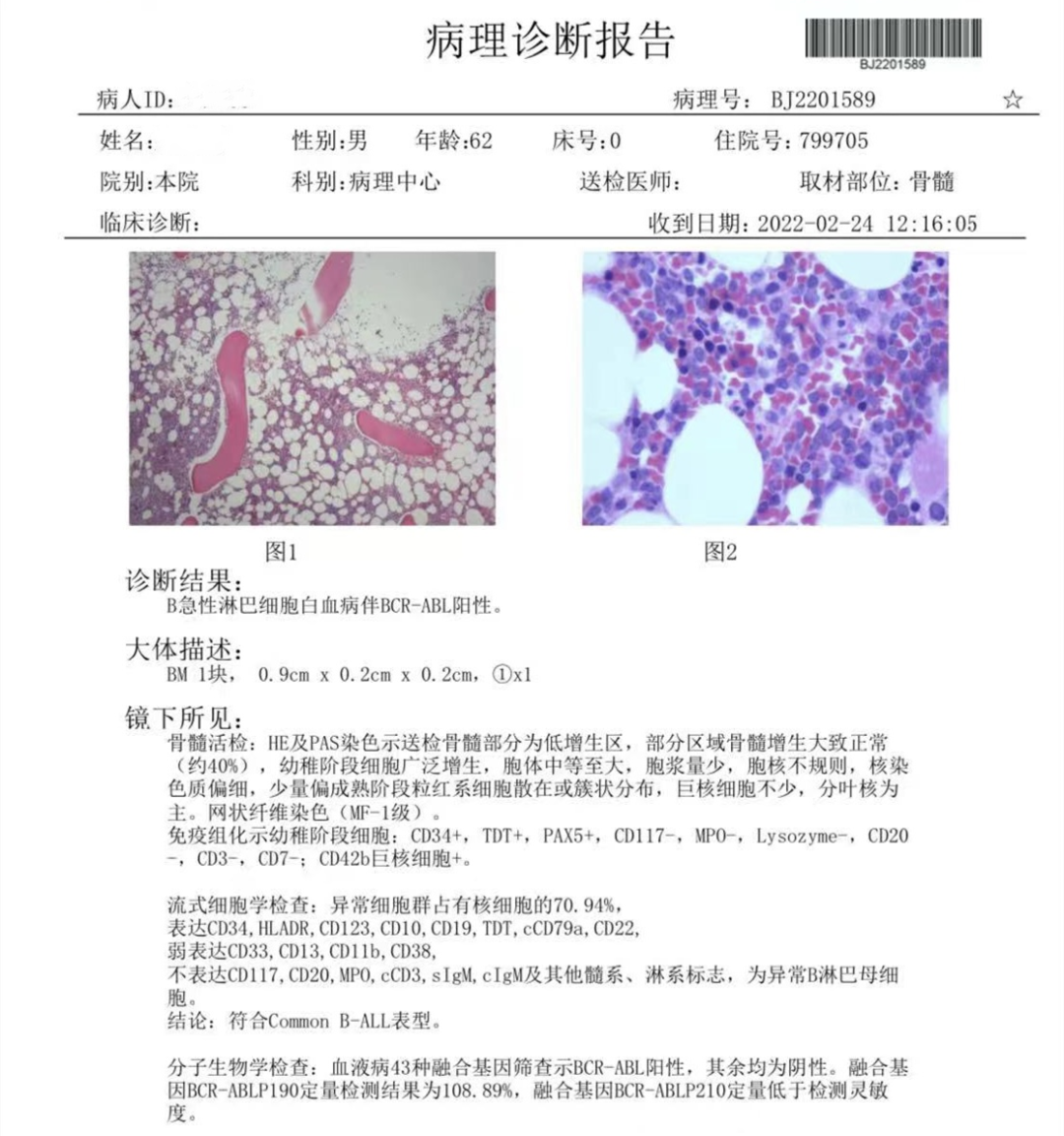
图11 骨髓活检报告,B-ALL伴BCR-ABL阳性
患者使用了TKI(氟马替尼600mg POQD)+ IOP方案化疗,同时加强保肝,护胃,止吐,水化,碱化对症支持治疗,过程顺利,耐受良好,复查骨髓融合基因转阴,染色体为正常男性核型

图12 细胞遗传学报告,正常男性核型

图13 融合基因报告,BCR-ABL融合基因阴性

图14 分子生物学报告
案例二
男性,28岁,心悸失眠四天,血象异常入院
实验室检查
血常规:WBC 362.49×109/L,Hb 140g/L,PLT 279×109/L,镜检原始细胞占45%,早幼粒细胞2%,中晚幼粒细胞3%。
肝肾功能检查:乳酸脱氢酶791U/L↑,腺苷脱氨酶45.4U/L↑
凝血功能检查:纤维蛋白原0.5g/L↓,凝血酶原时间14.1s↑,凝血酶时间44.4s↑
肿瘤四项:均正常
贫血三项:铁蛋白417.5 ng/ml,维生素B12>1111.0↑
胸部CT:纵膈及腋窝多发稍大淋巴结,脾肿大

图15 外周血片,刘氏染色×100
骨髓细胞学:

图16 刘氏染色×100
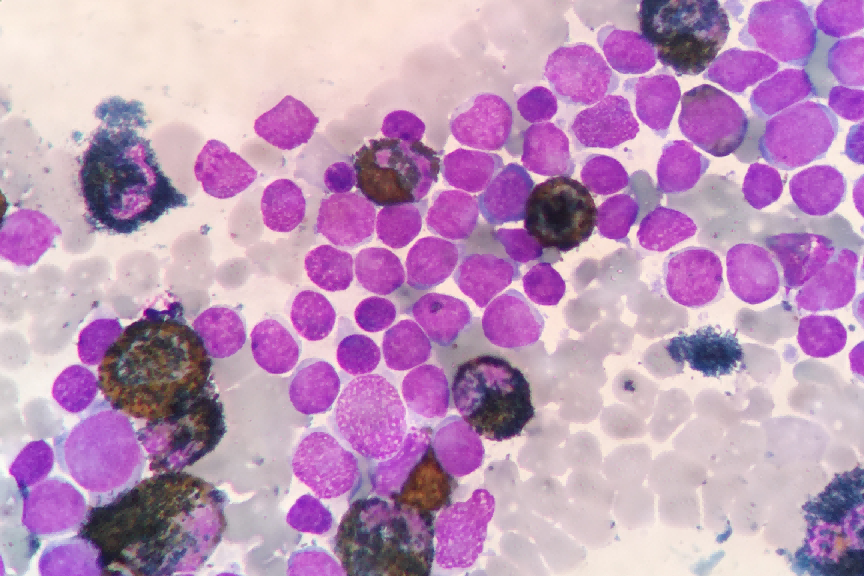
图17 POX染色,原幼细胞为阴性
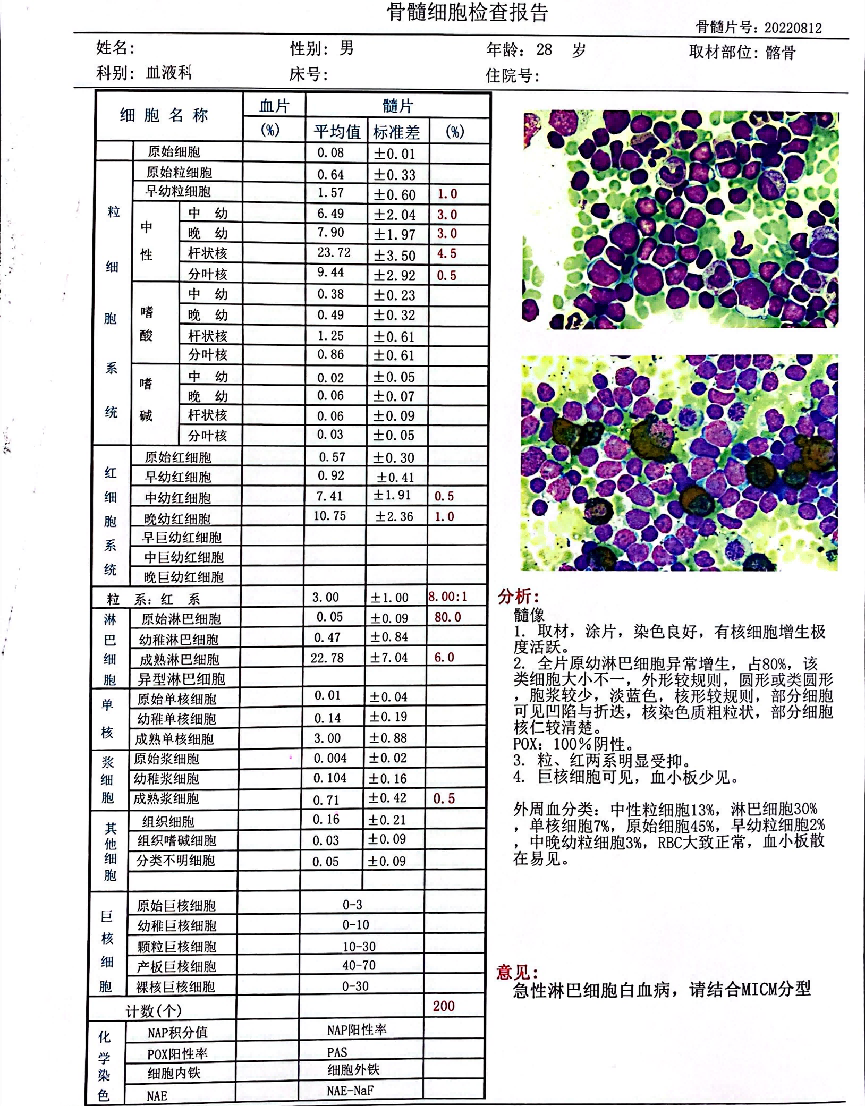
图18 骨髓检查报告:考虑急性淋巴细胞白血病
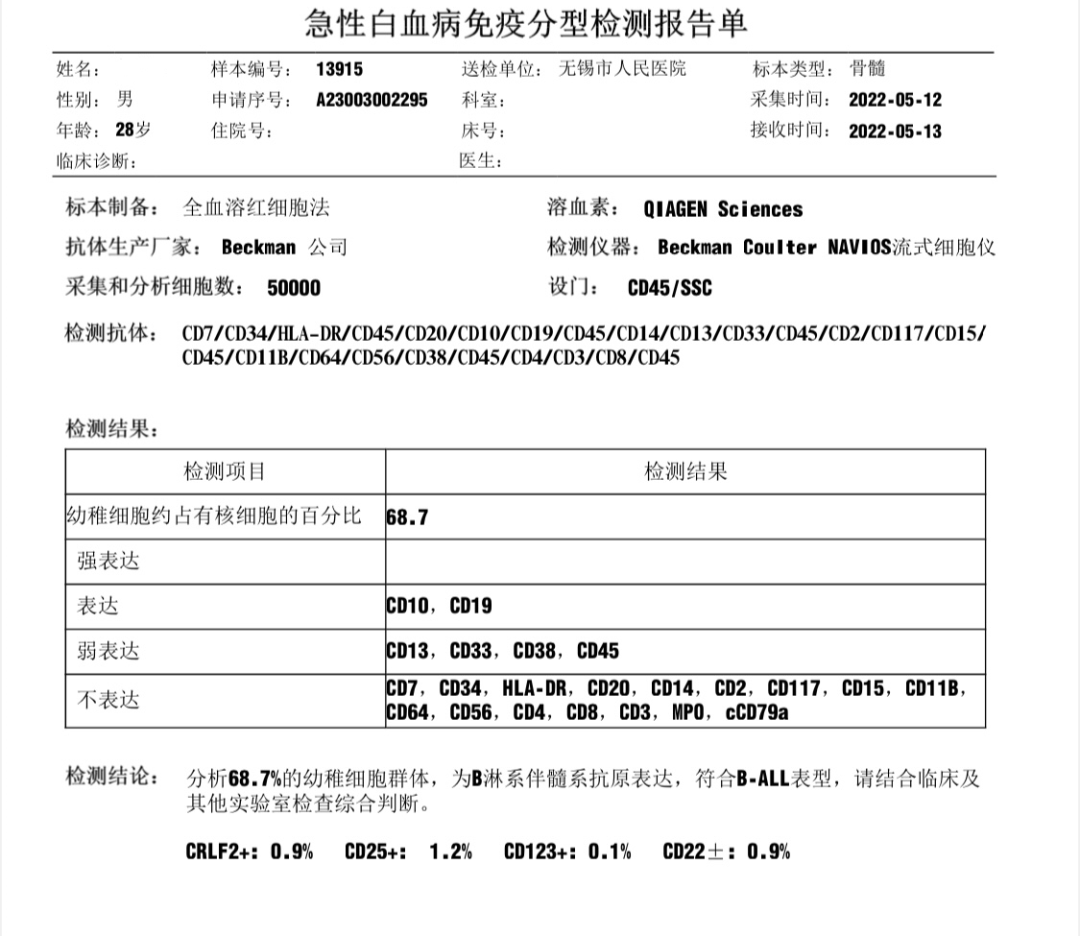
图19 免疫分型报告,符合B-ALL

图20 细胞遗传学报告,分析3个细胞均见t(9;22)(q34;q11)
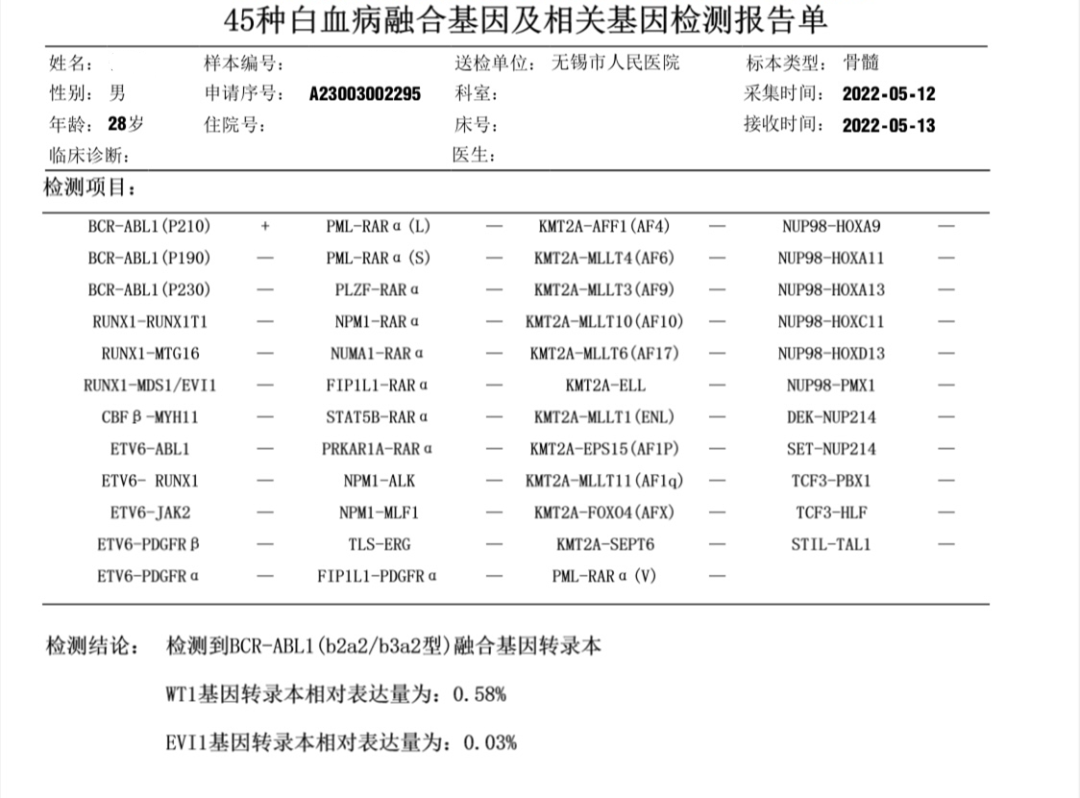
图21 融合基因报告,BCR-ABL1(P210)为阳性
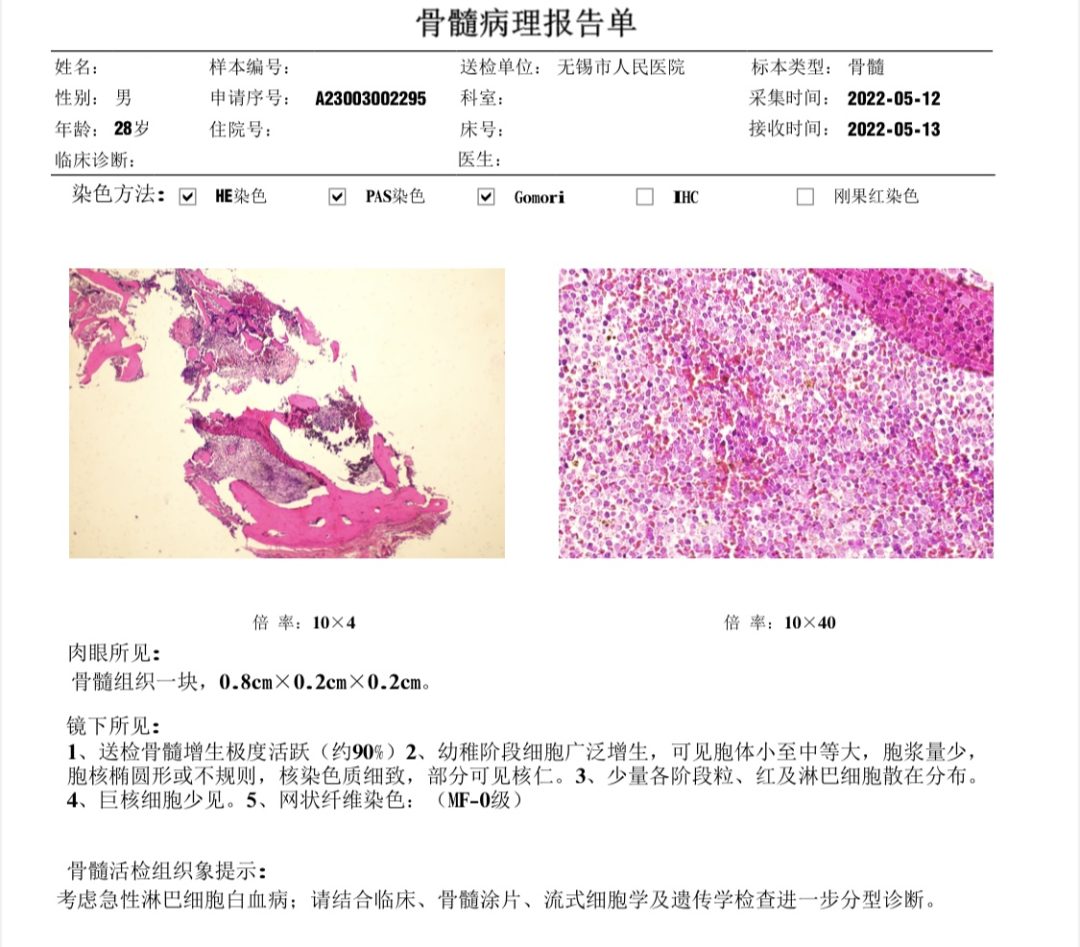
图22 骨髓活检报告,考虑ALL
患者使用了三代TKI+VP治疗(奥雷巴替尼,长春地辛,甲泼尼龙),目前仍在治疗中。
综合MICM检查,二例患者均明确诊断为BCR-ABL1融合基因阳性急性淋巴细胞白血病(Ph+ALL)。案例一为p190 BCR-ABL1融合基因阳性,案例二为p210 BCR-ABL1融合基因阳性。
文献复习
Ph染色体最早是在慢性髓系白血病(CML)患者中发现的,典型患者会出现典型的t(9;22)(q34.1;q11.2)异常核型;这种异常染色体首先由美国费城的学者发现,故国际上以费城的英文名前二个字母“Ph”命名,称为Ph染色体。Ph染色体系9号染色体q34上的原癌基因C-ABL1与22号染色体q11上的断裂点丛集区(BCR)基因发生易位后衍生缩短的22号染色体,如图:
图片
图23 Ph染色体示意图
图片
随着病例的积累,人们发现:
①Ph染色体不仅见于CML,也可见于急性淋巴细胞白血病(ALL)、混合表型急性白血病(MPAL)和急性髓系白血病(AML);
值得一提的是,过去曾认为Ph阳性的AML都是CML急变而来,但随着研究的深入,人们发现确实有少数Ph染色体阳性的AML是原发的,故WHO造血与淋巴组织肿瘤分类2016将AML伴BCR-ABL1作为临时病种加入。
②和CML类似,少数B-ALL伴BCR-ABL1的患者是没有Ph染色体的,即隐匿性Ph染色体,此时需要通过分子生物学方法确认BCR-ABL1融合基因的存在。
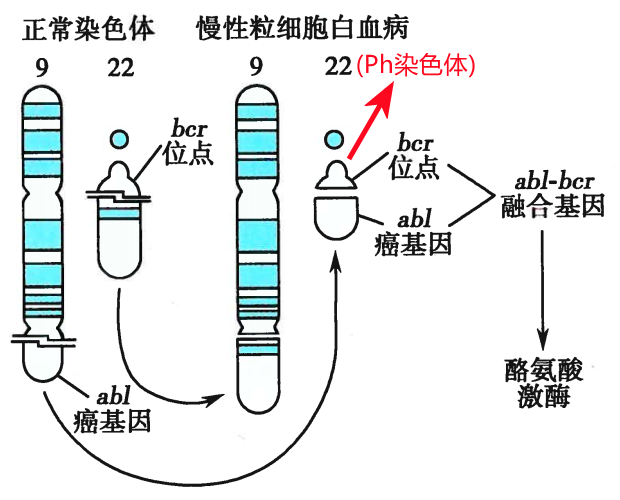
图24 BCR-ABL融合基因片段结构
由于ABL基因和BCR基因可能的断点位置并不唯一,故能形成多种融合蛋白(如上图)。Ph+/BCR-ABL+的ALL中,几乎都是P190(e1a2)和P210(e13a2或e14a2)融合蛋白,但确实有少数病例是P230(e19a2)甚至少见类型(比如e6a3)。所以若患者可检出Ph染色体,但常见的3种BCR-ABL1融合基因转录本(P190 / P210 / P230)为阴性时,应加做少见断裂位点的检测。
绝大多数Ph+/BCR-ABL+的ALL是B细胞性的,临床表现通常与其他B-ALL的患者相似,存在血小板减少和/或贫血和/或中性粒细胞减少,白细胞计数不定(但高白者常见),肝脾淋巴结肿大常见,骨关节痛可非常突出。患者可有器官受累,但淋巴瘤的临床表现少见。
该病没有特殊的形态学/细胞化学特征可与其他类型ALL相区别,国内有些专家认为该病的原幼淋巴细胞具有一定的髓系特征,但笔者认为这一特性较难掌握。Ph+/BCR-ABL+的B-ALL,典型免疫表型是CD10、CD19和TdT阳性,常有髓系相关抗原CD13和CD33的表达。另外,CD25与该病有较强的相关性。
案例分析
诊断明确了,那么问题也来了,由于慢性粒细胞白血病(CML)也具有Ph染色体,那么Ph+/BCR-ABL+的ALL该如何与CML急淋变相鉴别呢?我们可以从以下几点来思考:
临床表现:CML以中老年多见,国内中位发病年龄为45-50岁,起病缓慢,临床可有低热乏力消瘦,脾脏肿大,病程分为慢性期,加速期,急变期,然而有少数患者临床表现较为隐匿,起病即表现为加速期或急变期。ALL多表现为贫血,感染和出现等急性白血病的临床表现,通常起病急,伴或不伴骨痛及关节痛。
案例一老年男性,反复发热10天,起病急,案例二心悸失眠,无急性白血病特征性临床表现,CT示脾肿大。
实验室检查:CML白细胞总数明显增多,可达(100-300)×109/L,在慢性期外周血分类以中幼粒及以下阶段细胞为主,嗜酸嗜碱性粒细胞增多,急变期时原始细胞≥20%,血红蛋白可正常或降低,血小板初诊时增高,加速期及急变期可进行性降低。
ALL白细胞总数不定,贫血及血小板减低,少数病人亦可正常。因此通常可以理解为CML急变患者白细胞总数更高,分类两者均可见原幼细胞,CML急变患者除原幼细胞外,还可见中晚幼粒及嗜酸嗜碱细胞,ALL患者则易见涂抹细胞。
案例一白细胞总数增高,分类原幼细胞易见,未见中幼粒及嗜酸嗜碱细胞增多现象,而案例二白细胞总数极度增多,分类除原幼细胞外,还可见中幼粒细胞,嗜酸细胞及偶见嗜碱细胞,两者Hb及PLT均正常。
细胞遗传学检查:95%的CML患者具有典型的t(9;22)(q34.1;q11.21)染色体核型异常,另外有5%的患者为变异易位,Ph染色体也见于15-30%的成人B-ALL和5%儿童B-ALL,因此仅从染色体核型分析无法鉴别Ph+/BCR-ABL+的ALL及CML急淋变。案例一与案例二均检测出Ph染色体。
分子生物学检查:由BCR-ABL1融合基因编码生成的蛋白质具有酪氨酸激酶活性。BCR基因在22q11.2处的断点相对一致,ABL1基因在9q34.1处的断点是可变的,从而形成3种不同的编码蛋白,分别为p190(小断点簇区),p210(大断点簇区),p230(微断点簇区)。几乎所有的CML患者都表达p210亚型,而大多数初诊BCR-ABL1阳性B-ALL表达p190亚型。案例一为p190融合基因阳性,案例二为p210融合基因阳性。
治疗反应的不同:CML急变的患者在治疗缓解后Ph仍存在,获得细胞及分子遗传学完全缓解罕见,Ph+ALL在治疗后可获得细胞及遗传学的完全缓解,即Ph染色体消失。
由于CML是干细胞疾病,所有的有核细胞均可表达BCR-ABL1融合基因,因此也可通过FISH分选出粒细胞群或单核细胞群来检测是否有BCR-ABL1融合基因,而Ph+ALL只有原始细胞才有BCR-ABL1融合基因,据此可将两者鉴别出来。
混合表型急性白血病伴t(9;22)(q34;q11.2)是混合表型急性白血病(MPAL)中最常见的重现性遗传学异常,其形态多表现为两群原始细胞群,免疫分型表达B系及髓系标志,可通过形态学及流式免疫分型与上述两者相鉴别。
相信大家心里已经有答案了。案例一考虑B-ALL伴BCR-ABL1融合基因阳性,案例二可能是CML急淋变。
小 结
看,以上就是小小ph染色体隐藏的大学问,我们在临床工作中,不光要仔细辨认细胞,也要多掌握相关临床知识,为血液病的精准诊断努力。
参考文献
[1]毛飞,许文荣. 临床血液检验学[M]. 北京:科学出版社,2020.2
[2]Kenneth Kaushansky,Marshall A. Lichtman,Josef T. Prchal,etal. Williams Hematology. Ninth Edition. USA:McGraw-Hill Education,2016
[3]SwerdlowSH, Campo E, Harris NL, et al. (Eds) : WHO Classification of Tumours ofHaematopoietic and Lymphoid Tissues. Revised 4th edition. Lyon,France: IARC Press, 2017.
[4]卢兴国,叶向军,徐根波.骨髓细胞与组织病理诊断学[M].北京:人民卫生出版社,2020
[5]王建祥,肖志坚,沈志祥 等. 邓家栋临床血液学[M]. 第2版. 上海:上海科学技术出版社, 2020.12
[6]高海燕,刘亚波,吕成芳,陈雪艳. 血液病临床检验诊断[M]. 北京:中国医药科技出版社,2021.3
[7]NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines). Acute Lymphoblastic leukemia.Version 1. 2022
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#淋巴细胞白血病#
48
#BCR-ABL1#
71
#淋巴细胞#
56
#融合#
48
#融合基因#
57
学习了,谢谢分享
48