BMJ:针对全髋关节置换失败率研究
2014-01-22 cmt 丁香园
尽管目前对全髋置换术后假体失效的年限争论不休,但一个不得不承认的事实是全髋置换术后假体松动或感染的数量在持续增加,全髋置换翻修手术对社会的经济负担与日俱增。 明确全髋术后假体失败率有利于临床医生合理评估手术效用比,指导临床决策。到目前为止,尚无全髋置换术后失败率的权威数据报道。 近期M kel 等对北欧关节置换数据库进行分析,明确了全髋关节置换失败率的情况,结果发布在医学权威杂志B
尽管目前对全髋置换术后假体失效的年限争论不休,但一个不得不承认的事实是全髋置换术后假体松动或感染的数量在持续增加,全髋置换翻修手术对社会的经济负担与日俱增。
明确全髋术后假体失败率有利于临床医生合理评估手术效用比,指导临床决策。到目前为止,尚无全髋置换术后失败率的权威数据报道。【原文下载】
近期M kel 等对北欧关节置换数据库进行分析,明确了全髋关节置换失败率的情况,结果发布在医学权威杂志BMJ上。
该研究为观察回顾性研究,纳入了1995-2011年瑞典,挪威,丹麦,芬兰四个国家的关节置换数据。
纳入的患者需满足以下条件:年龄在55周岁以上;全髋置换中使用了髋臼及股骨假体。
共收集347899例全髋置换数据:其中男性39.4%(表1);按全髋置入时假体的类型分类,232603例骨水泥型假体,71454例非骨水泥型假体,28215例混合型假体(非骨水泥型臼杯,骨水泥型股骨干),15627例反向混合型假体(骨水泥型臼杯,非骨水泥型股骨干)。
随访年限分别为7.0年,4.9年,7.5年,3.4年。在随访末期,非骨水泥型全髋假体置换的比例在迅速增加(图1)。
表1:全髋置换患者人口统计学特征
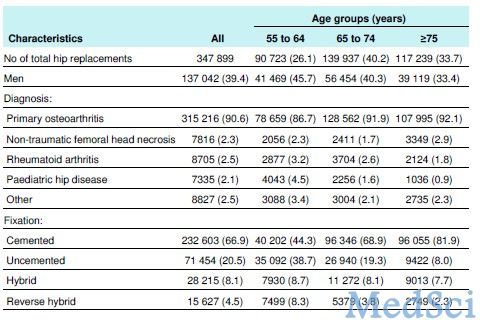
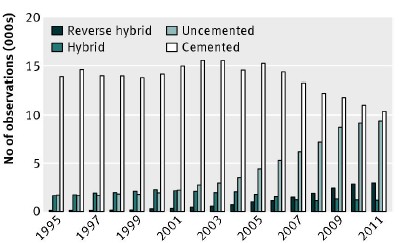
图1:不同全髋置换材料在近些年应用比例情况
研究结果提示:在过去的数年之间,非骨水泥型的全髋假体使用率在猛增。骨水泥型全髋假体在65岁以上人群中的十年生存率好于其他类型假体;而65岁以下人群中,骨水泥型和非骨水泥型全髋假体生存率无显著差异。在术后头6月骨水泥型假体的翻修危险性要低于其他类型的假体。
图2,表2示不同假体类别和不同年龄组患者10年、15年时假体未经调整的K-M生存曲线(95%置信区间)
表3示全髋置换术后6月内进行翻修的原因,在非骨水泥型全髋假体中因假体周围骨折而进行全髋翻修的概率较骨水泥型全髋假体更高(27% VS 4%)
图3示不同髋关节置换类型按年龄组别调整后的危险度(HR)及P值。
图3:不同髋关节置换类型按年龄组别调整后的危险度
结果显示过去数年间,非骨水泥型全髋假体的应用猛增,和近年文献报道的趋势相同;骨水泥型全髋假体在术后6月内出现早期翻修的危险性较小,原因可能是这类型假体术后6月内出现假体周围骨折的概率较低,并且因在骨髓腔内填入了骨水泥,早期假体无菌性松动的概率较低。
年龄超过55岁患者,骨水泥型假体失败率要低于其他类型假体,该结果和早期澳大利亚调查结果有所不同,研究者认为可能和两种人群髋关节力学负荷结构不同,两国国内医生技术不同等相关。
研究者在最后也对研究优势和不足进行了分析。本研究的优势在于调查涵盖的范围较大,各个国家内总体的医疗水平相似,患者术后平均的随访时间较长,纳入研究的患者数量较多。
而其不足包括:数据库记录的患者数据较为简单,不能进行更近一步的分析;髋关节翻修并不是全髋置换术后唯一的功能预后指标,还应当包括死亡或致残率,而文章未对上述指标进行分析。
原文下载:
Mäkelä KT, Matilainen M, Pulkkinen P, Fenstad AM, Havelin L, Engesaeter L, Furnes O, Pedersen AB, Overgaard S, Kärrholm J, Malchau H, Garellick G, Ranstam J, Eskelinen A.Failure rate of cemented and uncemented total hip replacements: register study of combined Nordic database of four nations.BMJ. 2014 Jan 13;348:f7592. doi: 10.1136/bmj.f7592.【原文下载】
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#BMJ#
64
#置换#
49
#全髋关节#
55