【衡道丨病例】恶性周围神经鞘肿瘤如何诊断?
2023-10-04 衡道病理 衡道病理 发表于陕西省
今天就来看看由上海交通大学医学院附属瑞金医院徐腾老师带来有关恶性周围神经鞘肿瘤(MPNST)病理诊断重点内容吧。
医学知识是如此海量,伴随着科技发展,知识更新也愈加快速,面对着复杂多变的病情,终身学习已经成为医生们的一种习惯。「三甲病理现场」作为衡道医学新媒体的精品课程,将医学知识系统化,并结合病例,用简单明了的方式讲清楚一种或一类疾病,瑞金讲课老师精选病例整理成系列文章,帮助大家系统性的学习难点、要点,高效掌握所学知识。
今天就来看看由上海交通大学医学院附属瑞金医院徐腾老师带来有关恶性周围神经鞘肿瘤(MPNST)病理诊断重点内容吧。
定义
恶性周围神经鞘肿瘤(MPNST)是一种起自于周围神经或显示神经鞘不同成分分化的高度恶性的梭形细胞肉瘤。
流行病学特点
MPNST是一种比较少见的梭形细胞肉瘤,约占软组织肉瘤的3%~10%,近半数病例起自于I型神经纤维瘤病(NF1),不到10%为放疗诱发,其余为病因未明的散发性病例。
临床表现
-
多发于30-60岁成年人,儿童病例罕见。起自NF1的病例平均发病年龄较散发病例年轻10岁左右。
-
多数与周围神经干关系紧密,因此常发生于四肢、大腿、上臂、脊柱旁。头颅及实质器官罕见。
-
常起自深部软组织,多表现为进行性增大的肿块,可伴疼痛。既有神经纤维瘤扩大、疼痛、出现新发神经症状可提示肿瘤恶变为MPNST。
-
预后不佳:约40%的复发率和30-60%的转移率。
影像学特点
与其他类型的软组织肉瘤相似,表现为密度不均的肿块(体现其异质性),外形不规则。浸润性边界、瘤周水肿、肿瘤与大神经干或神经丛关系密切可能提示MPNST。
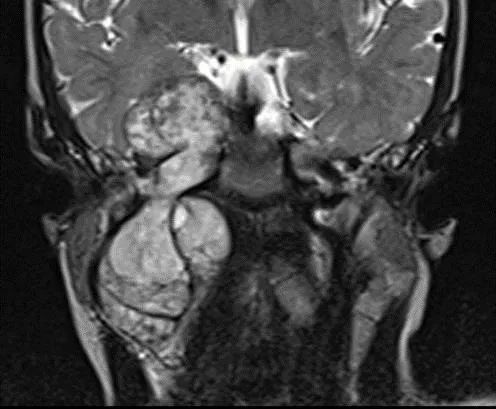
由于MPNST具有高代谢活性,PET/CT可能有助于区分MPNST和丛状神经纤维瘤。超过肝组织1.5倍的摄取值是诊断为MPNST而非良性肿瘤的可靠指标。
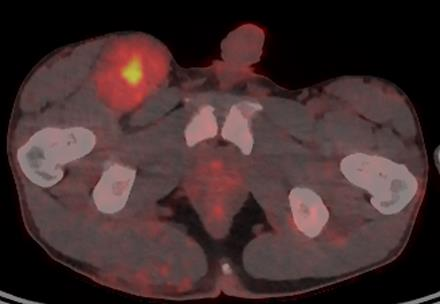
大体特征
典型的病例可见肿瘤直接起自于周围神经,表现为梭形、类圆形或不规则的球形肿块;一些病例由孤立性神经纤维瘤或丛状神经纤维瘤进展而来,患者可伴有或不伴有NF1;部分肿瘤在肉眼上可以看不到与神经有关系或有良性神经源性肿瘤的存在。
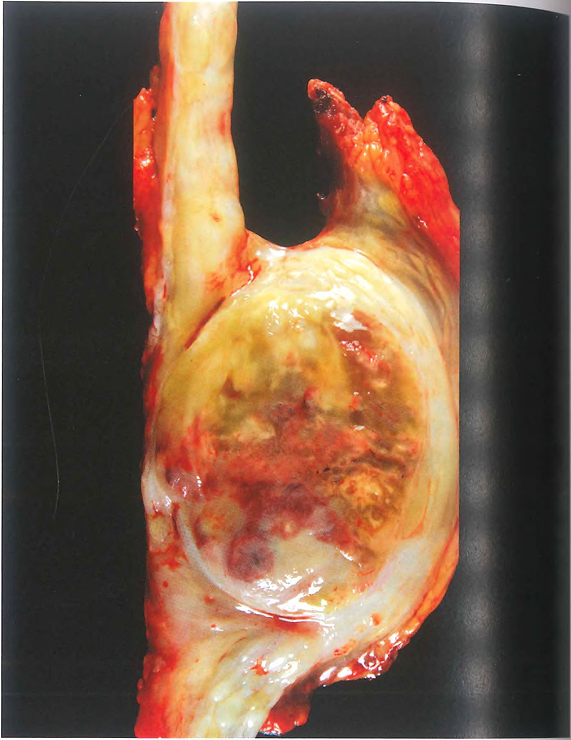
肿块体积通常较大,平均直径超过5.0cm,多被覆一层厚薄不均的纤维性假包膜。切面呈灰白或灰红色,常伴有出血和坏死。
镜下形态特征
肿瘤细胞为排列紧密、条束状增生的梭形细胞,排列成交替分布的细胞丰富区和稀疏细胞区,形成大理石样纹。
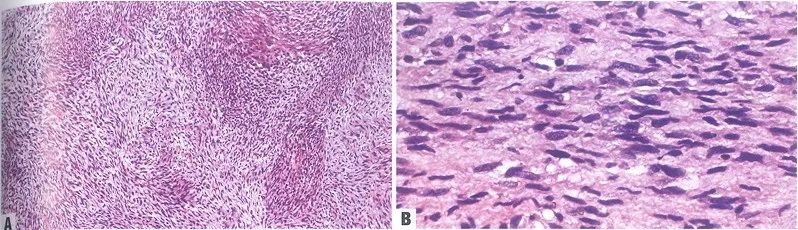
(A)大理石样纹);(B)异型梭形细胞
肿瘤细胞多形性明显,常见核分裂象,可形成栅栏样或旋涡样结构,血管周围肿瘤细胞较密集。
免疫组化及分子检测
-
不同程度地表达S-100及SOX-10,常为局灶性/斑片样,整体上瘤细胞分化程度越低,S-100及SOX-10 的表达率越低;
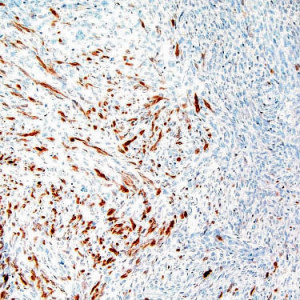
局灶性/斑片状S-100
-
细胞核H3K27me3表达缺失;
-
CD34、GFAP可阳性;
-
Keratin, SMA, desmin, HMB45, MART-1 阴性(异源性横纹肌肉瘤成分可阳性),无MDM2基因扩增。
MPNST分级
低级别MPNST:
至少存在组织学异型性、典型神经纤维瘤结构的丧失和细胞数量增多三点之一的基础上,核分裂象达到1.5-4.5个/mm2,且不伴肿瘤性坏死。
高级别MPNST:
在低级别MPNST的基础上,核分裂象>5个/mm2或伴有肿瘤性坏死。
伴有异源性成分的MPNST
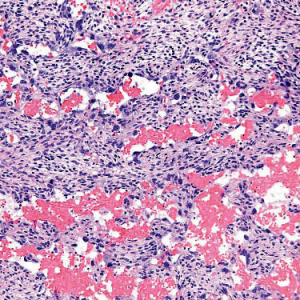
约10%-15%的MPNST中存在异源性间充质分化成分,包括横纹肌母细胞分化、骨/软骨分化、血管肉瘤及脂肪肉瘤分化以及腺样分化等。
伴横纹肌母细胞分化的MPNST
-
又称恶性蝾螈瘤;
-
MPNST的梭形细胞背景中可见散在横纹肌母细胞,相比经典型MPNST侵袭性更强。
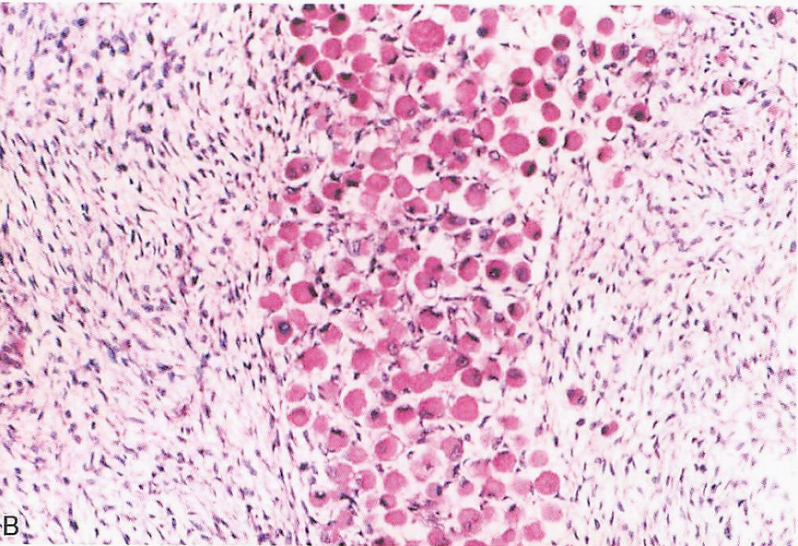
伴血管肉瘤的MPNST
-
极其罕见,大多伴有NF1;
-
由核深染的多形性内皮细胞形成不规则的血管腔隙,常为上皮样血管肉瘤;
-
内皮细胞表达CD34、CD31、ERG、FLi1等内皮标记,而S-100阴性。
伴腺样分化的MPNST
-
与NF1高度相关(75%);
-
EMA、CEA、CK20(+),CK7(-),腺体底部可有CgA(+)的神经内分泌细胞。
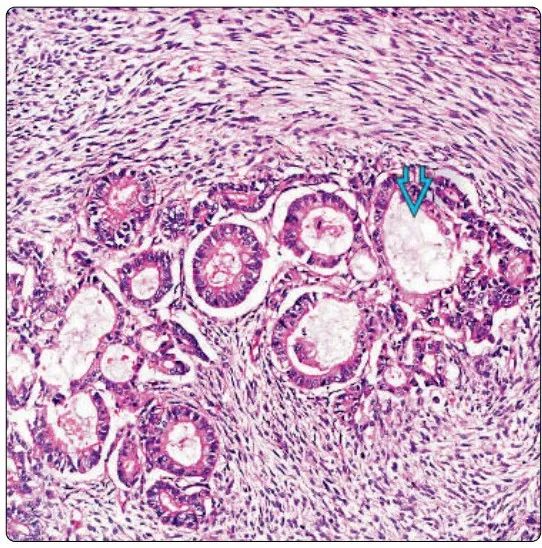
上皮样恶性周围神经鞘肿瘤(EMPNST)
-
是MPNST的一种独特亚型,肿瘤细胞主要由上皮样细胞组成。且S-100弥漫强阳性。同时表达H3K27me3,而不表达INI1;
-
其发病与NF1无关,发病部位通常较为表浅,常累及四肢大神经;
-
肉眼观呈多结节状,界限清楚,质硬,切面棕灰色;
-
镜下呈结节状生长,可有纤维间隔,肿瘤细胞为片状、条索状、巢团状大细胞,核大,核仁突出,核分裂象常见。
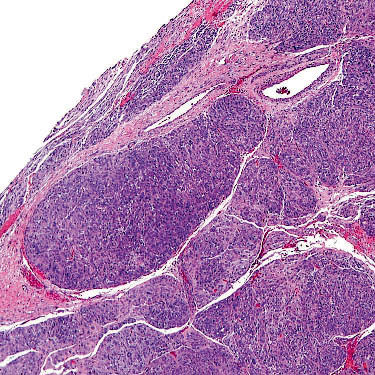
结节样生长
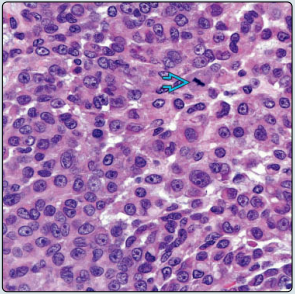
上皮样肿瘤细胞,可见核分裂象
-
肿瘤内常见黏液样间质,可伴有透明细胞及横纹肌样细胞。
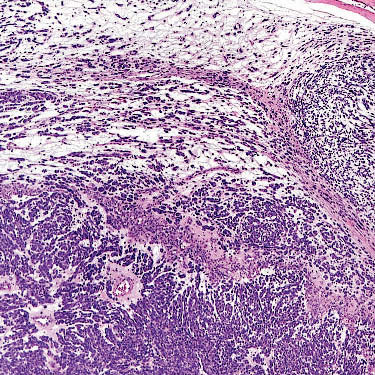
黏液样间质
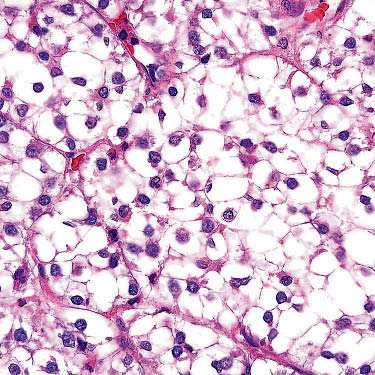
透明细胞
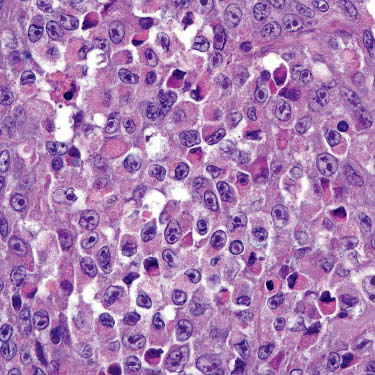
横纹肌样细胞
-
恶性程度较经典型MPNST低,呈潜在侵袭性行为。
鉴别诊断
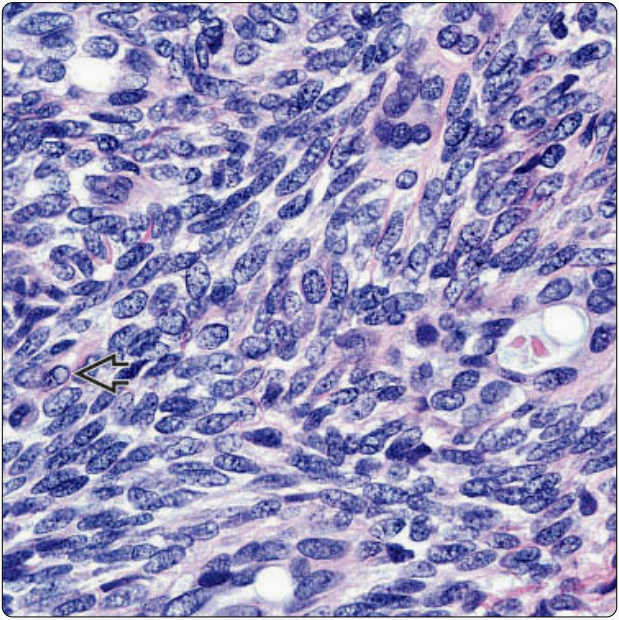
1.单相型滑膜肉瘤
-
三个“一致”:细胞大小一致、细胞密度一致、染色质分布一致;
-
TLE1弥漫阳性;
-
分子检测存在t(X;18)染色体易位造成的SS18(SYT)基因断裂。
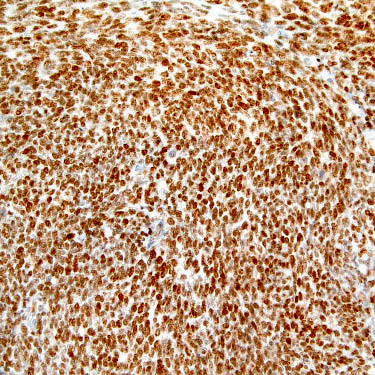
TLE1弥漫阳性
2.富于细胞型神经纤维瘤
-
核分裂象极少,无肿瘤性坏死;
-
可见泡沫细胞及淋巴细胞聚集;
-
免疫组化显示S-100弥漫(+),SOX-10(+),H3K27M(+)。
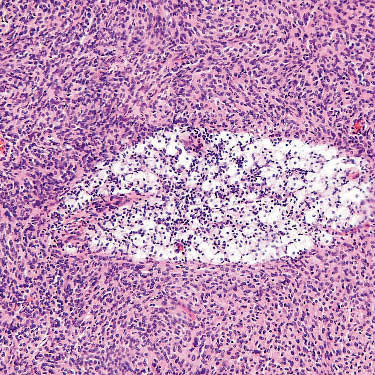
泡沫细胞聚集
淋巴细胞聚集
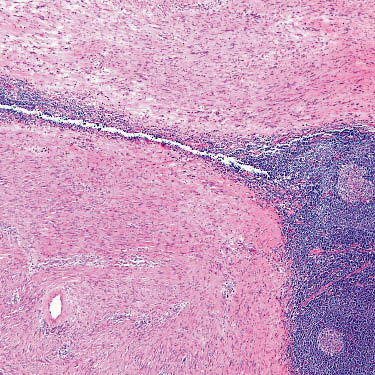
3.非典型神经纤维瘤
-
留有神经纤维瘤的细胞结构,细胞密度不高,不呈束状生长;
-
异型以退行性为主,细胞核增大,染色质模糊。无核分裂象。
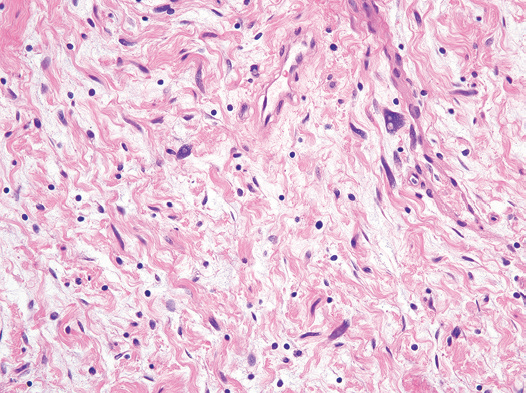
4.去分化型脂肪肉瘤
-
细胞形态多形,血管周围没有肿瘤细胞聚集现象;
-
H3K27me3一般为(+);
-
MDM2扩增阳性。
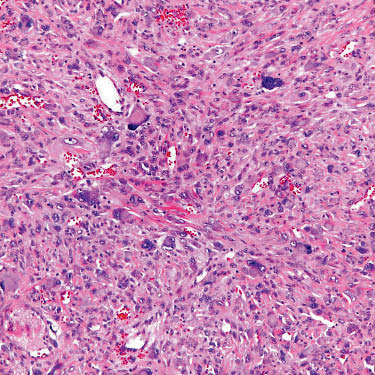
5.平滑肌肉瘤
-
具有平滑肌细胞形态;
-
免疫组化S-100(-),SMA(+),desmin可(+) 。
参考文献及书籍
1.Knight, Samantha W E et al. “Malignant Peripheral Nerve Sheath Tumors-A Comprehensive Review of Pathophysiology, Diagnosis, and Multidisciplinary Management.” Children (Basel, Switzerland)
2.WHO Classification of Tumours • 5th Edition Soft Tissue and Bone Tumours
3.DIAGNOSTIC PATHOLOGY: SOFT TISSUE TUMORS, THIRD EDITION
4.PRACTICAL SOFT TISSUE PATHOLOGY: A DIAGNOSTIC APPROACH, SECOND EDITION
5.《软组织肿瘤病理学》
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言