J Oral Maxillofac Pathol:病理学家对口腔病变诊断混淆的鸟瞰图
2023-10-22 医路坦克 MedSci原创 发表于上海
本研究旨在观察口腔及口咽部炎症、癌前病变、良、恶性病变患者的临床诊断与组织病理学诊断的差异,并通过组织病理学观察口腔及口咽部病变的临床分布。
口腔因其结构多样,可发生多种病理病变,可为肿瘤、癌前病变或非肿瘤口腔病变的诊断一直是临床医生和病理学家关注的问题。口腔病变患者的正确治疗始于准确的诊断。大多数口腔病变的分类方案依赖于病变的临床表现。然而,在诊断他们的临床病变与组织病理学可能有差异。尽管口腔已经可以直接进行临床检查,但这些病变的诊断仍然经常被误导,直到晚期才被发现。

在印度,涉及口腔的病变非常常见,包括舌头、嘴唇、口腔底、软硬腭、牙龈和口腔黏膜临床上口腔病变正在增加,这与烟草、烟草和相关产品的使用有关。许多口腔癌发生在以前有癌前病变的部位。多年来,口腔癌的发病率在人群中有所增加尤其是在年轻一代中可能与习惯的增加和生活方式的改变有关。这些口腔病变在临床表现时,由于其病变的表现和组织病理学分布,常常造成诊断困境全面了解口腔黏膜病变的分布有助于我们有效地了解其治疗和管理的原则。
目前诊断的金标准是对可疑病变进行组织活检的组织病理学评估在现有的组织病理学技术下,无论病变是癌前病变、恶性病变还是良性病变,充分的切口活检都能提供超过98%的诊断准确率。然而,口腔病变的组织学比较与临床诊断往往存在差异,并在临床诊断中指出腔隙。因此,在临床比较病变与组织病理学的诊断延迟可能会进一步导致恶性肿瘤的治疗延迟,因此正确评估恶性前病变和良性病变的恶性是必不可少的。
本研究旨在观察口腔及口咽部炎症、癌前病变、良、恶性病变患者的临床诊断与组织病理学诊断的差异,并通过组织病理学观察口腔及口咽部病变的临床分布。
表1:口腔病变在大类下分布的发病率百分比

表2:本研究105例口腔病变类型及发生率比较

图1:舌背生长的临床照片

图2:舌上生长的切面显示灰白色区域
图3:鳞状乳头状瘤显微照片(H&E: 100倍)

图4:根状囊肿显微照片(H&E: 100倍)
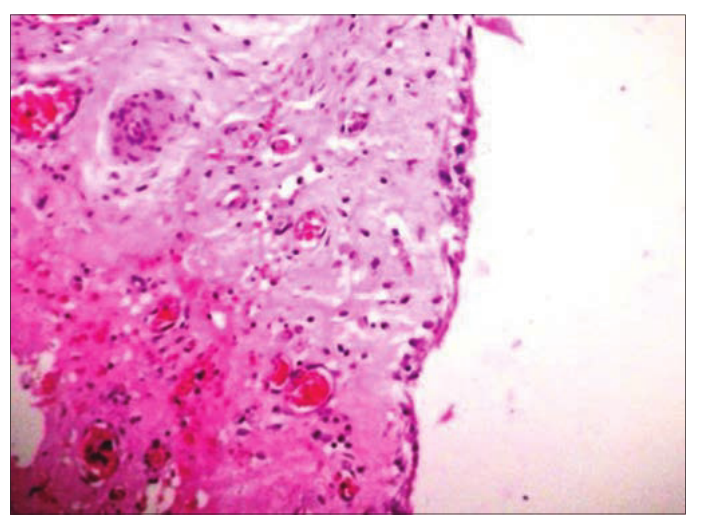
图5:纤维瘤显微照片-显示纤维组织的交错束(H&E: 100倍)
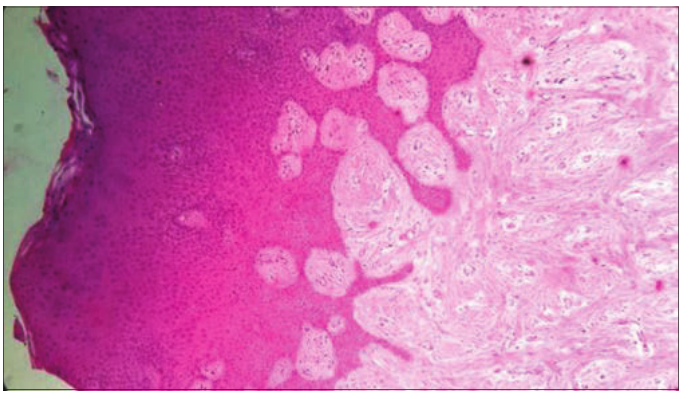
图6:化脓性肉芽肿显微照片-显示大量薄壁血管(H&E: 100倍)
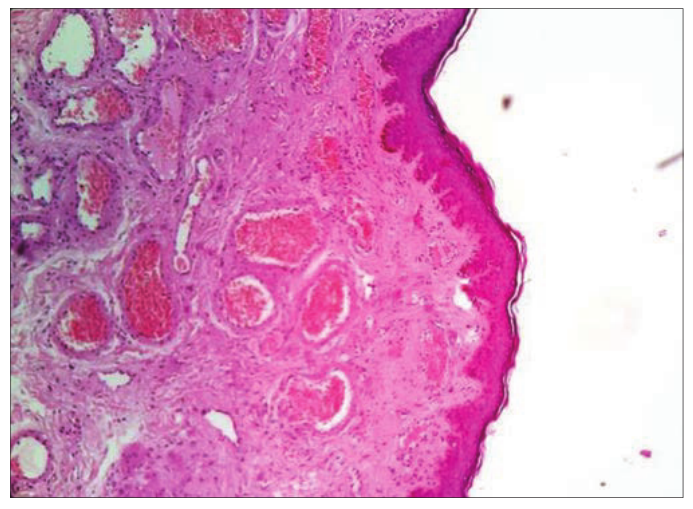
图7:肌上皮瘤显微照片显示浆细胞样细胞片(H&E: 400X)
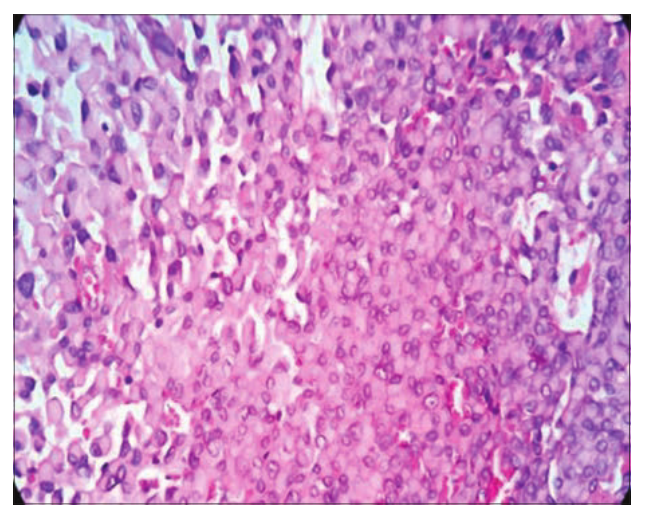
图8:轻度发育不良的白斑显微照片(H&E: 400倍)

口腔及口咽部病变类型的分布
口腔病变在口腔及口咽部不同部位的分布

良性肿瘤及其在本研究中的百分比分布

口腔及口咽部非肿瘤性病变的部位分布

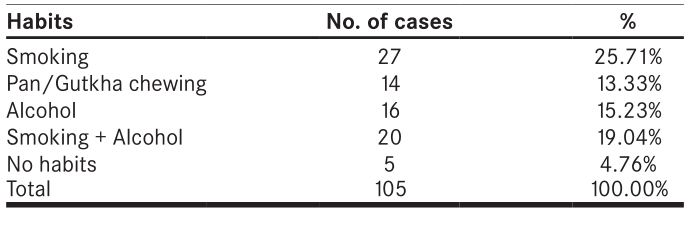
观察:105例口腔病变中,口腔溃疡58例(55.23%),其次为口腔肿胀或肿块36例(34.29%),异形感23例(21.90%),舌部为最常见部位,占口腔病变的绝大部分(33例(31.43%)),后磨牙三角区2例(1.90%)较少见。组织病理学诊断为癌前病变、非肿瘤性病变及炎性病变24例(22.85%),良性肿瘤14例(13.33%),恶性病变67例(63.81%)。粘液囊肿5例(4.76%),女性根状囊肿1例(0.95%),白斑4例(1例轻度发育不良)。良性肿瘤中,龈炎11例(10.47%)为鳞状乳头状瘤5例(4.76%),纤维瘤4例(3.80%),化脓性肉芽肿4例(3.80%),多见于牙龈,软腭1例(0.95%)为小唾液腺肌上皮瘤。67例恶性病变中,以鳞状细胞癌59例(88.05%),其次为疣状癌3例(4.47%),基底样鳞状细胞癌2例(2.99%),粘液表皮样癌2例(2.99%),腺样囊性癌1例(1.49%)。本组鳞状细胞癌以高分化49例(73.13%)为主,中分化16例(23.88%),低分化2例(2.99%)。术后组织病理学检查发现扁桃体组织恶性转化1例(0.95%)。60岁男性软腭肌上皮瘤1例(2.5%)。
结论:在本研究报告的所有口腔活检中,恶性肿瘤在低年龄组人群中的增加趋势使其成为社区的新威胁,并强调需要采取有效措施提高公众对该疾病的危险因素和后果的认识。建议针对25岁以上人群的筛查规划来克服这一点。
原始出处:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









