JNNP:妊娠期间使用纳他珠单抗,意大利多发性硬化女性队列的有效性和安全性
2022-10-29 网络 网络
多发性硬化症(MS)主要影响育龄妇女,引出了这些患者如何怀孕的问题。根据Confavreaux等人的开创性研究1和随后的几项验证性研究, 目前普遍认为妊娠,特别是妊娠晚期,可减少临床复发。然而,这一一
多发性硬化症(MS)主要影响育龄妇女,引出了这些患者如何怀孕的问题。根据Confavreaux等人的开创性研究1和随后的几项验证性研究, 目前普遍认为妊娠,特别是妊娠晚期,可减少临床复发。然而,这一一般性观察研究不能应用于用 那他珠单抗(NTZ)治疗的MS患者。NTZ是一种针对β1–β7整合素α4亚单位的单克隆抗体,被许可用于高活性复发缓解型MS(RRMS)。虽然NTZ具有很高的疗效,但由于其药代动力学,从最后一次输入后的第八周起,NTZ对疾病再激活的保护开始下降。
因计划生育而中断NTZ的妇女在怀孕前或怀孕期间由于治疗中断后的快速免疫重建而复发的风险增加,这未被妊娠诱导的免疫调节所缓解。临床实践中不再建议在怀孕前停用NTZ。
目前,考虑到新生儿的潜在安全问题,科学界的争论主要集中在怀孕期间NTZ应该维持多久。一些研究探讨了受孕后延长治疗的效果,但其结果的有效性受到小样本量的限制。在本研究中,收集了29个意大利MS中心的数据,目的是评估怀孕期间继续使用NTZ与怀孕前和接近怀孕时停止使用NTZ的效果。
此外,我们描述介绍了出生前接触NTZ的新生儿的结果。本文发表在《神经病学,神经外科学和精神病学杂志》上()。

回顾性收集母体临床和放射学结果以及产科和胎儿结果,并在各组间进行比较(NO_EXP未怀孕、SHORT_EXP怀孕前、LONG_EXP怀孕期间)。通过单变量和多变量分析研究了临床和放射学复发的预测因素。收集以下患者信息:疾病持续时间、NTZ开始日期、最后一次NTZ输注日期、分娩后开始治疗疾病的药物(DMD)的日期和类型。为了评估临床和放射学结果,收集了以下变量:受孕前12个月、怀孕期间和分娩后12个月的复发次数和日期、受孕前和分娩后最接近12个月最后一次可用的扩展残疾状态量表评分(EDSS),在怀孕前12个月和分娩后12个月,根据标准化程序(1.5T磁体)进行的MRI扫描中检测到的新T2和钆增强(Gd+)损伤的累积数量。LMP后1个月内进行的MRI被认为是在受孕前一年进行的。收集了以下产科数据:受孕年龄、LMP日期、辅助生殖技术(ART)的使用、与妊娠相关的不良事件、分类为剖腹产或自然分娩的分娩类型、出生或流产时的胎龄(周)、出生长度(cm)、出生体重(g)、头围(cm),根据欧洲先天性异常监测(EUROCAT)分类的先天性异常,贫血或其他血液学异常的发生(是/否),分娩后需要输血(是/不),母乳喂养(是/无)。
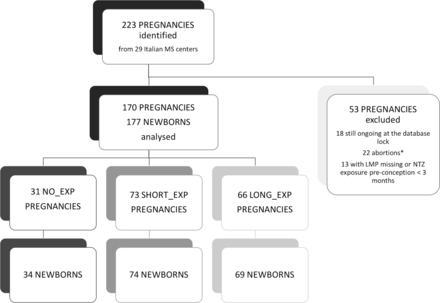
研究流程
为了评估妊娠期和产后复发以及产后新Gd+病变的风险因素, 进行了一个逻辑回归分析,包括妊娠管理、受孕年龄、病程、基线EDSS、新T2和新Gd+病变 在多变量模型中,怀孕前一年的复发次数、母乳喂养(仅用于产后)和NTZ治疗(仅用于产妇)是独立的协变量。在适当的情况下,使用Tukey-Kramer校正对多次测试的p值进行调整。
纳入了来自意大利29个多发性硬化症中心的163名妇女的170例合格妊娠。怀孕期间,LONG_EXP(n=66,0.02(0.001–0.09))的年复发率(ARR)显著低于NO_EXP(n=31,0.43(0.21–0.75),p=0.002)和SHORT_EXP(n=73,0.46(0.30–0.66),p=0.0004),而LONG_EXP(0.12(0.05–0.24))与产后SHORT_XP(0.30(0.17–0.50),p=0.008)相比,明显低于NO_EXP。分娩后,与NO_EXP(n=9/21,42.86%)和SHORT_EXP(n=17/49,34.69%,p=0.010)相比,LONG_EXP(n=6/50,2.00%)的钆增强(Gd+)病变较少。
分娩后延迟NTZ恢复显著增加复发风险(OR=1.29(95%) CI 1.07至1.57),p=0.009)和Gd+病变(OR=1.49(95% CI 1.17至1.89,p=0.001)。校正混杂因素后,各组新生儿的体重、身高、头围和胎龄没有差异。对4/69名LONG_EXP新生儿进行了贫血追踪。先天性异常率在未经治疗的MS人群的预期范围内。
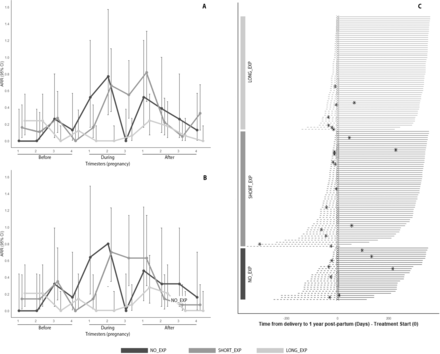
妊娠前、妊娠中和妊娠后一年的年复发率(ARR)
比较三种不同的管理方法,即在怀孕期间(LONG_EXP)、在怀孕前(NO_EXP)和怀孕前(SHORT_EXP)中断治疗,我们发现,在66例(1.5%)LONG_EXP患者中,只有1例在怀孕期间至少复发一次,而NO_EXP和SHORT_EVP患者分别为23%和22%。同样,我们还发现,与其他两种策略相比,LONG_EXP的妊娠期ARR显著降低。值得注意的是,SHORT_EXP组与NO_EXP组相比,ARR没有显著降低。
研究结果表明,在受孕前接受NTZ治疗的多发性硬化症患者中,在整个妊娠期持续使用NTZ以及分娩后早期恢复使用NTZ可降低临床和放射再复发的风险。这种方法对新生儿的预后没有重大影响。
参考文献:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言