NEJM子刊:气候变化和极端高温事件:卫生系统应如何准备?
2022-06-18 MedSci原创 MedSci原创
地球变暖的气候导致热浪变得更频繁、更持久和更热,同时发生在不习惯此类天气事件的地方。近年来在美国西部、印度、巴基斯坦、中欧和其他地区发生的极端高温事件 (EHE) 是气候变化最致命的后果之一。 EHE
地球变暖的气候导致热浪变得更频繁、更持久和更热,同时发生在不习惯此类天气事件的地方。近年来在美国西部、印度、巴基斯坦、中欧和其他地区发生的极端高温事件 (EHE) 是气候变化最致命的后果之一。 EHE 直接因中暑、加重合并症、加剧社会因素对健康的破坏性影响以及间接因野火和空气污染等必然事件而导致过多的发病率和死亡率。与气候变化相关的 EHE 预计至少在未来 3 年会恶化,因此卫生系统必须做好准备,以应对日益严重的与热相关的疾病负担,并提高抗热能力,并减少与医疗保健相关的气候影响.在本文中,作者讨论了 EHE 对健康的影响,并举例说明了卫生系统可以采取哪些措施来促进气候准备和热恢复能力。
联合国政府间气候变化专门委员会(IPCC)在 2021 年报告称,自 1900 年以来,人类活动已使地球温度升高了 1.1°C,并警告说,在不到 20 年的时间里,它将不可避免地达到 1900 年水平以上 1.5°C,造成毁灭性影响1 如果不迅速减少温室气体排放,全球变暖将上升 1.5°C 以上,并对人类造成灾难性后果。
热浪、野火、洪水、干旱、龙卷风和热带气旋等极端天气事件的增加以图形方式展示了不断演变的气候危机的无数表现。 2,3 这些事件通过直接造成伤害和疾病对健康产生不利影响以及通过扰乱医疗保健设施的运营等方式;由于贫困、住房或粮食不安全、年龄、种族主义和其他对健康产生负面影响的社会因素,这些健康影响对弱势群体的影响尤为严重
地球变暖对健康的危害
在由气候变化引起的越来越多的极端天气事件中,极端高温事件(EHE)——长时间的异常高温——因其多变的致命后果而受到特别关注。通常,热浪和 EHE 在不习惯此类事件的地区发生得更加频繁和越来越多。 EHE 直接由热病、合并症的恶化、社会经济和文化环境对健康的不良影响加剧以及野火、干旱和空气污染等经常相关的事件间接导致发病率和死亡率过高。在过去 30 年中,超过三分之一的与高温有关的死亡(37%;范围为 20.5%–76.3%)直接归因于气候变化。 5 IPCC 预测,随着 1.5°C 的行星变暖,历史上两倍 -每个世纪的高温事件可能每 6 年发生一次,或者几乎是 10 倍。
举例说明最近的 EHE,美国太平洋西北部在 2021 年夏天经历了一个热穹顶(当大气困住了热的海洋空气),在此期间温度达到了 46.7°C(116°F)的峰值——这是有记录以来前所未有的事件。 7这种 EHE 与华盛顿州因中暑、热衰竭、慢性疾病恶化(例如心血管疾病、呼吸系统疾病或糖尿病)以及 1 例三度烧伤导致的 ED 就诊次数增加 69 倍有关。行走在热沥青上。如果平均行星温度升高超过 2°C(按照目前的碳排放速度预计),那么太平洋西北部地区可以预期这种类型的事件每 1000 年就会发生一次5-10年
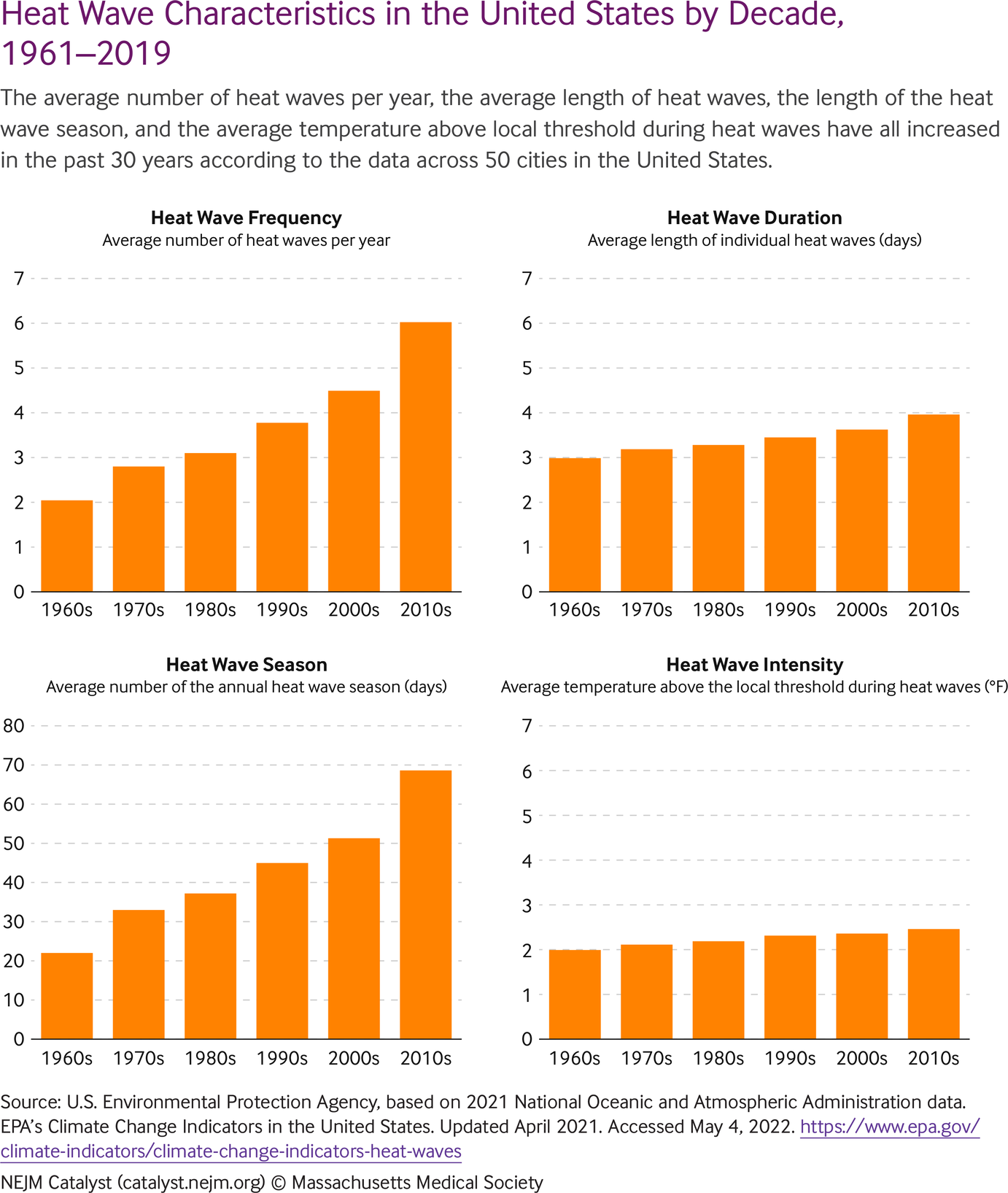
在全球范围内,这导致过去 20 年中 65 岁以上人群与高温相关的死亡率增加了 53.7%,其中从事农业的人面临的风险最大。 气候变化导致的夜间变暖是 对健康特别危险,因为它不允许身体从炎热的一天中恢复过来。
耐热健康系统
卫生系统对日益严重的热浪和 EHE 威胁的准备应植根于复原力的概念,IPCC 将其定义为“社会、经济和环境系统应对危险事件或趋势或干扰的能力,以保持其基本功能、特性和结构的方式做出响应或重组,同时保持适应、学习和转型的能力。”19 鉴于全球气温上升的必然性至少在未来 2 年甚至更长的时间里,医院和卫生系统现在需要采取行动,以提高耐热性。当医院按照联合委员会的要求进行所需的危险脆弱性分析时,20 他们应特别注意评估特定于气候的风险,例如 EHE,更新全系统应急计划和基础设施,制定分类和治疗方案,并确保临床工作人员和急救人员经过适当的培训和准备。这还需要对周围社区进行评估,以确定最容易受到高温影响的人群及其可能的后果,例如断电。
基于美国气候韧性工具包的关键组成部分,21 我们讨论了卫生系统的战略和方法,以更好地为 EHE 做好准备,考虑气候风险和社区脆弱性评估,规划基本的临床护理服务和护理提供需求,并促进 基础设施保护和弹性规划(图 2)。

艾哈迈达巴德和纽约市热安全计划
艾哈迈达巴德拥有约 825 万居民,是印度人口第五大城市; 它在 2010 年和 2016 年经历了严重的热浪,记录温度为 50°C(122°F)。 研 失去自我冷却的能力。23) 纽约市拥有约 880 万居民,是美国人口最多的城市; 近年来,它也经历了反复的热浪,预计到 2050 年,这一数字将从平均每年 2 次增加到每年 7 次。

气候风险和社区脆弱性评估
卫生系统可以建立更严格的以社区为基础的合作,以制定极端高温应对计划,将关于高温脆弱性的传统信息(即高温脆弱性地图)与社区衍生的关于卫生保健服务领域最危险人群的态度和做法的知识结合起来 . 了解脆弱性的特征还可以让卫生系统更好地将社区福利资金用于社区复原力项目,以减轻极端高温的影响。
那些最容易受到极端高温威胁的人通常被认为是高温易感人群。 一个人是否容易受热取决于影响暴露、敏感性和适应能力的多种因素(图 3)。

种族、收入、就业和语言等健康的社会决定因素可能与极端高温的健康风险有关。老年人、患有慢性疾病的任何年龄的人、独居者和无法使用空调的人受到热暴露不利健康影响的风险更高。 32 婴幼儿在生理上对极端高温更敏感,由于不成熟的体温调节会增加他们死亡的风险33或无法独立移动以降温(例如,被限制在过热的汽车中)。孕妇早产、死产和婴儿出生体重较低的风险更高。34 户外工作者和运动员面临更高和更长时间暴露的风险,这通常是因为他们的身体活动的性质和一天中发生的时间。无法获得安全和稳定住房的个人也面临更高的不良后果风险。
在美国,经历过历史红线的社区,即 20 世纪初常见的故意歧视性贷款做法,如今的环境温度高于未红线的社区。 35 缺乏树冠和对节能建筑基础设施的投资有限导致城市地区之间存在巨大的温差。 12 资源不足的社区和收入较低且有色人种社区较多的社区通常更热,使居住在这些社区的个人面临更高的风险。 35 在印度、非洲国家和其他国家在低收入国家,易受热影响还与无法获得安全饮用水或空调以及生活在人口稠密的城市住宅或农村地区等因素有关。
一级预防,诸如增加树冠和植被覆盖表面的城市绿化运动等初级预防工作可以降低白天气温并减少人口暴露于高温。卫生系统可以考虑将其社区福利资金用于此类举措。 二级预防(例如改善降温机会)可以降低易感人群的热浪死亡率。 安置在脆弱社区内并广为宣传的社区降温避难所,包括诊所和医院,可以更好地让人们为极端高温做好准备。 减少与高温相关的发病率或死亡率恶化的活动——三级预防——是对医院系统极端高温威胁的常见反应。
最后,卫生系统可以建立更严格的以社区为基础的合作,以制定极端高温应对计划,将关于高温脆弱性的传统信息(即高温脆弱性地图)与社区衍生的关于该地区高危人群态度和做法的知识结合起来。 保健服务区。 例如,社区伙伴关系可以确定高温冠军——社区尊重的个人作为联络人——在活动期间提供高温信息。 同样,这些伙伴关系可以帮助健康专家确定向社区成员传达高温风险的最合适方法 谁可能最不愿意采用个人保护行为。 与传统的自上而下的方法不同,卫生系统可以利用基于社区的关系来实施三级预防,以在 EHE 期间挽救生命。
基本临床护理和服务交付计划
培训医疗保健提供者以识别和管理热病
在热浪期间,急诊室的患者数量增加,急诊室住院时间增加,患者视力提高,住院时间长短与较差的结果成反比。 即使卫生系统调动了资源,患者的激增也可能使医院不堪重负 . 有证据表明,即使是适度的温度升高也会增加对范围广泛的热敏感病症的 ED 使用。 此外,热暴露与因精神健康障碍、自伤/自杀和 故意伤害/杀人。在 2021 年太平洋西北热浪期间,华盛顿州有近 1,800 次与高温有关的急诊就诊,其中约五分之一导致住院,这表明准备工作需要超出医院围墙之外。
最近的一些分析提供了令人鼓舞的数据,表明全球与高温有关的死亡率可能正在下降,这可能是因为更好的预警系统和对高温伤亡的认识。然而,结果和数据差距的显着差异仍然存在,特别是在弱势群体和发展中地区。
中暑是最严重的与热相关的紧急情况,需要快速识别和治疗以防止永久性发病和死亡。 中暑的标志是中枢神经系统功能障碍和核心体温升高(定义为超过 40°C)的组合。 在热应激期间,身体开始出汗以保持稳定的核心温度。如果长时间加热,并且身体因出汗或补液不足而耗尽电解质和水分,核心温度开始升高,从而损害身体的体温调节能力。体温调节失败会导致全身炎症反应,伴有多器官功能衰竭(肾、心脏和肝)、弥散性血管内凝血和中枢神经系统功能障碍。脱水会降低终末器官灌注,进一步加重损伤。干扰盐水平衡和循环功能的药物也会增加风险。
在 EHE 期间开发交流形式以共享资源和信息
在 EHE 期间,患者的涌入,加上对电网和医疗保健基础设施的压力,需要协调地共享信息和资源。 在纽约市,大纽约医院协会 (GNYHA) 是一个行业协会,包括位于纽约市的所有 55 家医院,是卫生系统应对结构的关键参与者。 GNYHA 20 年来一直深入参与医院应急准备和响应工作,并在纽约市应急管理 (NYCEM) 紧急行动中心 (EOC) 拥有永久席位。 该市的 EOC 是市、州和联邦机构以及其他实体的高级官员在响应工作期间进行协调的中心位置。
培训医疗保健提供者进行系统准备
紧急医疗人员、家庭卫生工作者和其他急救人员组成了第一线,负责识别、分类和管理受热影响的患者。然而,整个卫生系统的响应——涉及卫生保健系统管理员、临床医生和其他护理人员,以及公共卫生专业人员——对于保护社区健康是必要的。最近的研究表明,一些急救人员没有准备好识别和管理热暴露引起的健康并发症。51 当然,确保急救医疗人员在识别和治疗热病方面得到适当的培训和实践是降低发病率和死亡率的基础。为此,全球气候与健康教育联盟 (GCCHE) 于 2017 年成立,目前全球已有 260 多所学校承诺为其卫生专业学生提供气候与健康方面的培训。 GCCHE 为卫生专业人员创造了一套经过严格审查的核心能力,其中包括快速识别和治疗与气候相关的健康紧急情况的能力,例如从热衰竭到中暑的一系列热病
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#卫生系统#
76
#气候变化#
65
#高温#
78
NEJM上果然牛,感谢梅斯更新及时
53