浅谈反流性食管炎
2017-10-19 宫宇 上海药讯
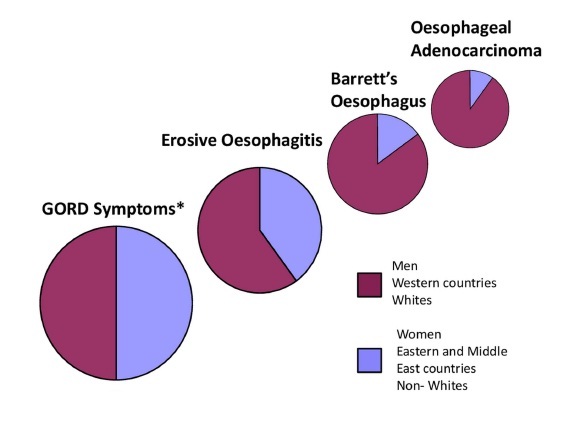
反流性食管炎(RE)是由胃、十二指肠内容物反流入食管引起的食管炎症性病变。内镜下表现为食管黏膜破损,即食管糜烂和(或)食管溃疡。反流性食管炎可发生于任何年龄的人群,成人发病率随年龄增长而升高。西方国家的发病率高,而亚洲地区发病率低。这种地域性差异可能与遗传和环境因素有关。但近二十年全球的发病率都有上升趋势。中老年人、肥胖、吸烟、饮酒及精神压力大是反流性食管炎的高发人群。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#食管#
57
#食管炎#
65
#反流#
95
好资料学习了!
93