JBJS:AAOS骨科教程,如何提高髋臼假体定位的准确性
2013-06-18 JBJS dxy
导致髋臼假体位置不佳的原因有很多,如显露不充分,患者体型较大,导向器不准确,以及术中患者体位发生变化等[1]。定位不良会增加脱位率,导致肢体长度差异,假体撞击,界面磨损,甚至需要进行翻修手术。髋臼的位置异常也会改变髋关节的生物力学、导致骨盆骨质溶解和髋臼假体移位[2-8]。虽然有髋臼安全区的概念
髋臼假体位置不佳的原因与影响
导致髋臼假体位置不佳的原因有很多,如显露不充分,患者体型较大,导向器不准确,以及术中患者体位发生变化等[1]。定位不良会增加脱位率,导致肢体长度差异,假体撞击,界面磨损,甚至需要进行翻修手术。髋臼的位置异常也会改变髋关节的生物力学、导致骨盆骨质溶解和髋臼假体移位[2-8]。虽然有髋臼安全区的概念,但此前一项基于美国医保体系全髋关节置换的研究显示,初次置换术后6个月内脱位率为3.9%,翻修手术为14.4%[9]。而最近的一项研究显示翻修手术脱位和不稳的比率高达22.5%[10]。
大直径股骨头与 摩擦界面材料的进步
从1998年至2007年,在初次全髋关节置换术中应用大直径股骨头和特殊的磨擦界面材料使得短期脱位率下降了将近一半(从4.21%降至2.14%)[11]。通过增加股骨头颈比,减少假体撞击,增加髋关节无撞击的活动范围,在假体没有发生撞击时增加脱出距离(jump distance),可有效降低脱位率[12,13]。
然而,大直径股骨头并不能取代假体精确的定位和良好的安装质量,假体定位偏差可能会改变软组织的张力和髋关节的生物力学,导致步态异常、大转子滑囊炎,并会增加行走时的不适感。全髋关节置换术中各种磨擦界面材料都不能耐受假体位置异常或者假体位置的变化。尤其无法耐受过度的外展和前倾,假体位置与内置物的生存率以及并发症直接相关[8,14]。
髋臼假体定位的重要性
Kurtz等[9]曾预测,初次和翻修的髋关节置换在未来20年将会明显增加。到2030年,预计每年的需求量,初次置换将达57万例,翻修将达9.7万例[9]。在最近的一项研究中,纳入了5万余例全髋关节置换的翻修病例,最常见的翻修原因为不稳和脱位(22.5%),翻修手术的平均费用超过5.4万美元[10]。改善髋臼假体的位置有利于提高临床疗效,减少医疗卫生支出[1,2,4,8,15-22]。
将髋臼假体安装在“安全区”
关于髋臼假体理想的位置仍然存在争议。在过去的三十多年中,Lewinnek“安全区”一直被当作髋臼假体安装的标准范围,以图降低不稳定的风险。Lewinnek等[17]的这项研究有助于骨科医生明确髋臼假体存在较高脱位风险的异常位置。然而,假体安装安全区的概念,作为这一研究的结果,仅仅基于9例脱位,以及6例因此而行全髋关节翻修术的病例。并且只有1例的原发病是骨关节炎,无论外科医生关节置换的经验如何,骨关节炎都是全髋关节置换术最常见的适应证。脱位的病例中有3例髋臼假体安装在安全区内。此外,291例没有脱位的患者中只有113例影像学质量符合要求,可以评价髋臼外展角和前倾角[17]。
这样,就留下了一个问题:为了使脱位的风险降至最低,将髋臼假体安装在安全区的常规方法(很多学者都赞同[17,23-28])是最好最准确的方法吗?比如,按照Lewinnek的标准,假体的位置尚可接受,而按照患者本来的解剖则可能判定为错位。有研究建立正常半骨盆的三维空间模型,通过容积数据分析,结果显示髋臼的解剖定位与Lewinnek所述安装髋臼假体的安全区并不匹配[29]。经测量,髋臼前倾角为19.9° ± 6°(7°-42°),女性(21.3° ± 7.1°)明显大于男性(18.5° ± 5.8°)。Maruyama等[29]推断,这种解剖差异为女性脱位率较高提供了一种可能的解释。
除了上文考虑的因素外,髋臼假体位置的差异还受不同术者以及同一术者不同手术时间的影响[30]。有研究报道,按照常规的方法进行关节置换,髋臼杯错位的发生率为62%-78%[31,32]。基于X线和CT影像应用术前模板,结合术中的测量容易出现偏差,并且也比较费时。此外,术前进行影像学检查时患者的体位也可能导致模板测算的偏差[27,33,34]。目前确定髋臼位置的方法包括术前影像(如CT扫描)、术中影像(如X线片和X线透视)以及术中的解剖定位[35,36]。不管怎么定义安全区,将髋臼假体安装在这一区域内并不能避免脱位(图1和2)[17,37]。目前主张在手术中参照解剖标志和患者特异性的形态,这对于提高髋臼假体定位的准确性具有重要意义。

图1 Lewinnek等1978年原始研究中用于确定髋臼假体位置“安全区”(方框内)的散点图。注意大多数并非所有脱位都位于方框以外。(重印自:Lewinnek GE, Lewis JL, Tarr R, Compere CL, Zimmerman JR. Dislocations after total hip-replacement arthroplasties. J Bone Joint Surg Am. 1978, Mar;60[2]:217-20.)

图2 在Lewinnek 提出髋臼定位“安全区”的概念之后30多年,60%的脱位发生在这一区域内。(经惠允重印自:Biedermann R, Tonin A, Krismer M, Rachbauer F, Eibl G, Stöckl B. Reducing the risk of dislocation after total hip arthroplasty: the effect of orientation of the acetabular component. J Bone Joint Surg Br. 2005 Jun;87-B[6]:762-9.)
应用“患者特异性的形态”建立“患者特异性的目标区域”安装髋臼假体
在进行全髋关节置换时,应用患者特异性的形态是指通过个体髋关节的形状和结构指导手术重建和假体安装。与安全区不同,患者特异性的形态不依赖于平均数。虽然有些患者的髋关节由于某些病变、严重的发育不良或髋臼骨折等会增加处理的难度,但有些结构仍可以作为参照,有助于获得良好的定位、力线和稳定性。Patel等[38]发现如果臼杯平行原始髋臼的边缘,与相关的骨性标志或软组织结构对齐,便可减少撞击和不稳。臼杯放置在原始的外展角和前倾角上,可使关节获得正常的活动度。目前在安装髋臼假体寻找解剖标志时,可以参照三个方面的信息:骨性标志、软组织标志以及两者相结合。关于“患者特异性的形态”主要有四种方法,各自在解剖标志上都有一些细微的差别:Archbold等[2]的方法应用髋臼横韧带,Sotereanos等[33]应用髋臼周围的骨性标志,McCollum和Gray[27]应用坐骨大切迹,Maruyama等[29]参照髋臼切迹角。所有这些方法都利用患者特异性的形态确定其特异性的目标区域,从而使髋关节置换术后撞击和内置物磨损降至最小。
髋臼横韧带
Archbold等[2]提出应用髋臼横韧带作为参照标志来判断患者本来的髋臼前倾角,使髋臼假体平行韧带,个体化地确定臼杯的位置。术者也可以通过髋臼假体与横韧带的相对位置来评价臼杯深度和高度。
应用这一韧带作为解剖标志指导臼杯的安装,首先需要充分显露髋臼,能够清楚地直视韧带。然后平行韧带用髋臼锉确定方向依次打磨髋臼,直至髋臼锉差不多与横韧带相吻合,恰位于韧带内。目的是通过韧带和残留的盂唇,确定髋臼杯的位置,使其与患者个体原始的前倾角和外展角相匹配。这种理想的臼杯位置可以很好地恢复髋关节的旋转中心,并可最大限度地将功能活动范围控制在臼杯的中部(图3)。

图3 应用横韧带确定臼杯的理想位置。A,360°固定窗显露髋臼,髋臼唇和髋臼横韧带都充分暴露;B,髋臼横韧带恰好包住髋臼锉的边缘(提示位于髋臼进口平面的功能位置上);C和D,参照髋臼横韧带和髋臼唇最终将髋臼假体安装在理想的位置上。(经惠允,改编翻印自:Archbold HAP, Mockford B, Molloy D, McConway J, Ogonda L, Beverland D. The transverse acetabular ligament: an aid to orientation of the acetabular component during primary total hip replacement: a preliminary study of 1000 cases investigating postoperative stability. J Bone Joint Surg Br. 2006 Jul;88-B[7]:883-6.)
髋臼锉或髋臼假体相对于横韧带的位置,可为术者提供实时的信息,以判断髋臼杯的深度、高度和前倾角(图4)。如果韧带与臼杯下缘之间存在间隙,提示臼杯的位置过高。如果臼杯过深,臼杯下缘与韧带内缘之间会出现一定的间距,此时可以用外移衬垫(lateralized liner)进行矫正。而残留的髋臼上唇可以作为参照,确定髋臼的外展角。

图4 髋臼锉相对髋臼横韧带的相对位置可实时地反映髋臼假体的位置。如图所示:a,髋臼假体的位置太高;b,太深;c,正确的高度、深度和前倾;d,高度深度均适当,但过度前倾;e,高度深度均合适,但存在后倾。(经惠允,改编翻印自:Archbold HAP, Mockford B, Molloy D, McConway J, Ogonda L, Beverland D. The transverse acetabular ligament: an aid to orientation of the acetabular component during primary total hip replacement: a preliminary study of 1000 cases investigating postoperative stability. J Bone Joint Surg Br. 2006 Jul;88-B[7]:883-6.)
该手术方法不需要任何外在的导向器,臼杯的安装不受手术床上患者体位的影响。Archbold等[2]在一组1000例初次全髋关节置换的病例中应用这一方法,采用直径相对较小的股骨头,没有使用改变髋臼方向的衬垫,据报道总的脱位率仅0.6%[2]。
骨盆解剖标志
Sotereanos等[33]介绍了骨盆上的三个骨性解剖标志,可建立髋臼假体的参照平面,确定前倾和外展角度。通过下方两个解剖标志的连线确定髋臼前倾角,臼杯与髋臼上外侧最高点的距离(overhang)可评价臼杯的外展角。作者设计了一种新的方法,可以复制出模板上测得的外展角,并可在术中与患者本来的前倾角相匹配。
术前模板测量包括臼杯的大小、恢复髋关节旋转中心的安装位置,并用角度导向器测量外展40°时臼杯超出髋臼外侧缘的距离。应用所测得的超出距离可在术中确定臼杯的准确位置,臼杯的位置应反复调整直至术中的超出距离与术前数值一致。外缘突出的骨赘会影响判断,而难以确定真正的髋臼上外侧缘,从而误导术者参照术前模板测量进行定位使髋臼的位置太过水平。为了避免外侧骨赘导致的臼杯定位错误,可以评估臼杯边缘相对于下方髋臼切迹的位置来判断。相对于下方的髋臼切迹,如果假体裸露(臼杯置入太过垂直)或骨质裸露(臼杯放置太过水平),提示臼杯的外展角存在异常(图5)。


图5 A,相对于下方的髋臼切迹,有骨质裸露提示臼杯放置得太水平;B,相对于下方的髋臼切迹,假体裸露提示臼杯放置得太垂直。(经惠允重印自:Sotereanos NG, Miller MC, Smith B, Hube R, Sewecke JJ, Wohlrab D. Using intraoperative pelvic landmarks for acetabular component placement in total hip arthroplasty. J Arthroplasty. 2006 Sep;21[6]:832-40.)
对髋臼进行360°的观察以后,在骨盆的远端可以确定两个点(图6),通过两点的连线可以确定患者原始的前倾角[33]。图中A点所示为髋臼后缘与坐骨结节之间的凹槽。直视下,用骨膜剥离器(Cobb elevator)从髋臼后下缘向坐骨方向滑移,便可找到这一凹槽。B点是骨盆上的第二个参照点,为髂耻隆起下缘与耻骨上支外侧部分的交点,通常距离髋臼前下缘约5mm。
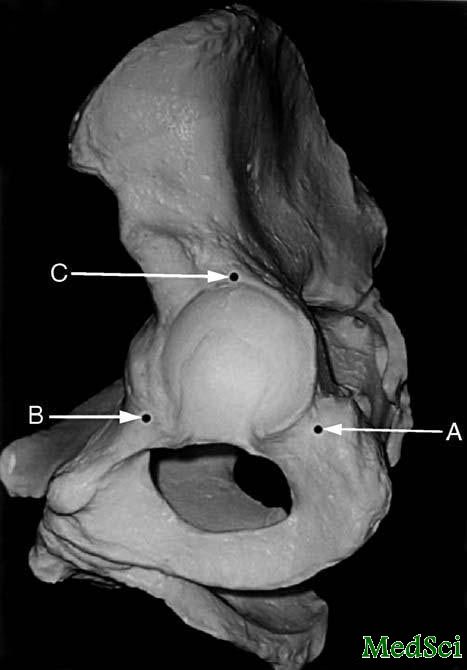
图6通过AB两点的连线可确定患者原始的髋臼前倾角。A点为髋臼后缘与坐骨结节之间的凹槽。B点为髂耻隆起下缘与耻骨上支外侧部分的交点,通常距离髋臼前下缘约5mm。C点是指髋臼边缘的最高点。(经惠允重印自:Sotereanos NG, Miller MC, Smith B, Hube R, Sewecke JJ, Wohlrab D. Using intraoperative pelvic landmarks for acetabular component placement in total hip arthroplasty. J Arthroplasty. 2006 Sep;21[6]:832-40.)
接下来,将髋臼磨锉到合适的高度和深度,髋臼假体的边缘必须通过这两个参照点在髋臼内面相对应的位置。否则旋转中心就会太高。髋臼假体的边缘必须通过下方两个解剖标志点的连线,将下方的髋臼切迹完全填充[33]。
站立位侧位片
McCollum和Gray[27]提出了一种定位髋臼假体的手术方法,可最大限度地获得无撞击的关节功能活动范围,该方法将臼杯前倾30°,以补偿站立位与仰卧位骨盆倾斜度的差异。术前常规拍摄以大转子为中心的站立位侧位片(图7)。在髂前上棘与坐骨大切迹之间连线,测量该线与水平线之间的夹角(图8)[27]。这一测量结果有助于术中判断髋臼的方向,使髋臼获得30°的前倾以及30°-50°的外展。

图7 站立位侧位片显示骨盆倾斜度以及腰椎前凸对站立位髋臼的方向可产生明显的影响。在髂前上棘与坐骨大切迹之间连线,术前测量该线与水平线之间的夹角。结合这一信息以及术中的解剖标志,可以计算站立位和侧卧位髋臼方向的差异,有助于术者判断髋臼假体的位置(经Dr. James D’Antonio惠允)。图7-A 骨盆向后倾斜;图7-B,患者由于腰椎前凸,骨盆向前倾斜。

图8 髂前上棘与前后上棘之间连线(上图),然后再在坐骨大切迹与髂前上棘之间连线(下图),术中可以通过两者之间的夹角判断髋臼的方向。(经惠允重印自:McCollum DE, Gray WJ. Dislocation after total hip arthroplasty. Causes and prevention. Clin Orthop Relat Res. 1990 Dec;(261):159-70.)
患者侧卧位时,术者可用手指触摸坐骨大切迹,另一手指置于髂前上棘,在手术巾表面上可以划出两点之间的连线(图9)[27]。髋臼假体安装的目标位置是站立位前倾30°,为了获得这一位置,先计算术前站立位侧位片模板上第一条线的角度与30°之间的差值,再在手术巾上第一条线的位置加上这一差值,划出第二条线。在与第二条线平行的方向上置入臼杯。如应用McKee髋臼定位器,长柄的方向垂直于手术巾上的第二条线,短柄与之平行[27]。

图9 A-E髋臼定位的示意图。A,术者一根手指触摸到坐骨大切迹,另一手指在髂前上棘,确定第一条线。如果术前站立位侧位片上该线与水平面成角为20°,则以第一条为基准,增大10°(30°-20°)在手术巾上划出第二条线;B,打磨髋臼,髋臼锉的手柄垂直于第二条线,这样在站立位时髋臼杯相对水平面便可有30°的屈曲;C,应用Mckee髋臼定位器,短柄平行于手术巾上的直线,长柄与之垂直;D和E,假体置入以后测试稳定性,髋关节完全伸直外旋和完全屈曲内旋。(经惠允引自:McCollum DE, Gray WJ. Dislocation after total hip arthroplasty. Causes and prevention. Clin Orthop Relat Res. 1990 Dec;(261):159-70.)(为了便于理解,根据参考文献的图片描述进行了编译)
髋臼切迹角
Maruyama等[29]提出了髋臼切迹角的概念,可确定一个基准平面,评价患者髋臼原始的前倾角。髋臼切迹角是指从坐骨大切迹到髋臼后壁(posterior acetabular ridge)的延长线与通过髋臼前后壁的直线之间的夹角(图10)。髋臼切迹角(89.0°±3.5°)的解剖变异很小,在所有患者中几乎都成直角。患者在手术台上取侧卧位,术者站在患者的腹侧,便于确定髋臼切迹角。触摸到坐骨大切迹后,将食指横过髋臼后壁。然后平行该线放置定位杆,找出穿过髋臼中心的平行线,在该线与髋臼上缘的交点上用电刀烧灼标记。半球形髋臼锉的杯口平面垂直于解剖前倾角的标志线放置,接下来术者可将髋臼锉向后调整,瞄准上方的坐骨大切迹依次打磨。这样通常可获得比解剖前倾角大10°-15°的前倾。D’Antonio[39]报道,连续631例初次全髋关节置换均应用这一技术,参照髋臼切迹角和坐骨大切迹来安装髋臼假体,且没有应用其他外在的定位装置,最终脱位率仅0.34%。

图10 骨盆从头侧向尾侧的视图。应用器械测量髋臼切迹角,通过髋臼后壁钩在坐骨大切迹处。线1和线2均平行于定位杆,线1通过髋臼后壁和坐骨大切迹的顶点(可用于定位)。线1平移至髋臼中心即为线2。线3通过髋臼的前后壁。线4是相对于解剖前倾增加的前倾角,该线指向坐骨大切迹的顶点,因此,平行于线2放置臼杯便是解剖前倾,如果参照线4安装髋臼,前倾角将比原始的解剖前倾角大10°-15°。(经惠允引自:Maruyama M, Feinberg JR, Capello WN, D’Antonio JA. The Frank Stinchfield Award: Morphologic features of the acetabulum and femur. Anteversion angle and implant positioning. Clin Orthop Relat Res. 2001 Dec;(393):52-65.)
参照患者特异性的形态安装髋臼假体的优势
在术中,可以通过患者特异性的形态特征确定不同个体的目标区域,参照该目标区域安装髋臼假体可获得精准的定位,使撞击和脱位的风险降至最低,最大限度地减少界面磨损。
为了尽可能降低撞击和脱位的风险,从现在的角度看来,应用常规的技术将髋臼假体安装在传统的安全区并不是最好的方法。有证据显示,安装髋臼假体时通过解剖标志确定个体化的患者特异性的目标区域,可获得很低的脱位率。应用患者特异性的形态特征,可提高术者的手术技能,将髋臼假体精准地安装在不同患者各自的目标区域内。
按照多数骨科医师的标准,通过Lewinnek安全区可将髋臼假体安装在尚可接受的位置上。然而,Lewinnek也认识到,虽然假体安装在安全区脱位率相对较低,但安全区仍然是一个相对宽泛的范围,在此范围内的脱位也有报道。我们主张通过患者特异性的形态特征,确定个体化的目标区域,可以更加精准地确定髋臼假体理想的位置。

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#骨科教程#
58
#AAOS#
57
#AAO#
65
#准确性#
70
#假体#
60
#JBJS#
52