Oncotarget:新研究找到让致命脑瘤发生萎缩的重要分子
2015-11-05 佚名 生物谷
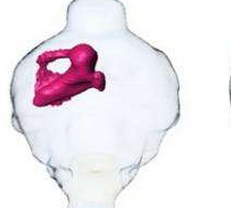
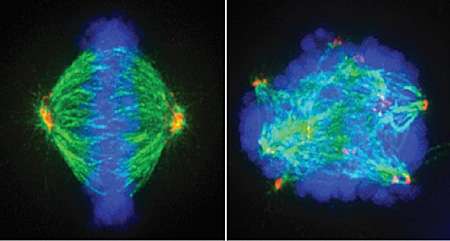
(图片来自UC San Diego Health) 患胶质母细胞瘤的病人一般在诊断后存活时间不超过15个月,目前仍然没有治疗这一绝症的有效方法。最近,来自美国加州大学圣地亚哥分校的研究人员开发了一种能够用于筛选胶质母细胞瘤治疗药物的新方法,他们利用这一方法发现了一种能够使肿瘤平均尺寸减小一半的重要分子。相关研究结果发表在国际学术期刊Oncotarget上。
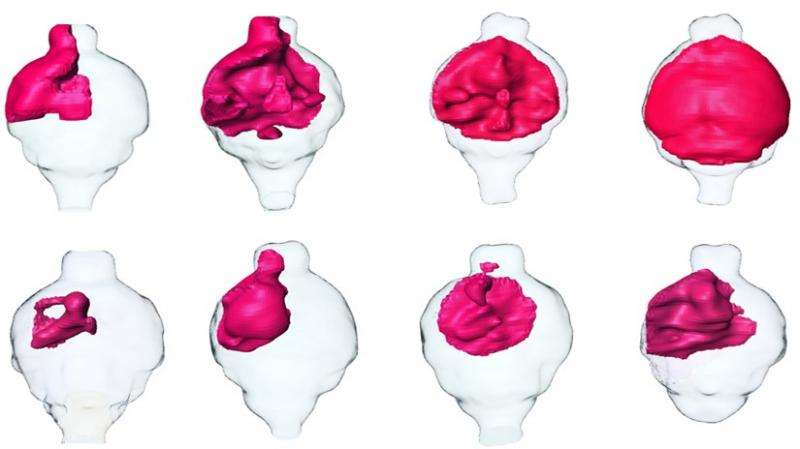
(图片来自UC San Diego Health)
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#萎缩#
60
#重要分子#
60
#target#
62
#脑瘤#
60