急性缺血性脑卒中溶栓后脑出血
2014-09-12 宁波大学医学院附属医院神经外科 李江,励勇,陈芙庭,徐将荣 中华神经医学杂志
尽管治疗急性缺血性脑卒中药物和方法越来越多,但目前只有溶栓治疗、抗血小板治疗和卒中单元在急性缺血性脑卒中获得了循证医学的支持,其中溶栓是唯一能迅速使闭塞血管再通的治疗方法。 急性缺血性卒中溶栓可分为化学溶栓和机械溶栓,前者利用化学药物溶解血栓畅通闭塞血管,而后者指采用机械性方法使闭塞血管再通。根据给药途径不同,化学溶栓又可分为静脉溶栓和动脉溶栓,动静脉联合溶栓等。 我国20世纪60年代开始
尽管治疗急性缺血性脑卒中药物和方法越来越多,但目前只有溶栓治疗、抗血小板治疗和卒中单元在急性缺血性脑卒中获得了循证医学的支持,其中溶栓是唯一能迅速使闭塞血管再通的治疗方法。
急性缺血性卒中溶栓可分为化学溶栓和机械溶栓,前者利用化学药物溶解血栓畅通闭塞血管,而后者指采用机械性方法使闭塞血管再通。根据给药途径不同,化学溶栓又可分为静脉溶栓和动脉溶栓,动静脉联合溶栓等。
我国20世纪60年代开始应用溶栓治疗急性脑梗死,但由于适应证及剂量掌握不够严格,导致出血的发生率过高而停止使用。从20世纪80年代开始,由于心肌梗死应用溶栓治疗取得显著成绩,又重新认识溶栓治疗急性脑梗死的积极作用。随着认识的更新,检查及治疗手段的进步,接受溶栓的缺血性脑卒中的患者日益增多,脑出血是溶栓治疗最严重的并发症,此类患者预后相对差,处理复杂,死亡和残疾率高,对神经科医师构成严峻挑战。
一、溶栓后脑出血的分类与诊断
1986年,Ott等提出了“出血性转化”(hemorrhagic transformation,HT)的观点:HT指首次CT仅有梗死灶,而复查CT时脑梗死区内有新鲜出血。HT可以发生于溶栓或抗凝等药物治疗之后,也可以是脑梗死自然转归过程的表现之一。出血性转化的发病机制目前仍不明确,较为公认的病理生理学机制主要有:(1)血管壁缺血性损伤:血管闭塞后血管壁上内皮细胞缺血缺氧、变性坏死,血管通透性异常增高,继而出现红细胞渗出、毛细血管破裂等;(2)闭塞血管再通:各种原因导致的闭塞血管再通均可导致缺血再灌注损伤,引起继发性出血;(3)侧支循环建立:大面积梗死后,脑组织缺血坏死,缺血半暗带区水肿明显,压迫周围脑组织及血管,水肿减轻后继发性侧支循环开放。由于侧支循环多为新生毛细血管,血管壁发育不全,故导致出血性转化。
溶栓开始的时间、高血压、糖尿病及CT发现低密度改变的患者,均是溶栓治疗后出血的危险因素。以溶栓开始的时间为例,Chalela等报道,发病6 h内溶栓治疗,出血率25%,而发病6~8 h治疗。出血率增至53%。
在没有接受抗栓或溶栓治疗的脑梗死患者,其自然出血的转化率也可达15%~43%,但发生致命性的HT是不常见的。溶栓治疗后患者出血性疾病的风险增加1.5~3倍。
HT有许多不同的分类和描述,目前较多学者将其分为症状性脑出血(symptomatic intracerebral hemorrhage,sICH)和无症状脑出血(asymptomatic intracerebral hemorrhage,asICH)。症状性脑出血定义:溶栓后36 h内美国国立卫生研究院卒中量表(NIHSS)评分下降≥4分,并且影像学上证实颅内出血与患者临床症状恶化有时间的相关性。溶栓后36 h出现的颅内出血被认为与溶栓剂无关。无症状性脑出血定义为出血后不伴神经系统症状的恶化。
目前对于sICH的判断也有一些争议,因为临床症状的变化也与其他许多因素有关:新发梗塞、脑水肿、脑灌注不足、电解质紊乱等也可引起症状恶化,有时辨别较为困难,需结合患者各类临床资料综合判断。
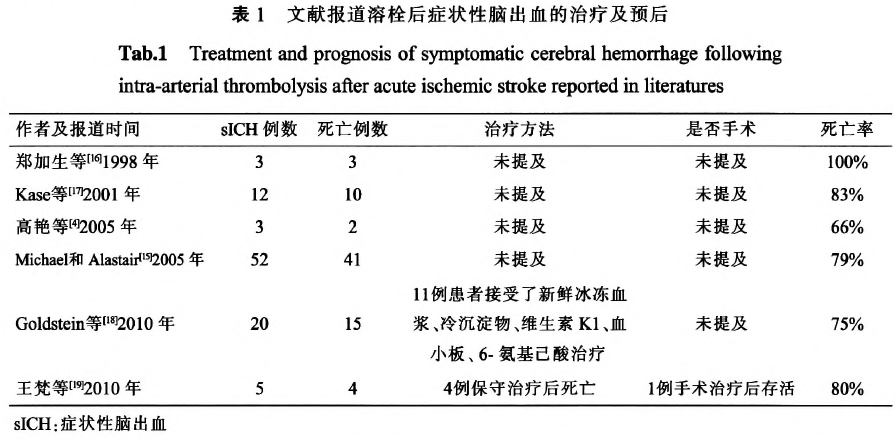
二、溶栓后脑出血的治疗及预后
溶栓后发生出血性转化的患者预后相对差,死亡和残疾的比例可达86%,而未发生出血性转化的患者死亡和残疾的比例为39%,溶栓后asICH治疗没有特殊建议,预后相对较好。溶栓后sICH预后差,整体预后不良,Michael和Alastai报道溶栓后52例sICH患者,仅1例恢复生活自理,死亡和重度残疾的比例达98.1%,其他文献中死亡率达67~100%,治疗没有形成一致的意见和方案,具体内容见表1。
三、溶栓后症状性脑出血患者的治疗
溶栓后凝血机制的异常及调整:溶栓患者由于溶栓剂的应用,术后一段时间内凝血机制大多为异常,而此时出现严重的HT,治疗非常棘手。国外溶栓较多使用重组组织型纤溶酶原激活剂(rt-PA),而国内尿激酶使用较多。此类溶栓剂导致出血后缺乏特异的对抗药物逆转凝血的异常。可考虑新鲜血浆、冷沉淀物等输注补充凝血因子嗍。溶栓药物停用几小时后,纤溶酶活性恢复原水平。具体恢复时间受药物用量、患者代谢等影响。一例患者动脉超选择溶栓术后约5 h,出现严重症状,CT检查考虑溶栓后脑出血,具体内容见图1A、1B、1C、1D,但其凝血机制异常尚未恢复,予新鲜血浆输注,溶栓后约7 h凝血检查基本恢复,为后继的手术处理创造了必要条件。
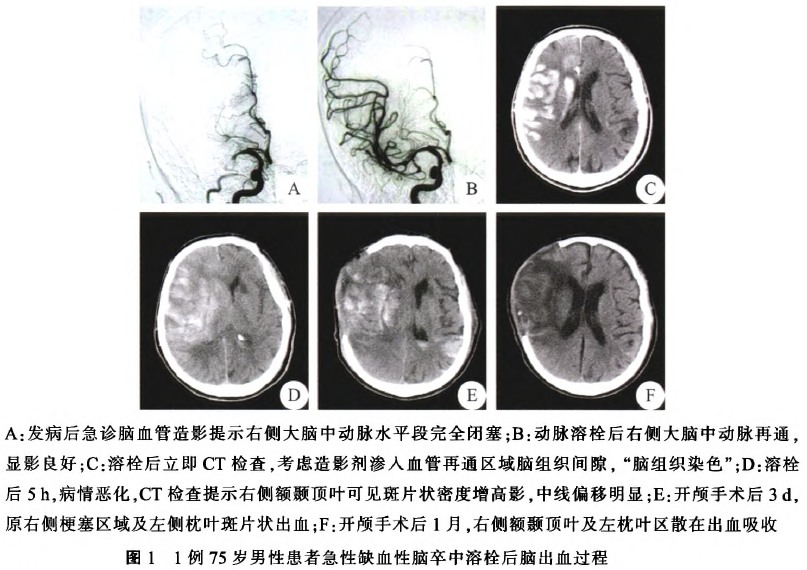
动脉溶栓后“脑染色”与脑出血的鉴别:溶栓后由于闭塞的脑血管部分或全部再通,引起缺血一再灌注损伤,进一步损伤血管内皮,使血管通透性增加,局部血脑屏障受损,而造影剂渗入脑组织间隙,使血管再通区受损伤的灰质或神经核团的脑组织染色,此种影象学表现称为“脑染色”。脑染色的程度(CT值高低)与造影剂应用多少有关,而其消散快慢与肾脏排泄快慢及脑组织恢复程度有关。一般认为脑染色有如下特点:患者病情不加重,无明显水肿及占位效应,染色区4~6h后密度逐渐变淡,24 h左右逐渐呈脑组织密度。溶栓后脑出血多发生于溶栓后24~36 h内,溶栓后脑出血与脑染色的出现时间有重叠,CT检查均为高密度,有时难以区分。系列CT等检查观察病灶区变化,有助于脑出血与脑染色的鉴别。高艳和李坤成等报道溶栓后即刻头颅CT检查约30%出现高密度区,脑出血与“脑染色”各占半数左右。一例典型患者动脉溶栓后即刻CT复查右侧额颞顶叶皮层区见脑回样高密度影,左侧基底节区可见片状低密度影,中线居中,无明显水肿,临床症状尚稳定,考虑“脑染色”。而其术后5 h,临床症状恶化,颅内病灶区占位效应明显,后期系列CT检查证实先存在溶栓后“脑染色”,后期脑出血,具体内容见图1D~1F。
溶栓后sICH患者的手术问题:溶栓治疗虽然经过了十几年的发展,仍是一个相当年轻的领域。近年来即使在美国和欧洲,对于缺血性脑卒中患者仅1%~8%的患者接受了溶栓治疗,我国2009年统计了62家医院,4783例缺血性脑卒中患者,接受溶栓治疗的为1.9%。对于溶栓后sICH患者,采取药物治疗还是手术治疗,目前国内外均尚未形成统一意见,对于达到通常脑出血手术指标的患者,由于此类患者整体预后不佳,在积极调整患者凝血异常后,结合患者平素体质情况、患方意见后综合决定,具体手术指针及手术方式目前还处于探索阶段。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#缺血性#
49
#缺血性脑#
42
期系列CT检查证实先存在溶栓后“脑染色”,后期脑出血
152
#急性缺血性脑卒中#
36