【衡道丨病例】一例梅毒合并沙眼衣原体的感染性直肠炎的诊断及思考
2025-04-24 衡道病理 衡道病理 发表于陕西省
本期,北京大学深圳医院陶丽丽老师将通过一例梅毒合并沙眼衣原体的感染性直肠炎的病理诊断历程,为大家分享病理诊断工作中的心得体会。
患者病史
男,28岁,肠镜检查活检
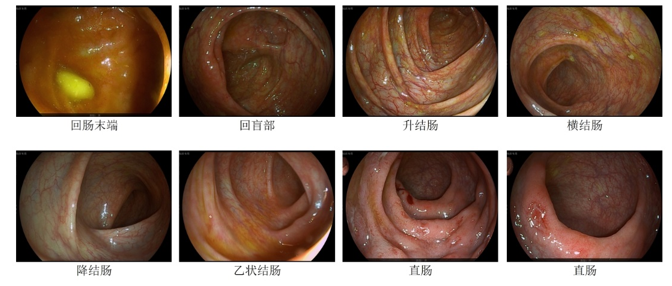
回盲部回盲瓣:
形态正常,回盲瓣呈唇状。
大肠粘膜:
所见回盲部、升结肠、结肠肝曲、横结肠、结肠脾曲、降结肠粘膜光滑,皱襞形态规则,未见糜烂、溃疡、肿物。
病变部位:
乙状结肠、直肠、肛门病变形态:乙状结肠、直肠粘膜散在充血水肿,粘膜血管纹理模糊,可见弥漫淋巴滤泡增生,直肠距肛门8cm范围内可见多发隆起糜烂灶,质硬,予多点活检,肛门可及内痔。
内镜诊断
直肠多发糜烂性质待定:感染?
活检组织如下:
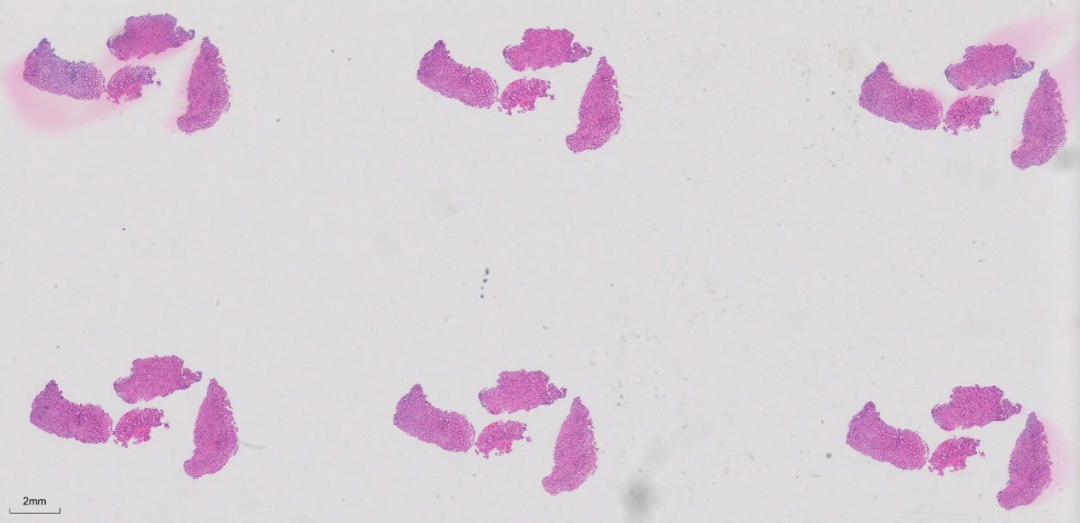
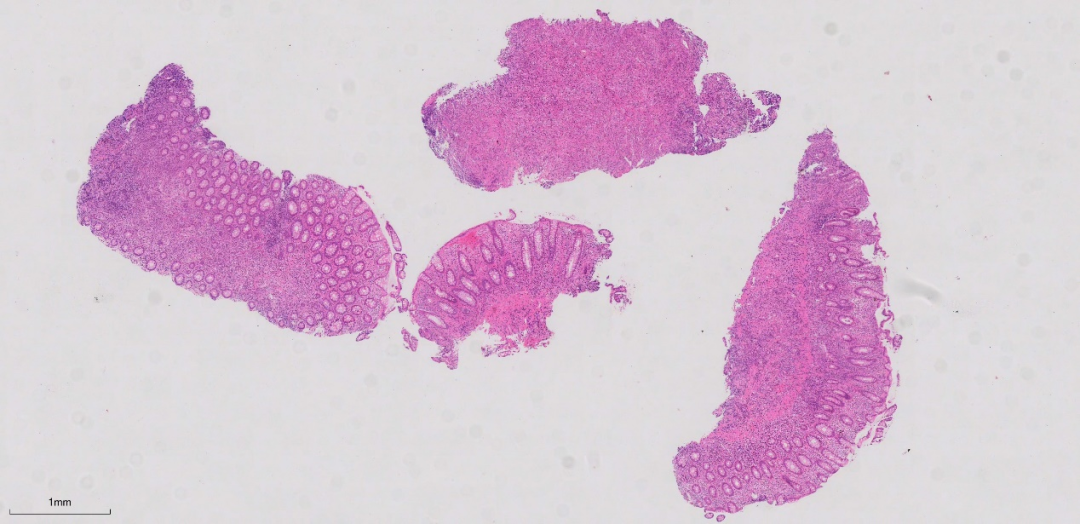
低倍镜下可见送检4块组织。
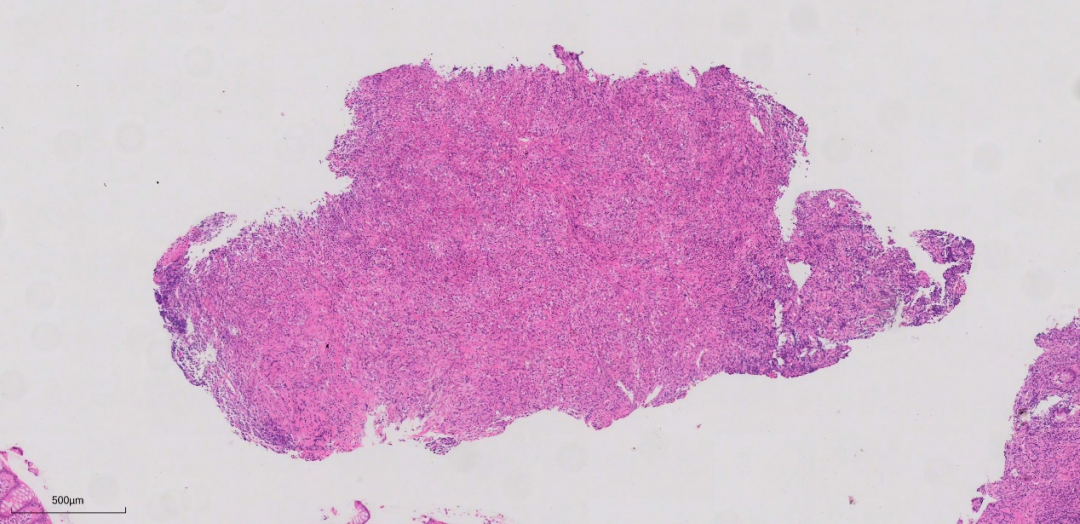
上图主要为炎性肉芽组织。
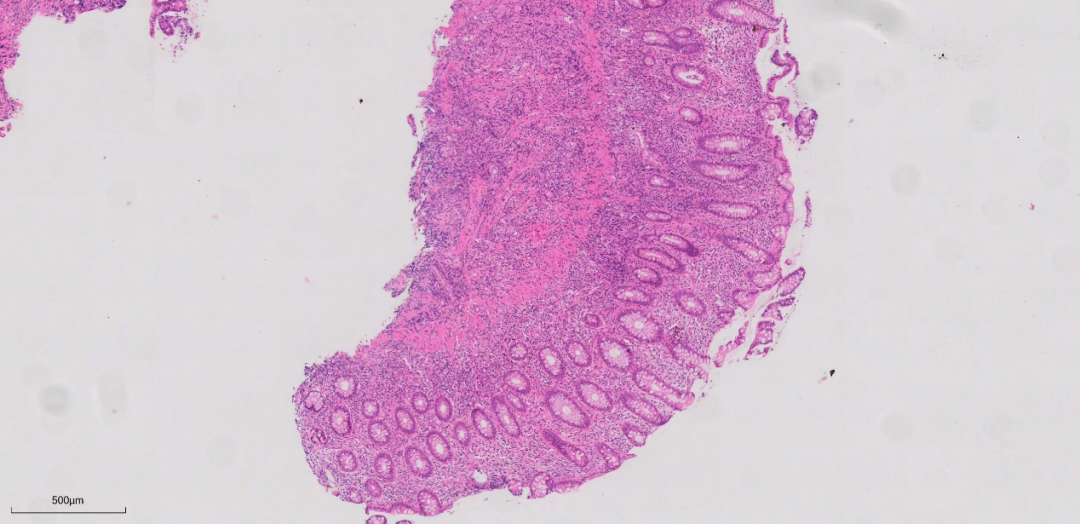
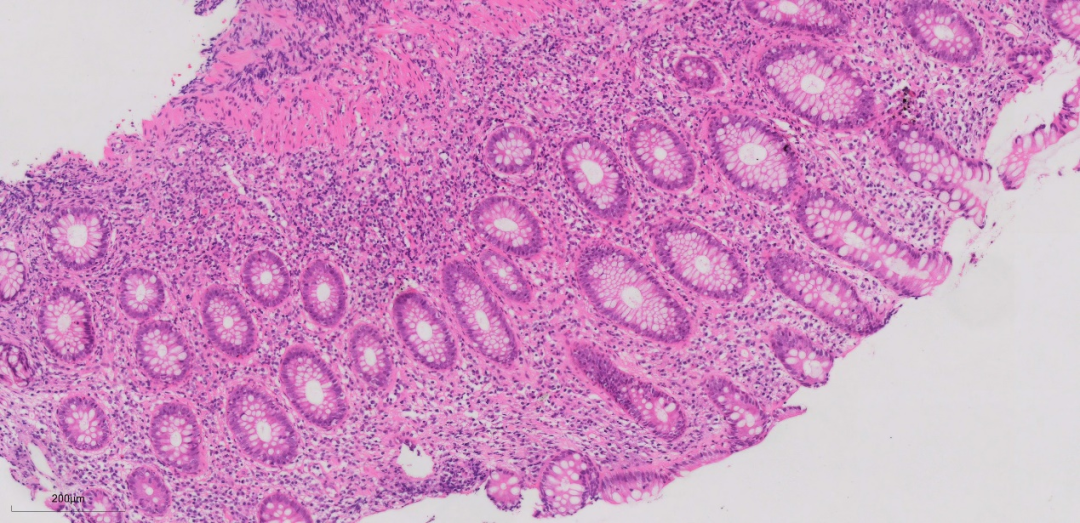
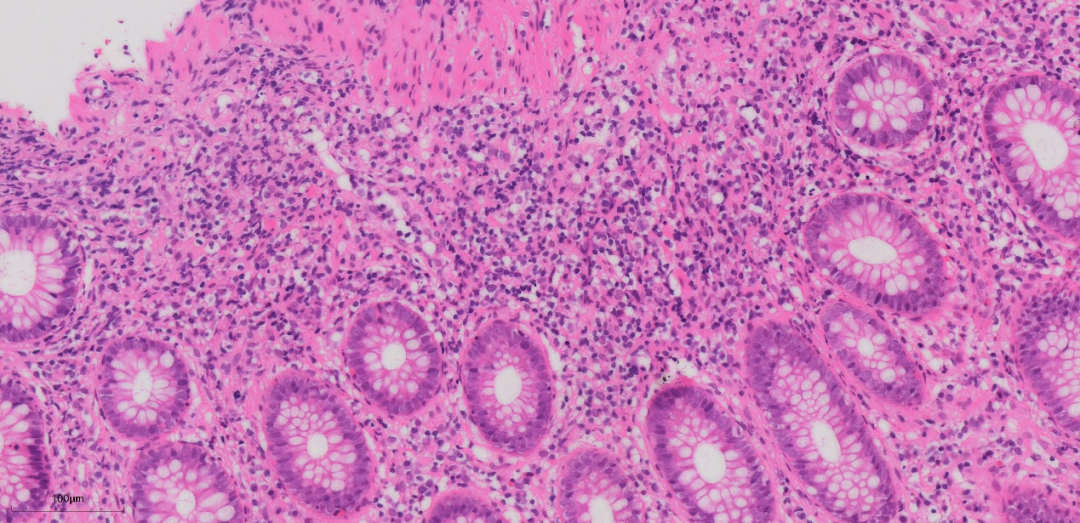
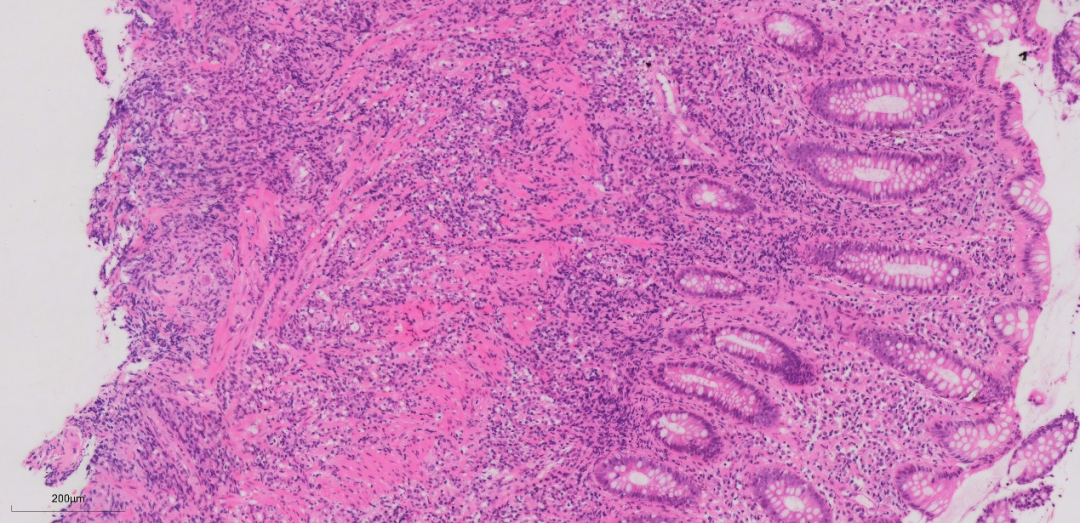
上图这些组织形态大致类似,弥漫的淋巴、浆细胞浸润,基底部及粘膜肌层均可见到较弥漫的淋巴、浆细胞浸润。局部隐窝数量减少,但隐窝结构改变不明显,未见明显隐窝扭曲,分支,减少或形态不规则。
病理诊断思路
年轻男性,直肠病变为主,至少要鉴别于炎症性肠病,感染性病变,与炎症性肠病矛盾的是,尽管淋巴、浆细胞比较多,隐窝结构大致正常,无明显隐窝扭曲,分支等改变,此外淋巴、浆细胞显著增多,也需要排除一下淋巴组织增生性病变可能。
诊断报告
“直肠”活检组织中隐窝结构大致正常,间质中见大量弥漫的组织细胞和小-中等大小圆形细胞穿插于增生的胶原纤维束中。至少需鉴别于①特殊感染;②淋巴细胞增生/肿瘤性病变待排除。建议行免疫组化及必要时分子检测进一步协诊。
这位患者的依从性很好,做了以下工作:
(1)免疫组化结果(均设立阳性及阴性对照):排除了淋巴瘤
CK(pan)(肠上皮+)、CD3(T细胞+)、CD5(T细胞+)、CD56(间质散在+)、CD20(B细胞+)、CD68(组织细胞+)、Ki-67(间质约30%+%+)、TIA-1(散在淋巴细胞+)、GranzymeB(散在淋巴细胞+)、EBER-ISH(0-1个/HPF,全片见3个阳性细胞)
(2)特殊染色结果(已设阳性对照):
特染-PAS(间质细胞-)、特染-抗酸染色(-)、特染-六胺银(-)
(3)DNA-病原微生物宏基因组检测:
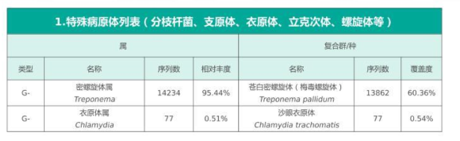
讨论
1、梅毒:
是由梅毒螺旋体引起的全身性疾病。该病有一期、二期、三期和潜伏期等多个阶段。在一期梅毒,感染部位会出现个或多个溃疡病灶(硬下疳)。通常是坚硬、圆形和无痛的,持续3~6周,无论是否接受治疗,随后都会消失 。在部分患者中皮损疼痛且多发,临床上可能被误诊为HSV 感染 。由于梅螺旋体的血源性传播,四分之一未经治疗的患者发展为二期梅毒 ,这些患者出现如发热、斑丘疹、不适和淋巴结肿大等全症状。肛门直肠区可见黏膜损伤和慢性溃疡,潮湿部位还可现疣状灰色、隆起、扁平且广泛的丘疹病变。 三分之一可发生接触性传播。5%未经治疗的患者在初次感染梅毒10-30年后发展为三期梅毒,导致内脏、大脑和神经系统受损,并可导致死亡。
内镜检查:
肛门直肠梅毒患者可能表现为溃疡性直肠炎伴黏膜易碎性、肛管溃疡或类似恶性肿瘤的溃疡性肿块。
在组织学检查中,可以看到多种不同的梅毒炎症反模式:
(1)富浆细胞模式中,浆细胞为主的慢性炎症细胞浸润主要出现在鳞状上皮和固有层的交界处 此外,神经周围也可见浆细胞。
(2)淋巴组织细胞模式,其特征是除了淋巴细胞和浆细胞外,还有在大量组织细胞,伴或不伴有模糊成型的肉芽肿。
(3)淋巴瘤样模式,可显示活化的淋巴细胞,背景可见淋巴细胞组织细胞、浆细胞、中性粒细胞和嗜酸性粒细胞组成的多种炎症细胞浸润。
(4)另外还有一种富含嗜酸性粒细胞的炎症式,每10个高倍视野中的嗜酸性粒细胞从8个到>200个不等。
其他:血管内皮细胞肿胀,血管周围明显浆细胞浸润,有时可见小血管阻塞,有些病例可见形成不良的肉芽肿。
辅助检查手段:
(1)银染:可以协助识别不易辨认的螺旋体。
(2)梅毒螺旋体的免疫组织化学染色可显示螺旋形的病原体,可明确诊断 。但可能与人类肠道螺旋体病的短螺旋体属产生交叉反应,可能导致诊断陷阱。
(3)对于梅毒的明确诊断,患者可以先通过性病研究实验室试验(VDRL)和非梅毒螺旋体抗原血清的快速血浆恢复试验(RPR)进行筛查,再进一步做具特异性的梅毒螺旋体抗原血试验,包括荧光梅毒螺旋体抗体吸收试验和免疫测定。
2、衣原体感染
性病淋巴肉芽肿(lymphogranuloma venereum,LGV)是由沙眼衣原体L1、12和13型引起的全身性疾病。
早期阶段LGV的特点是感染接种部位出现脓肿或溃疡,在LGV第二阶段,患者出现全身症状,如发热、关节痛和身体不适。他们可能发展为腹股沟综合征,其特征为腹股沟淋巴结病伴便秘和溃疡,或肛门直肠综合征,其特征为直肠炎或直肠炎伴肛门直肠疼痛、便失禁和出血。未经治疗的患者逐渐形成肛瘘、狭窄和肛周脓肿,其特征类似克罗恩病。
组织学特征:
包括淋巴细胞、组织细胞、浆细胞浸润,淋巴细胞聚集,轻度至中度急性炎伴隐窝炎、隐窝脓肿形成和纤维化。
鉴别诊断:
包括梅毒性直肠炎和炎症性肠病。在一定临床背景下,应想到LGV的可能。另外,需要注意的是,梅毒和LGV感染可以共存,特别是在HIV阳性的男-男性行为者中。沙眼衣原体感染可以通过培养、核酸扩增试验(NAAT)和基于PCR 的基因分类来确诊。
那么何时怀疑性病相关性直肠炎?
1.HIV阳性的男性同性恋人群:
-
这类人群是感染性直肠炎的高危群体,尤其是性传播感染(如淋病、衣原体、梅毒、单纯疱疹病毒等)或机会性感染(如巨细胞病毒、结核分枝杆菌等)。
2.非典型的内镜表现:
-
内镜下表现可能与IBD不同,可能表现为局灶性溃疡、黏膜充血或糜烂,但缺乏典型的IBD特征(如连续性病变、鹅卵石样改变)。
3.对IBD治疗无反应:
-
如果患者对IBD的标准治疗(如5-氨基水杨酸、免疫抑制剂)无反应,应高度怀疑感染性病因。
4.独特的组织学模式:
-
显著的淋巴细胞和组织细胞浸润,伴大量浆细胞和淋巴滤泡。
-
仅有轻度至中度的急性炎症。
-
基底浆细胞增多和隐窝扭曲轻微,仅偶见肉芽肿和潘氏细胞化生。
-
直肠可能呈现“缺血/毒性”模式。
诊断陷阱
1、缺乏HIV阳性或男性同性恋人群病史不能排除诊断:
即使患者没有HIV阳性或男性同性恋人群病史,也不能完全排除感染性直肠炎的可能性,有时候患者并一定提供真实病史。
2、阴性免疫组化或银染色不能排除感染:
即使特殊染色(如免疫组化或银染色)结果为阴性,也不能完全排除感染性病因。
3、警惕多种病原体可能引起:
感染性直肠炎可能由多种病原体引起,包括细菌、病毒、真菌或寄生虫。
总结
对于直肠活检怀疑炎症性肠病的病人,如果出现直肠炎症状且内镜和组织学表现不典型,或对IBD治疗无反应,应高度怀疑感染性直肠炎。即使没有HIV阳性或MSM病史,也不能完全排除感染性病因。需通过详细的病原学检测(如PCR、培养、血清学检测等)明确诊断并指导治疗。
特别感谢圣路易斯华盛顿大学医学院病理学与免疫学系的刘秀丽老师,她所授课的诊断思路为本病例的诊断和鉴别诊断提供了重要参考。另北京大学深圳医院卢梦莹医师在切片扫描和病史搜集提供了帮助,在此表示感谢。
参考文献:
1、Lizhi Zhang, Vishal S. Chandan and Tsung-Teh Wu. Surgical Pathology of Non-neoplastic Gastrointestinal Diseases Copyright © Springer Nature Switzerland AG,2019
2、李增山主编,《临床病理诊断与鉴别诊断-消化道疾病》,人民卫生出版社
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#沙眼衣原体# #梅毒# #感染性直肠炎#
10