“打而不死的癌症”——带状疱疹后神经痛
2024-09-29 神经科学论坛 神经科学论坛 发表于上海
介绍带状疱疹及带状疱疹后神经痛,包括症状、治疗方法及争议,强调早期干预预防的重要性,还提及相关风险因素。
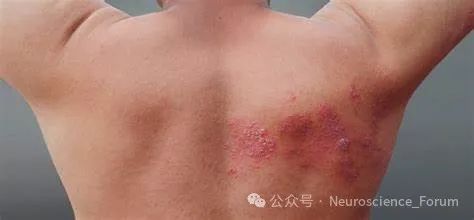
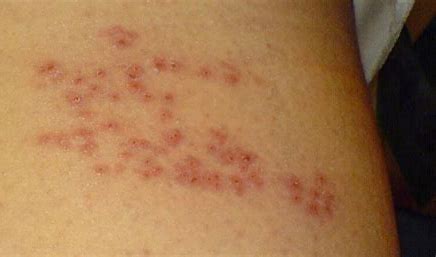
论坛导读:带状疱疹(herpes zoster,HZ)在民间又被称为“缠腰龙”、“蛇缠腰”、“生蛇”等,是由长期潜伏在脊髓后根神经节或颅神经节内的水痘-带状疱疹病毒经再激活引起的感染性皮肤病,是皮肤科和疼痛科的常见病,亚太地区普通人群发病率为(3~10)/1000人年。带状疱疹相关性疼痛包括急性期疼痛和带状疱疹后神经痛,是患者就诊的最主要原因。带状疱疹急性期疼痛是指带状疱疹发病后至皮损愈合期间的疼痛,而带状疱疹后神经痛通常是指皮损愈合后持续1个月及以上的疼痛,具有持续性且疼痛性质多样,严重影响患者生活质量。
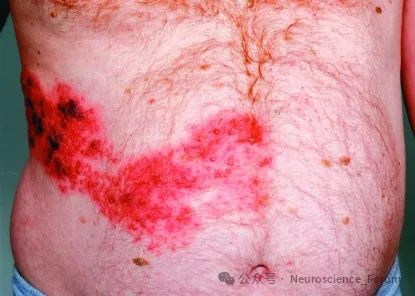
带状疱疹后神经痛(postherpetic neuralgia,PHN)是带状疱疹(herpes zoster,HZ)最常见的并发症,最常见于胸部,其次为颈肩部和腰部。病人早期可发生疼痛超敏和痛觉过敏,临床表现为持续性、自发性疼痛,如烧灼样、针刺样、电击样疼痛等,通常伴有感觉过敏、异常或缺失。总体来说,一旦发生PHN,有研究认为临床治疗有效率不超过50%,尤其是对病程持续1年及以上和难治性PHN的病人。
基于慢性疼痛为“疼痛超过3个月”的定义,国际疼痛学会(International Association for the Study of Pain,IASP)将PHN定义为病人感染水痘-带状疱疹病毒(varicella-zoster virus,VZV)皮疹出现后至少持续3个月的疼痛。但众多研究发现,疱疹爆发后受损神经支配的表面皮肤迅速出现外周敏化和痛觉过敏,而外周敏化是慢性神经痛的重要作用机制之一,早期疼痛程度亦是形成PHN的危险因素之一。
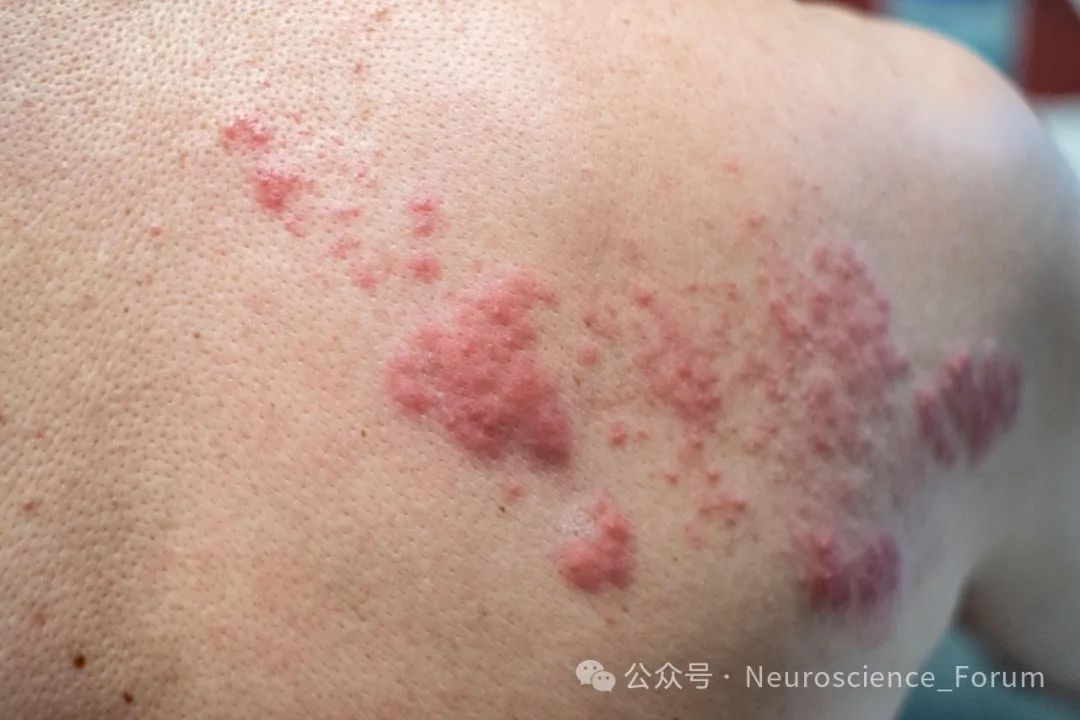
带状疱疹后神经痛受累部位通常大于皮损区域。根据疼痛性质,可将带状疱疹关注周分为4种类型:
① 烧灼样或者针刺样痛,常持续性发作;
② 电击样痛、撕裂样痛或者放射样痛,表现为间断性发作,间歇期不等;
③ 触觉和痛觉超敏(如轻抚皮肤即可诱发疼痛),疼痛程度为中重度,疼痛范围可以扩展到多个节段;
④ 感觉过敏、感觉障碍和感觉异常,后者包括局部紧束感、麻木感、蚁行感或者癌痒感。
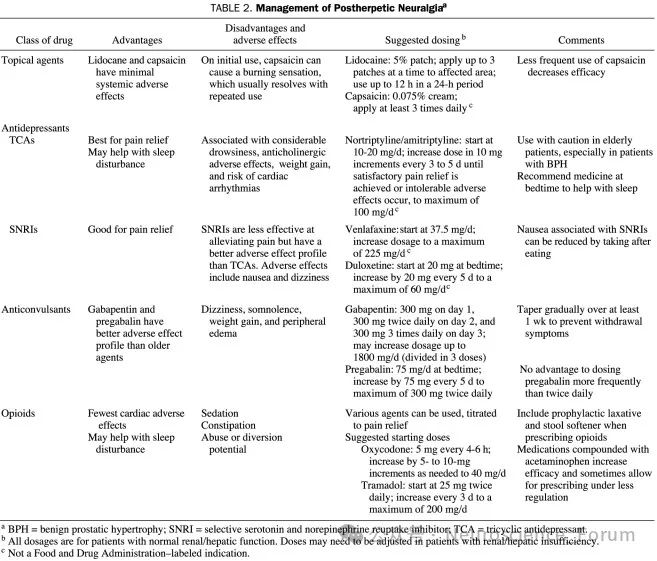
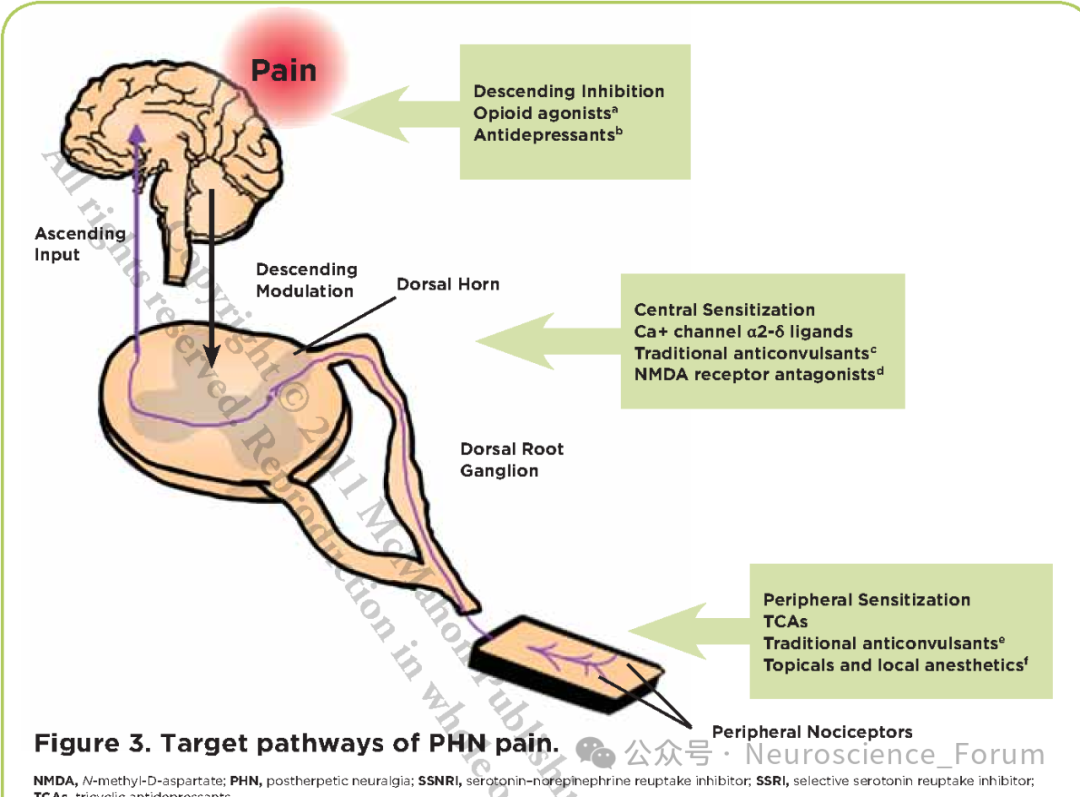
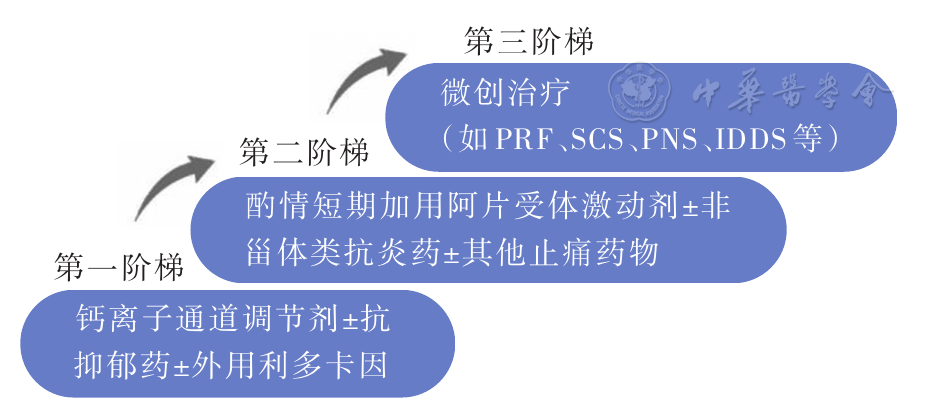
离子通道阻滞剂是带状疱疹后神经痛的主要治疗药物,规律足量使用后如镇痛效果不理想,可尝试加巴喷丁和普瑞巴林的相互转换,同时根据患者病情变化,可酌情考虑联用三环类抗抑郁药或者五羟色胺(5-HT)和去甲肾上腺素再摄取抑制剂。经非阿片类药物治疗疼痛控制仍不理想者,可加用阿片类药物。
即使口服药物可以缓解疼痛,但多数病人需要长期服药维持,并且口服药物的不良反应对病人也造成较大的困扰。微创介入治疗包括神经阻滞、脉冲射频、神经电刺激和理疗等效果也不尽如人意。神经阻滞(nerve block,NB)是指在神经干、丛、节的周围注入糖皮质激素和局部麻醉药等药物,阻断痛觉神经传导,改善血液循环以及抗炎作用。急性HZ往往也伴随着强烈的疼痛,早期接受神经阻滞治疗可降低疱疹愈合后PHN发病率。虽然HZ早期行神经阻滞的研究证据较少,但HZ病人早期行神经阻滞治疗缓解疼痛是有效和推荐的,对抑制HZ向PHN转化的可行性还需要大量研究数据证实。
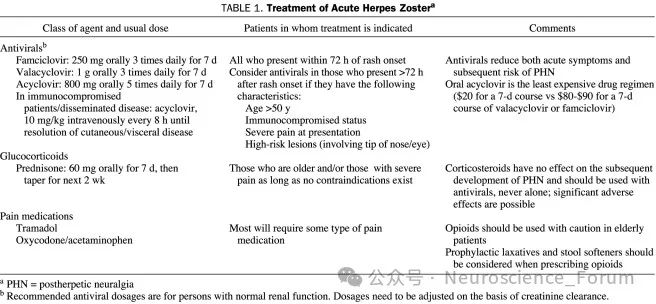
两种水痘带状疱疹病毒疫苗可降低带状疱疹的发病率,并被批准用于50岁及以上的成人。疾病控制和预防中心免疫实践咨询委员会建议50岁及以上的成年人接种两剂重组水痘带状疱疹病毒疫苗,包括那些已经接种过水痘带状疱疹病毒活疫苗的人。关于是否应用糖皮质激素治疗HZ仍存在争议。HZ急性发作早期全身应用糖皮质激素并逐步递减可以抑制和减轻炎症,缩短急性疼痛的持续时间和皮损愈合时间,但糖皮质激素同时具有免疫抑制效应。带状疱疹中国专家共识推荐早期全身使用中等剂量糖皮质激素(如口服泼尼松每日30~40mg),并逐渐减量,疗程1~2周,对使用激素禁忌的病人亦避免使用。
近年研究者的目光更多聚集于HZ的早期镇痛治疗,微创治疗早期HZ疼痛病人的文献研究提出相较于形成PHN后再治疗,早期治疗疼痛的疗效更佳,并可高效预防PHN发生。但这一观点尚欠缺大样本临床队列研究来证实。HZ早期干预、有效预防PHN发生已成为临床研究和治疗的新方向。
PHN是疼痛科临床治疗的顽症之一,积极预防HZ,在HZ早期积极干预和治疗,包括抗病毒、抗炎、神经保护治疗和调节病人免疫功能,快速、持续缓解HZ病人的疼痛是重中之重,是预防PHN发生的重要措施。尽管理念已更新,但临床对积极预防PHN的理念仍未得到普遍重视。目前神经阻滞和神经调控技术是疼痛科治疗神经疼痛的重要武器,王家双对带状疱疹神经痛划分为四种,分别为激惹型、麻痹型、混合型和无激惹型,提出不同疼痛类型对同种治疗方法可能有不同的效果,因而准确辨别疼痛类型,选择合适的治疗方式、穿刺方法和药物值得进一步研究和逐步推广,这对疼痛科的发展至关重要。但无论是药物治疗还是侵入性治疗,对HZ病人来说治疗窗口都应该前移,这对降低PHN发生率是极其重要的。
荟萃研究证实,急性带状疱疹发作的特征,包括前驱疼痛、严重皮疹、严重急性疼痛和眼部受累,是PHN的危险因素。然而,我们目前对PHN疫苗靶向风险因素的了解是有限的。有证据表明,免疫抑制、系统性红斑狼疮、糖尿病和近期创伤可能与PHN风险增加有关。对于PHN来说,年龄增长是唯一确定的风险因素,已经足够严格地量化,可以有效地为疫苗政策提供信息。更大规模的研究具有更强的检测关联性的能力,以及解决先前研究局限性的研究,可能阐明PHN的一些未知风险因素。HZ和PHN的发生率随着患者年龄的增加而增加。HZ的早期诊断和抗病毒药物治疗可降低PHN的风险。带状疱疹后神经痛很难治疗。即使使用了各种药物并转介给疼痛专家,疼痛缓解也可能是不完全的。通过新许可的HZ疫苗进行预防是一个令人兴奋的进展。
参考文献
Saguil A, Kane S, Mercado M, Lauters R. Herpes Zoster and Postherpetic Neuralgia: Prevention and Management. Am Fam Physician. 2017 Nov 15;96(10):656-663.
章阳,金毅.早期干预预防带状疱疹后神经痛临床进展[J].中国疼痛医学杂志,2023,29(05):376-380.
Sampathkumar P, Drage LA, Martin DP. Herpes zoster (shingles) and postherpetic neuralgia. Mayo Clin Proc. 2009 Mar;84(3):274-80. doi: 10.4065/84.3.274.
Forbes HJ, Thomas SL, Smeeth L, Clayton T, Farmer R, Bhaskaran K, Langan SM. A systematic review and meta-analysis of risk factors for postherpetic neuralgia. Pain. 2016 Jan;157(1):30-54. doi: 10.1097/j.pain.0000000000000307.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
















#带状疱疹后神经痛# #风险因素# #早期干预#
116