Endoscopy:大小、形态、部位和可及性(SMSA)评分预测结肠内镜下粘膜切除术的关键结局
2024-02-04 消化客 消化客 发表于加利福尼亚
在线使用:SMSA息肉评分用于内镜下粘膜切除术评估
在线使用:SMSA息肉评分用于内镜下粘膜切除术评估
内镜下粘膜切除术(EMR)相比手术而言更为安全有效,且成本更低,现已被认为是结肠大型(≥20mm)侧向发育型病变(LSLs)的标准治疗方法。
虽然传统上LSLs主要根据病灶大小进行评估,但EMR的程序难度、临床结局和术后并发症可能会有很大差异,且与LSLs的大小无关。评分系统可预测结局,如临床内镜治疗后大出血(CSPEB)风险评分或悉尼EMR复发工具,这些评分是有用的,但只报告一维结果,并受限于他们对先前EMR程序信息的依赖。
近年来,由专家共识发展了一种评分系统——“SMSA”息肉评分,它侧重于大小、形态、可及性和部位,已被提议辅助评估息肉分级,来确定切除术的复杂性和相关的困难程度。其主要优点是能够结合会诊单或程序报告的信息在EMR程序之前应用。
在这项研究中,我们旨在评估SMSA预测EMR关键结局的能力,特别是在技术成功、不良事件和复发方面。
方法
入组106个月内(2008年6月-2017年4月)的患者。对于经EMR切除多个大型LSLs的患者,由于难以将不良事件归因于一个特定病变和相关观察,因此分析中只包括最大的一处病变。
应用SMSA息肉评分
将SMSA评分应用于前瞻性收集的多中心数据库(遍及澳大利亚的7个站点)中经三级内窥镜设施行EMR术切除大型LSLs的患者。大型LSLs定义为≥20 mm的非息肉样病变。
SMSA息肉评分的所有方面都是前瞻性收集的。数据被回顾性地重新分组到SMSA评分的四个方面:病灶大小,形态,部位和可及性。对于每个方面,点分配,然后进行合计,以便将LSLs分成四个SMSA级别(级别1 - 4)。研究队列中没有病变被分类为SMSA1,因为单个病变的最大总分必须小于6(表1)才符合SMSA1的要求,而研究队列中的所有病变≥20 mm,无蒂,可有的最小SMSA息肉评分为9分(大小5分,形态2分,部位1分,可及性1分)。

大小和形态由行EMR术的内镜医师记录。大小通过相对于放置在病灶附近的已知尺寸的开放圈套器估计出。部位方面,如果病灶位于脾曲的近端(包括脾曲),则定义为右结肠,如果位于脾曲的远端则定义为左结肠。关于可及性,如果内镜医师难以定位可切除的范围或者病变部位具有挑战性(例如阑尾、憩室周围或累及回盲瓣),那么可及性被定义为困难。
EMR程序
所有EMR术均由具有丰富EMR经验的高级内镜医师或在其直接监督下由高级内镜检查员进行。所有患者均已签署书面知情同意书。分次剂量使用肠道准备剂。使用芬太尼、咪达唑仑和异丙酚组合静脉镇静。结肠吹气最初是使用空气,但在2010年8月改为二氧化碳(在了解其益处后)。
使用奥林巴斯180或190系列高清晰度变刚度结肠镜(180/190 PCF / CF; 奥林巴斯,东京,日本)进行结肠镜检查。运用先前描述的标准化注射和切除EMR技术。大多数病例使用分级电流的微处理器控制的高频电刀(Endocut effect 3,VIO 300D; 德国爱尔博电子医疗仪器,杜宾根,德国)。之前,粘膜下注射液含有生理盐水,2010年替换为琥珀酰明胶(琥珀酰明胶; 澳大利亚B.Braun有限公司,贝亚维斯塔,澳大利亚)。液体用靛蓝胭脂红(80mg / 500mL溶液)染色,加入肾上腺素使其终浓度达1:100000。当不能用靛蓝胭脂红时,偶尔使用亚甲基蓝替代。
程序时间被定义为从第一次圈套器切除起EMR术的总持续时间(分钟)。技术上的成功是在内镜手术完成后确定的,被定义为完全去除所有肉眼可见的息肉组织。
研究结局
研究的主要结局是SMSA评分在随访检查期间预测技术成功、不良事件和内镜下复发的能力。
不良事件
研究护士在所有患者手术后2周评估其EMR术有关的任何不良事件。术中出血被定义为需要内镜控制的显着渗出或搏动性出血,并且采用圈套式软凝固(软凝固,80W Effect 4; 国爱尔博电子医疗仪器)治疗。
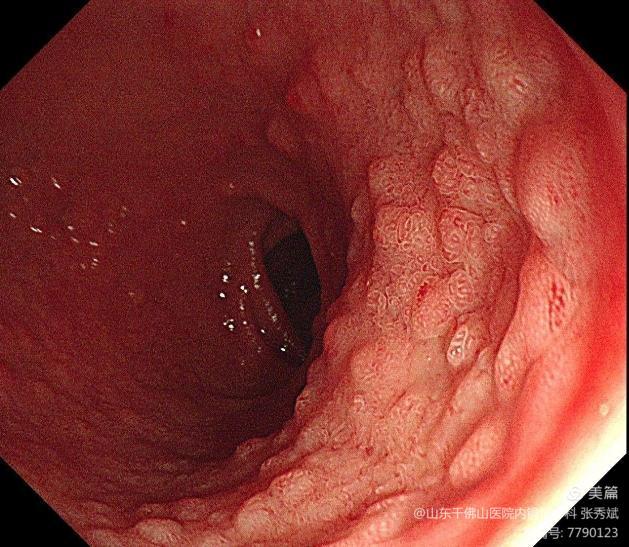
CSPEB被定义为EMR术后出血,消化内镜中心允许患者离开后,CSPEB导致患者在14天内进入急诊、住院或需再次干预。延迟穿孔被定义为在完成EMR术之后发生的穿孔。根据悉尼DMI分类标准,将深部壁损伤(DMI)定义为可见靶标或有对应DMI III /IV的实际孔的粘膜损伤。图1显示了不良事件的内镜表现。
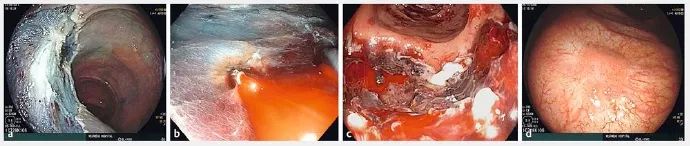 ▲图1 内镜下粘膜切除(EMR)不良事件。
▲图1 内镜下粘膜切除(EMR)不良事件。
a 根据悉尼分类的III型深部壁损伤;b 术中出血–动脉横断面;c 临床上显著的内镜下术后出血–EMR治疗后缺损处多发性出血;d 复发-在EMR术后瘢痕区域内显示的工藤 pitpattern III三级内镜下复发。
随访
随访资料收集自符合按计划间隔4~6个月行结肠镜监测1(SC1)的患者,如果可以的话,记录SC1后最长的随访时间和任何相关的复发。SC2按照计划间隔12个月(即EMR术后18个月)进行。
EMR疤痕评估
除非另有说明,复发定义为内镜下EMR瘢痕处有残留或复发性腺瘤。一个标准化的影像方案被用来评估EMR术后瘢痕复发。如果未检测到可见的残留腺瘤,则进行组织学活检。活检任何可疑复发的部位,然后内镜治疗。
统计分析
所有数据均使用IBM SPSS数据版本 22.0(IBM 公司. 阿蒙克,纽约,美国)进行分析。分类变量使用频率和百分比来描述。计算连续数据的平均值,中位数和四分位间距(IQR)。统计学的显著性水平阈值设定为0.05,并且使用卡方或Fisher精确检验和二元逻辑回归进行不同组和结局之间的比较。使用比值比(OR)和95%置信区间(CIs)比较关于SMSA 4 LSLs的各组之间的分类变量结局。
▌结果
EMR术切除2947处病灶(图2,原图请参见原文)。共排除272处病灶:148处为相同患者的多发病灶,83处为疑似粘膜下浸润癌,41处因技术原因(回盲瓣、阑尾或入镜困难)。
2675例患者的2675处病灶行EMR术。患者平均年龄67.3岁,男性占52.6%。共有1743个LSLs(65.2%)位于右侧结肠。中位病变大小是35毫米(四分位距25 - 45毫米)。根据SMSA(图2,原图请参见原文,表2,原表请参见原文)病变分布如下:SMSA2-175(6.5%); SMSA 3-1110(41.5%); SMSA 4-1390(52.0%)。
在形态学评估方面,SMSA 4 LSLs中最常见的是巴黎0-IIa / Is病变(37.0%)。与其他SMSA组相比,SMSA 4 LSLs也更有可能是颗粒状的(67.2%)。整块切除在SMSA 2 LSLs中最常见(44.0%)。在组织病理学检查中,SMSA 4 LSLs最常见的是小管状腺瘤(63.1%)。
有关患者、病变和SMSA评分程序特征的详细分析,请参阅表3(原表请参见原文)。
过程
EMR术的成功率在SMSA 2 LSLs为174/175(99.4%)s,在 SMSA 3LSLs为1086/1110(97.8%),在SMSA 4 LSLs为1291/1390(92.9%)(表4,原图请参见原文)。与SMSA 4 LSLs相比,SMSA 2 LSLs(OR 13.34,95%CI 1.85-96.27; P=0.01)和SMSA 3 LSLs(或3.47,95%CI2.20-5.46; P <0.001)EMR术更可能成功。EMR术持续时间在SMSA 4 LSLs中最长(中位时间30分钟,四分位距 20-45分钟)。
EMR术中不良事件
SMSA 2 LSLs(OR 0.36,95%CI0.22-0.58; P<0.001)和SMSA 3 LSLs(OR 0.41,95%CI 0.34-0.54; P <0.001)术中出血显著少于SMSA 4病变。在SMSA 4LSLs EMR术后缺损处中观察到深度损伤的频率最高(31/1390)。
EMR术后不良事件
SMSA 2 LSLs(OR 0.23,95%CI 0.07-0.74;P=0.01)和SMSA 3 LSLs(OR 0.60,95%CI 0.42-0.86; P=0.05)术后大出血显著少于SMSA 4病变, SMSA 3LSLs术后2周需转诊手术的少于SMSA 4病变(OR 0.53, 95%CI 0.40-0.71; P <0.001)。而SMSA 2 LSL与SMSA 4病变相比(表4,原表请参加原文),外科转诊无显著差异(OR1.01,95%CI 0.61-1.65; P=0.98)。
复发
共有1910名符合条件的患者(77.8%)在中位5.1个月(四分位距 4 - 6.6个月)后接受了第一次结肠镜检查监测。在SC1,SMSA 2 LSLs(OR 0.19,95%CI 0.09-0.41; P <0.001)和SMSA 3 LSLs(OR 0.33,95%CI 0.25 -0.44; P <0.001)复发显著少于SMSA 4(表4,原表请参加原文)。各组间的手术率没有显著差异(P=0.08)。共有1019名患者在中位18个月(四分位距15-22个月)后接受了第二次结肠镜检查。在SC2,SMSA 4 LSLs(53/543)中观察到的复发频率最高。同样,SMSA 3 LSLs复发的可能性低于SMSA 4(OR 0.50,95%CI 0.30-0.84; P=0.08),而在SMSA 2 LSLs没有发现复发。 在SC2有三次手术转诊,均为SMSA4病变。
▌讨论
目前在绝大多数情况下,EMR能成功安全地治疗结肠LSLs。过去,大小被认为是预测EMR术后结局的主要因素。然而,其他因素,包括形态、部位和病灶可及性,现在也被认为与EMR术的成功和后续结局相关。几年来,EMR操作者没有任何以证据为基础的评分系统来评估他们手术的难度或描述病变的复杂性。最近,已经开发了几种评分系统来预测EMR术后的不良事件和复发。然而,这些评分系统是一维的,属于单一的结果,并有限制性,仅在内镜切除术后才可评估。
SMSA息肉评分是一个由四个变量:大小、形态、结肠部位和目标病灶可及性组成的简单的评分系统。它来源于九位来自英国的有经验的内镜医师的专家共识,经两个专题小组讨论,并使用了德尔菲法。其主要目的是确定预测内镜息肉切除难度的因素,从而产生评价“息肉切除术水平”的能力。该评分系统的主要优点是,在理想情况下根据详细的转诊单或操作报告,能够在术前使用。
我们的研究将SMSA息肉评分应用于前瞻性收集的来自多中心队列的2675例经EMR切除的LSLs,该队列病变的中位大小为35mm。超过一半的病变为SMSA 4水平,不包括带蒂病变。前瞻性收集所有手术程序和短期结局的数据,包括技术成功率、手术持续时间、出血(术中出血和CSPEB)以及深部损伤。我们队列的患者符合率很高,超过70%的患者正在进行随访检查。从该EMR队列中可以看出,手术成功率、持续时间、手术不良事件(术中出血和CSPEB)、术后2周手术转诊和复发监测均与SMSA水平相关。
Longcroft-Wheaton等人发表了关于SMSA息肉评分的第一个验证试验。这项回顾性、单中心、非EMR特异性研究显示,在220个有蒂和无蒂息肉(平均大小36 mm)中,技术成功率、程序结局和不良事件与SMSA水平显著相关。在179例接受随访的患者中,SMSA息肉评分强有力地预测了内镜治疗。 2017年,Sansone等人在英国和意大利的两个高容量三级中心进行了一项多中心研究,试图验证SMSA息肉评分的作用。研究共有1668处病变,病变大小多数<20毫米(78.8%),包括单纯带蒂病变(14.4%),研究只记录了程序指标,发现技术成功率、晚期组织学和不良事件与SMSA显著相关。
从我们的数据中可以看到,被评估为SMSA2的病变12%接受手术,而在SMSA3病变为6.4%,这可能是由于因为疑似粘膜下浸润癌而接受整块切除的SMSA 2病变比例高于SMSA 3 LSLs(44.0%比23.1%)。
这种EMR程序评分系统的临床应用可能会在内镜医生与患者之间产生积极的影响。接下来可能会有更详细,更确切的知情同意书给病人和护理人员。为患者提供关于其特定病变相关的短期和长期的临床成功可能性的更可靠的信息,(见图3)。在手术前计算SMSA息肉得分的其他益处包括对围手术期停用和重新开始抗血小板/抗凝血治疗的指导。
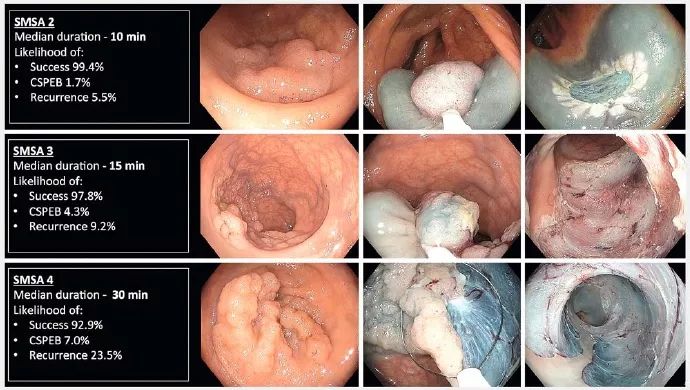
▲图3 SMSA(大小、形态、部位及可及性)息肉评分预测的结局。
随着广泛的结直肠癌筛查计划的出现,LSL治疗的三级转诊可能会增加。内窥镜检查单位可以利用这个评分系统来协助规划手术清单和分配资源而受益。例如,欧洲的结直肠癌筛查质量保证指南指出,更复杂的病变可分出交由对复杂EMR有更多经验或亚专科培训的人员进行手术。对进入程序后的需求也可以更精确地评估。
SMSA息肉评分也可用于报告息肉切除术和EMR的训练过程。病变的常规SMSA分级可用于促进正规化训练途径的发展,以保证培训者掌握先进的结肠组织切除术。我们将连续积累各个SMSA级别LSLs的EMR程序的关键数据,通过训练不断前进达到最终的认证。
SMSA息肉评分还可以通过解释病例组合中的变化来使客观基准被开发用于评估EMR程序的质量。EMR目前缺乏这样的质量测量。外科医生很容易且乐意使用经过验证的评分系统,如POSSUM和P-POSSUM,这些系统报告培训过程,并作为衡量单个手术单位性能的指标,已被证明可以改善医疗审计的过程。
SMSA息肉评分是在EMR程序之前应用的客观工具。然而,内镜医师的经验水平,可能会影响评分系统对病变可及性的评估。根据病灶部位(阑尾周围,回盲瓣)或者在行EMR时内镜医师无法保持稳定的位置,病变可及性可被判定为“困难”。内镜医师也可能没有具体提及病灶可及性的评估。然而,我们发现,即使所有病变被标记为“易于接近”,程序性和短期结局仍与SMSA水平显著相关。因此,这个潜在的主观变量不太可能影响这个评分的有效性。
我们认识到,在一个EMR特定的队列中,SMSA息肉评分有局限性。诸如先前尝试处理的LSLs、扁平/凹陷性LSLs 和LSL形态学(粒状与非粒状)等因素都被认为增加了EMR的难度。这个评分系统没有解决这些问题。这为修改的SMSA评分系统(集成这些附加因素,以增加对EMR的特异性)的开发和验证提供了依据。
该研究的其他局限性包括将SMSA息肉评分回顾性地应用于前瞻性收集的数据。尽管在开始收集数据的时候尚未设计SMSA息肉评分,但评分的所有方面均以可比较的方式进行前瞻性收集。评分的唯一主观的部分是可及性,但是这个信息是使用与以前的研究中类似的标准化定义收集的。通过进行单独的分析,即使所有病变具有“容易”可及性并得1分,我们仍然能够证明SMSA评分能够预测EMR术后的重要结局。我们还注意到,SMSA息肉评分不是由≥20 mm的LSLs得出的,我们的数据主要位于更复杂的范围,没有分级为SMSA 1的病变。尽管如此,该研究已经证明了这个评分系统能够预测复杂患者队列中的结局。
▌结论
SMSA是一种简单,易于应用的临床评分,可用于识别EMR失败、不良事件和腺瘤复发风险增加的亚组患者。这些信息可能有助于提高知情同意程度、规划内镜检查清单和为EMR操作者制定质量控制措施,对EMR基准和培训具有潜在的影响。
原始出处:
Mayenaaz Sidhu,et al. The size, morphology, site, and access score predicts critical outcomes of endoscopic mucosal resection in the colon. Endoscopy 2018 Jan 25.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#息肉切除术# #息肉# #腺瘤性息肉# #结肠息肉# #内镜下粘膜切除术#
77