ACC 2018:TRIUMPH研究:初始小剂量固定复方制剂可提高降压达标率
2018-03-15 中国医学科学院阜外医院 张宇清 中国医学论坛报今日循环
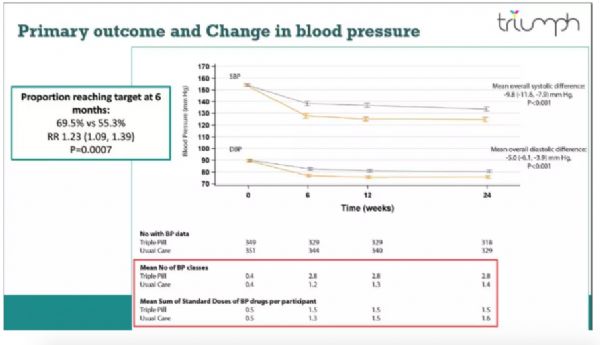
TRIUMPH研究入选了700名斯里兰卡高血压患者(入组基线血压154/90 mmHg,平均年龄56岁),比较了小剂量由3种降压药物组成的单片固定复方药物(3联降压片,TriplePill,替米沙坦20 mg,氨氯地平2.5 mg,氯噻酮12.5 mg)与常规治疗方法(按照指南规范降压)用于初始降压的疗效和安全性。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#小剂量#
68
求PDF/PPT!okysh@126.com
97
#降压#
81
#ACC#
63
#复方制剂#
90