Nat Genet:科学家揭示人类胰腺癌发生及发展的新型分子机制
2022-08-25 科研转化 科研转化
研究者发现,肿瘤周围名为炎性癌症相关的成纤维细胞的炎性细胞数量增加三倍或许与癌细胞对化疗耐受性之间存在强相关性,靶向作用肿瘤微环境中的炎性成纤维细胞或许能帮助克服这些治疗的肿瘤对化疗的耐受性。
目前针对胰腺癌的治疗方法并不多,而且患者的存活率也非常有限,仅有9%的患者能在诊断后的5年内仍然存活。
近日,一篇发表在国际杂志Nature Genetics上题为“Spatially restricted drivers and transitional cell populations cooperate with the microenvironment in untreated and chemo-resistant pancreatic cancer”的研究报告中,来自华盛顿大学医学院等机构的科学家们通过研究揭示了胰腺癌发生的两个关键过渡点的细节信息,即从正常细胞到癌变前细胞的转变,以及从癌变前细胞向胰腺癌细胞的转变;理解这些细胞过渡的细节或能帮助开发新型胰腺癌疗法,同时本文研究或许也帮助揭示了癌细胞对疗法耐受性的分子机制,以及如何利用特殊的免疫疗法来治疗恶性的肿瘤类型。
目前,研究人员正在分析来自患者机体的肿瘤如何对两种调查的药物产生反应,这些药物能激发机体免疫系统来攻击癌症。研究者Li Ding说道,胰腺癌很难治疗,我们需要更好的疗法来理解胰腺中正常健康的细胞是如何转变为癌细胞的,这或许标志着研究人员首次在人类肿瘤中如此详细地绘制出正常细胞向癌细胞转变的细节信息,而且本文研究结果也有望成为未来科学家们开发治疗这种致死性癌症新型疗法的一个新的跳跃点。
文章中,研究人员对招募到本研究中的31名参与者进行研究分析,对其所捐赠的83份胰腺肿瘤样本进行遗传学和蛋白质组学的深度分析,他们注意到,在患者接受治疗的过程中,不同体积和不同时期的肿瘤或许存在很大的不同。
于是研究人员获取了关于这些肿瘤的大量快照信息,但他们真正需要的是“一部电影”,在整个治疗过程中,研究人员很难研究患者机体中的这些肿瘤,而人类肿瘤图谱网络的重点则是记录跨越空间和时间的肿瘤,这样研究人员就获得了更多连续的电影素材,而并不是不同的快照信息。于是研究人员绘制出了胰腺癌发展过程中的两个关键的过渡点信息,其中一个涉及正常胰腺细胞在发生癌变时的转变,而第二个过渡涉及从癌变前细胞向早期癌细胞的转变,未来的研究中,研究人员重点关注第三个过渡点,即原始肿瘤向转移性肿瘤的转变,具有转移特性的癌细胞或能扩散到机体其它的部位。
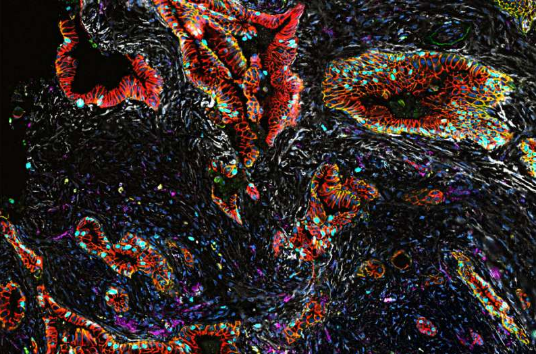
科学家揭示人类胰腺癌发生及发展的新型分子机制。
图片来源:Nature Genetics (2022). DOI: 10.1038/s41588-022-01157-1
除了过渡期的图谱外,研究者Ding等人还分析了处于这些过渡状态的细胞的特性,这或许就为未来开发新型策略来检测尚未癌变但即将发生癌变的细胞打开了一扇大门,从而就有望帮助开发预防癌症发生的新方法。另一个关键的研究发现或许与名为检查点免疫疗法的新型策略有关,该疗法并不能有效治疗胰腺肿瘤,于是研究人员识别了一种新型的信号分子组合,其能潜在用于靶向作用对于胰腺肿瘤细胞非常重要的T细胞,诸如此类疗法或能解除T细胞的制动从而杀灭胰腺癌细胞。
研究者认为,促使传统检查点抑制剂对其它癌症发挥作用的细胞表面分子或许在胰腺肿瘤中根本不存在,我们基本上利用两种存在于胰腺癌中的不同分子找到了一种平行的相互作用,同时我们也对探索这种相互作用的前景感到非常兴奋,因为其有望帮助开发治疗胰腺癌的新型检查点免疫疗法。随着时间推移,大多数的胰腺肿瘤会对化疗产生一定的耐受性,而本文研究揭示了研究者Ding等人提出的所谓的化疗耐受性特征,其能描述肿瘤如何发生改变以及如何在面对化疗治疗的情况下得以生存。
研究者发现,肿瘤周围名为炎性癌症相关的成纤维细胞的炎性细胞数量增加三倍或许与癌细胞对化疗耐受性之间存在强相关性,这些研究发现表明,靶向作用肿瘤微环境中的炎性成纤维细胞或许能帮助克服这些治疗的肿瘤对化疗的耐受性。综上,本文研究结果表明,研究人员提出了一系列新型策略和在胰腺癌研究领域需要深入探索的领域,目前研究人员正在对临床前动物模型进行研究来确定哪些领域是未来在人类临床试验中需要深入调查的。
原始出处:
Cui Zhou, D., Jayasinghe, R.G., Chen, S. et al. Spatially restricted drivers and transitional cell populations cooperate with the microenvironment in untreated and chemo-resistant pancreatic cancer. Nat Genet (2022). doi:10.1038/s41588-022-01157-1
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#Nat#
71
#NET#
68
#Genet#
62
#Gene#
67