刘春风教授|帕金森病睡眠障碍管理专家共识解读
2019-06-01 Vina MedSci原创
去年底,《中华医学杂志(英文版)》在线发表了《帕金森病患者睡眠障碍的管理推荐专家共识》。在第十二届中国医师协会神经内科医师大会上,共识的主要执笔人之一 刘春风教授 为我们带来了精彩的共识解读。全世界大约有40%~98%的PD患者伴有睡眠障碍,在中国这一比率大约是47.66~89.10%。帕金森病睡眠障碍的病因涉及多个方面,包括调节睡眠的脑区及核团退行性改变、药物对睡眠结构的影响、药物诱发的睡眠
去年底,《中华医学杂志(英文版)》在线发表了《帕金森病患者睡眠障碍的管理推荐专家共识》。在第十二届中国医师协会神经内科医师大会上,共识的主要执笔人之一 刘春风教授 为我们带来了精彩的共识解读。

全世界大约有40%~98%的PD患者伴有睡眠障碍,在中国这一比率大约是47.66~89.10%。
帕金森病睡眠障碍的病因涉及多个方面,包括调节睡眠的脑区及核团退行
性改变、药物对睡眠结构的影响、药物诱发的睡眠障碍及多种因素引起的睡眠片段化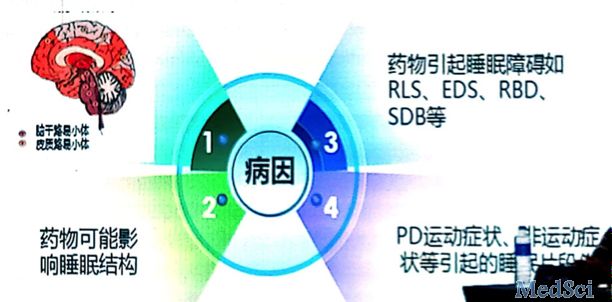
本次专家共识主要总结了5种PD患者的睡眠障碍的推荐管理方案,分别是:失眠障碍、日间过度嗜睡(EDS)、快动眼睡眠行为障碍(RBD)、不宁腿综合征(RLS)、睡眠呼吸障碍(SDB)。
1.失眠障碍
PD患者失眠的患病率和病因
全世界约27%~80%的PD患者存在失眠的情况,其中我国PD患者的失眠比例约为30%~86.8%。
PD患者失眠的病因有多种:
-女性、病程、抑郁焦虑、其他因素(如咳嗽、冷热、疼痛)
-夜间运动功能障碍、翻身困难、震颤、疼痛及夜尿
-药物(如恩他卡朋、司来吉兰、雷沙吉兰)可能增加失眠风险
专家共识中对PD患者失眠的治疗推荐:
罗皮尼罗、普拉克索、罗替高汀、艾斯佐匹克隆、褪黑素 有效,风险可接受,无需特别监测,临床有用。
雷沙吉兰、多虑平 可能有效,风险的证据尚不确定,可能有用。
左旋多巴-卡比多巴,无效,尚难确定,无效。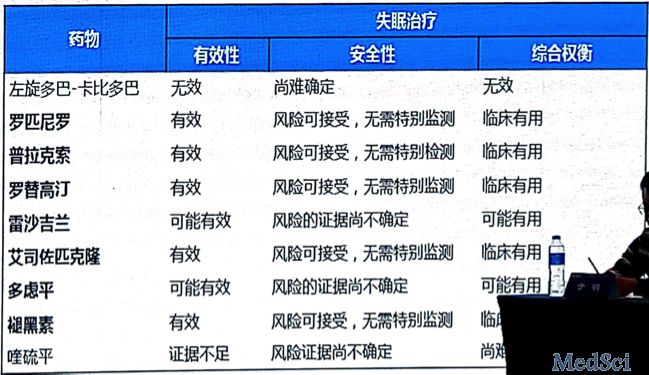
失眠的药物治疗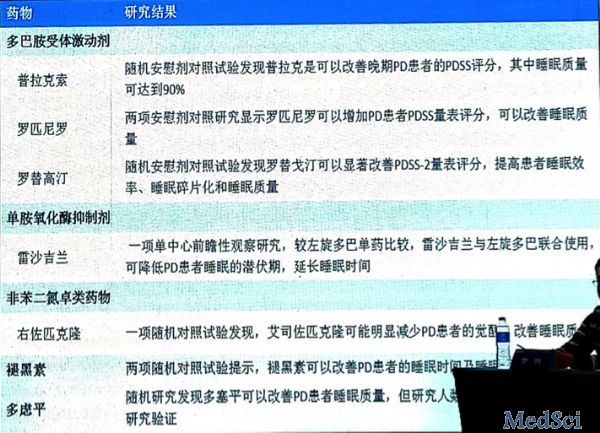
专家推荐
-PD伴失眠患者在进行治疗前,需要对PD患者失眠的原因及睡眠障碍的类型进行仔细的评估。对病因明确的PD伴失眠患者应针对病因进行治疗。
-如果PD患者的睡眠障碍与夜间无法控制的运动症状有关,多巴胺能制剂对失眠的改变可能是有益的。
-针对PD患者失眠的药物治疗包括针对失眠本身的治疗以及针对PD过程中运动症状所继发失眠的治疗,针对PD患者失眠本身的药物治疗可参照PDA批准单纯失眠障碍的药物治疗原则。目前仅有右佐匹克隆、褪黑素、多塞平进行了PD伴失眠的研究资料。PD疾病进展导致伴随的抑郁、焦虑等能有发和加重PD患者的失眠症状。
A级推荐
认知行为治疗(CBTi):对于PD患者存在长期失眠者,无论病因如何,应首先采取认知行为干预疗法治疗(注:被美国睡眠医学学会(AASM)作为A级推荐)。
2.日间过度嗜睡(EDS)
EDS的影响因素
-日间过度嗜睡:主要表现为白天觉醒期间出现不恰当的或者非意愿的嗜睡,可以发生于任何场景;是PD的运动前症状,可在运动症状出现前约10年发生。
-睡眠发作:白天清醒期间突然发生不可抗拒的睡眠,常无明显先兆;或先兆时间极短,往往来不及采取保护性措施,类似于发作性睡病的表现。
可能诱发加重EDS的潜在因素:
性别、年龄(老年)、多巴胺能药物、震颤强直比例、日间不动、自主神经系统功能紊乱、PD相关睡眠觉醒周期改变、认知功能障碍、疾病严重程度及病程、焦虑抑郁。
治疗前评估
推荐采用 Epworth思睡评分量表(ESS)辅助评估日间嗜睡程度。
病因及并发症的评估应包括:
-是否存在相关疾病,如甲状腺功能减退、肢端肥大症、耳鼻喉科和口腔科疾病等
-有无并发症和合并症,如代谢综合征、糖尿病、高血压、肺动脉高压、肺心病、心律失常、脑血管意外、红细胞增多症等
-有无合并其他睡眠疾病
EDS的辅助诊断——客观评估
-睡眠日志
·成本低、收集无法从活动记录中获得的主观信息
-智能手环
·智能手环被临床运用于微调治疗药物剂量,可以实时记录患者的体征数据
-醒维持试验(MWT)
·常用于对其进行药物干预的疗效测定
-多次睡眠潜伏期试验(MSLT)
·是诊断日间嗜睡的金标准,但由于其昂贵且耗时,对筛查来说并不实用。
EDS的一般治疗措施:(1)睡眠习惯(2)识别并治疗共存的睡眠障碍(3)
减少镇静类药物(4)减少多巴胺能药物剂量及改变多巴胺受体激动剂类型
(5)调节昼夜节律:光照治疗、褪黑素(6)认知行为治疗
EDS的治疗推荐:阿托莫西汀 有效,风险可接受,无需特别检测,临床有用。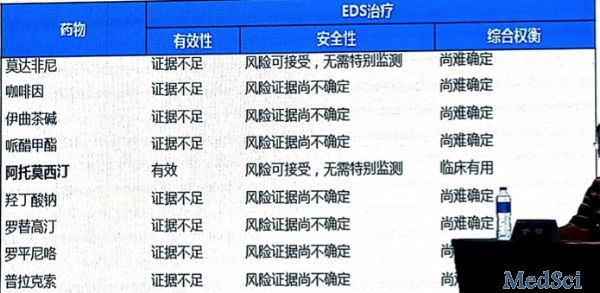
专家推荐
-在治疗前要明确日间嗜睡是否与药物、手术或者是由于其他睡眠障碍引起的
-如果与药物治疗相关,则应当减少或者停止该药物,药物包括具有抗组胺
活性的催眠药,苯二氮卓和其他具有镇静作用的抗抑郁药。调整多巴胺能药物的服用时间和剂量可能对EDS也有改善。左旋多巴和司来吉兰联合应用可能减少EDs
-莫达非尼、腺苷受体抑制剂(咖啡因和伊曲茶碱)、羟丁酸钠、哌醋甲酯、pitolisant可能对PD患者的日间嗜睡有级解作用,但需要大规模双盲研究进一步证实
-认知行为治疗,光疗,rTMS,DBS有可能缓解帕金森患者的日间嗜睡
3.快动眼睡眠行为障碍(RBD)
RBD的诊断标准:
ICSD-3关于快速眼动运动睡眠期行为障碍的诊断标准
-REM睡眠期出现骨骼肌失迟缓现象(RWA)
-有明确梦境行为演绎(DEB),有临床发作史或PSG监测记录到明确的发作
-REM睡眠期脑电无痫样放电
-症状不能被其他病因解释,包括其他类型睡眠行为异常、神经精神疾病、药物、内科躯体疾病或者物质滥用等
RWA(PSG监测)+DEB(临床症状)是RBD最主要的诊断标准。
RBD的筛查
-RBD的发病率
·普通人群:0.4-0.5%;
·70岁以上人群:7-8%
RBD治疗的基本步骤——安全防护
-改变睡眠环境是预防RBD患者及其伴侣睡眠相关性伤害最基本和最重要的步骤
-低强度纯音听觉刺激
注意事项—可能加重/恶化RBD症状的药物
急性给药引起:
选择性5-羟色胺再摄取抑制剂、选择性5羟色胺/去甲肾上腺素再摄取抑制剂、三环类抗抑郁药物、单胺氧化酶抑制剂、米氮平、胆碱酯酶抑制剂β阻滞剂、曲马多、咖啡因
停药引起:
乙醇、苯二氮卓类、巴比妥类药物、甲氧基氨基甲酸盐、喷他佐辛
专家推荐
-对有可能诱发或加重RBD的药物,尽可能减量、停用或换用其他替代药物
-对伴有伤害行为或潜在伤害行为的RBD患者,构建安全的睡眠环境是治疗的首选项
-氯硝西泮是特发性RBD中疗效最充分的药物,但在PD伴RBD患者中的疗效尚未充分证实。鉴于氯硝西泮的跌倒风险对PD患者的潜在影响,可将氯硝西泮作为其他药物无效时的替代方案。
循证学依据
褪黑素治疗PD患者的RBD具有明显优势,可考虑作为首选的药物洽疗。多巴胺受体激动
剂普拉克索和罗替戈汀对PD患者的RBD可能有效,有鉴于其在PD治疗中的作用,可以考虑将其置于PD患者RBD治疗的较优先位置。
RBD的治疗推荐
褪黑素 有效,风险可接受,无需特别检测,临床有用。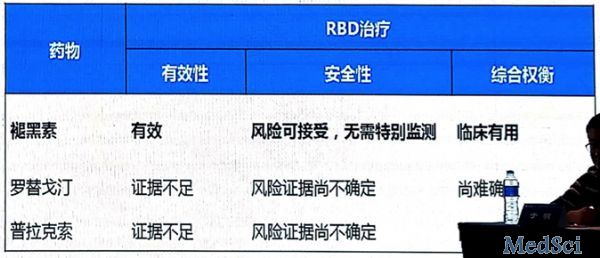
4.不宁腿综合征(RLS)
PD合并RLS的一般治疗
-调整伴随药物
·如抗多巴胺能药物
-排除相关因素和伴随症状
·代谢紊乱、终末期肾病、糖尿病、妊娠和使用5-羟色胺能抗抑郁药
-行为治疗
·针对轻度RLS患者
-治疗铁缺乏
·血清铁蛋白<50-75μg/ml或转铁蛋白<20%时
PD患者RLS的治疗推荐:罗替戈汀 有效,风险可接受,无需特别监测,临床有用。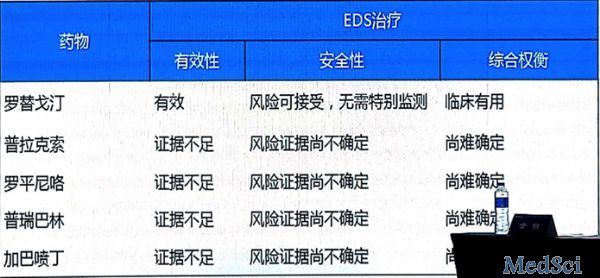
RLS症状恶化的预防和治疗
定义:疾病严重程度加重的主诉、要求更高剂量治疗、发病时间较前提前至少2小时、
自行加量
区别:清晨症状反弹、疾病自然进展、耐受和精神药物诱导的静坐不能
预防:
-多巴胺能药物最小剂量;
-伴随药物:多巴胺能拮抗剂或抗组胺药可导致RLS恶化
-关注治疗过程血清铁蛋白:低血清铁蛋白易导致恶化
-药物半衰期:选择长半衰期药物(总日剂量分成两次给药,分别在下午和睡前给药)
-避免持续使用多巴胺能药物:药物轮换
治疗:
-补铁
-提前给药
-增加给药次数(维持总剂量不变)
-选择长效多巴胺能药物
-替换或增加α-2-δ配体/阿片类药物
5.睡眠呼吸障碍(SDB)
阻塞性睡眠呼吸暂停的评估量表
睡眠监测
-诊断金标准:标准多导睡眠监测(PSG)
轻度:AHI 5~15
中度:AHI16~30
重度:AHI>30
-睡眠中心外监测(OCST)
专家推荐
-治疗目标是减少各种SDB的发生频率和严重程度,消除SDB症状,减少SDB导致的PD患者的EDS,认知功能下降和情绪障碍
-一般治疗包括(1)减肥、控制饮食和体重、适当运动(2)戒酒、戒烟、慎用镇静催眠药物及其他可引起或加重SDB的药物(如PD患者伴SDB患者在治疗RBD时应慎用氯硝安定等镇静药物)(3)侧卧位睡眠(4)适当抬高床头(5)日天避免过度劳累
A级推荐:CPAP是针对PD伴SDB患者的金标准治疗方法
总结
1.明确PD睡眠障碍类型
2.关注PD夜间运动症状
3.调整PD自身用药
4.合理选择睡眠障碍药物治疗
5.重视睡眠障碍的葚药物治疗
以上就是本期的专题报道,更多精彩内容,请持续关注梅斯医学!
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#专家共识#
44