糖尿病大量蛋白尿,为何还要用激素治疗?
2019-02-28 李青大夫 李青科普
一个47岁男性,6年前查体发现血糖升高而住院治疗,出院后间断服用降糖药,空腹血糖维持在7mmol/L上下,餐后2小时血糖维持在10mmol/L上下,血压基本正常。
一个47岁男性,6年前查体发现血糖升高而住院治疗,出院后间断服用降糖药,空腹血糖维持在7mmol/L上下,餐后2小时血糖维持在10mmol/L上下,血压基本正常。
4个月前查体发现尿蛋白3+,当时未在意,几天后便出现双下肢明显水肿,血压升高,去当地医院就诊,查尿蛋白定量4.5g/d(正常小于0.15g/d),血浆白蛋白20g/L(正常35~55g/L),当地医院诊断为糖尿病肾病、肾病综合征,给利尿、消肿、降压等治疗,但出院后仍有明显水肿而转来我院治疗。
住院后检查,血压133/80mmHg,尿蛋白定量6.9g/d,空腹血糖5.6mmol/L,糖化血红蛋白5.8%(正常小于6.5%),血浆白蛋白20.3g/L,肾功能正常,自身免疫抗体、风湿三项、ANCA、蛋白固定电泳、抗肾小球基底膜抗体等均阴性,抗磷脂酶A2受体抗体阳性。眼底检查未见异常。
根据检查结果,我们也诊断为肾病综合征,但糖尿病肾病的诊断不能确立。虽然他的糖尿病史超过5年,而且出现了大量蛋白尿。那是为什么呢?
一、什么是肾病综合征?
无论什么原因的肾脏病,只要出现下列4个症状,就诊断为肾病综合征:
①大量蛋白尿,尿蛋白定量≥3.5 g/d;
②低蛋白血症,血浆白蛋白≤30 g/L;
③高脂血症;
④水肿。
其中①,②两项为必备项。
肾病综合征不是一个疾病,而是许多肾脏病的共同表现。容易导致肾病综合征的疾病包括原发性肾病综合征(微小病变性肾病、IgA肾病、膜性肾病等)和继发性肾病综合征(糖尿病肾病,系统性红斑狼疮肾炎,系统性小血管炎肾炎,过敏性紫癜肾炎等)。
也就是说,糖尿病肾病只是肾病综合征的原因之一,但不是说,糖尿病人出现了蛋白尿就是糖尿病肾病。
二、糖尿病人出现蛋白尿,是糖尿病肾病还是非糖尿病肾病?
1、根据2007年NKF-KDOQI糖尿病肾脏临床诊断建议,以下情况应诊断为糖尿病肾脏病:
糖尿病存在大量白蛋白尿;
或糖尿病人存在微量白蛋白尿,但具备下列情况者:
①存在糖尿病视网膜病变;
②1型糖尿病病程超过10年。
2、根据2012年NKF-KDOQI修订版糖尿病肾脏疾病临床诊断建议,糖尿病人出现以下情况应考虑到可能系非糖尿病原因所致:
①无糖尿病视网膜病变;
②肾小球滤过率过慢或过快下降;
③蛋白尿急剧增多或肾病综合征;
④顽固性高血压;
⑤肾沉渣活动表现;
⑥存在其他系统性疾病的症状或体征;
⑦ACEI或ARB开始治疗后2~3个月内肾小球滤过率下降超过30%。
这位患者无糖尿病视网膜病变,而且短时期内出现了大量蛋白尿,所以考虑有非糖尿病肾病的情况。
此外,抗磷脂酶A2受体抗体是原发性膜性肾病的特异性标志物,约75%~80%的抗磷脂酶A2受体抗体阳性是原发性膜性肾病。从这项指标说,他也可能不是糖尿病肾病。
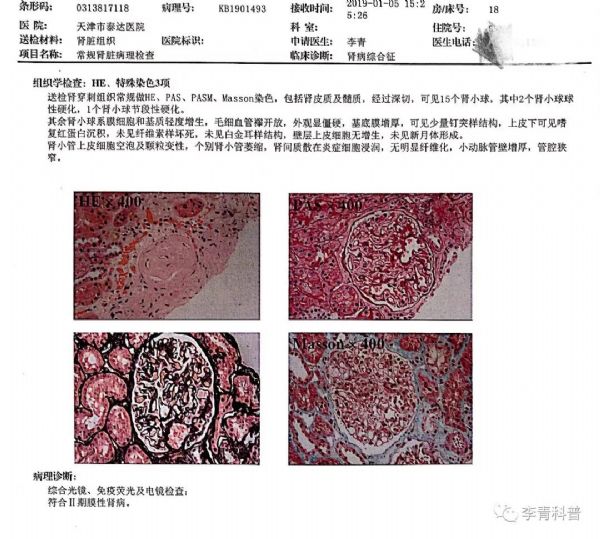
于是,我们给他做了肾穿刺活检,病理学结果为II期膜性肾病,没有合并糖尿病肾病。见图。
三、为什么要给他使用激素治疗?
糖皮质激素具有抗炎、抑制免疫等作用,但可干扰糖代谢,导致血糖升高,称类固醇性糖尿病。所以说,糖尿病肾病禁止使用激素治疗。糖尿病人如果确有使用激素的必要,也必须在强力控糖的措施下使用。
而膜性肾病,如果尿蛋白>3.5g/d,就是使用激素的明确指征。所以,我们在确保血糖控制的前提下,给他使用了激素治疗,同时联合使用了免疫抑制剂。果不其然,2周内,他的尿蛋白定量从6.9g/d将至2g/d,出院后复查,尿蛋白定量已将至0.5g/d以下,血浆白蛋白恢复正常,水肿消失。
小贴士:
1、糖尿病出现了蛋白尿,不一定是糖尿病肾病,对没有合并有糖尿病视网膜病变的患者,糖尿病肾病的诊断要慎重;
2、对大量蛋白尿患者,肾穿刺活检是最明确的诊断手段;
3、只有明确诊断,才能精准治疗;
4、糖尿病肾病,禁用激素治疗,除非合并有非糖尿病肾病,而且具有激素治疗的指征。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








挺好
110
#激素治疗#
114
谢谢MedSci提供最新的资讯
147