需要使用升压药的休克患者,何时可以安全地启动早期肠内营养?
2024-06-09 重症医学 重症医学 发表于上海
本综述旨在总结接受升压药治疗的休克患者早期EN启动的最佳和安全时机的证据,以改善临床实践。
摘要
休克是一种常见的危重症,其特征是微循环障碍和组织灌注不足。休克和血流动力学不稳定的患者通常需要血管升压药来维持目标平均动脉压。肠内营养(EN)是危重病患者的一项重要治疗干预措施,对肠道恢复具有独特的益处。然而,在接受血管升压药治疗的休克患者中开始早期EN仍有争议。目前的指南对休克患者的早期EN支持提出建议仍然是保守和模糊的。越来越多的研究表明,在接受升压药治疗的休克患者中,早期EN治疗是安全可行的;然而,这一证据是基于观察研究。胃肠血流量的变化因升压药和正性肌力药而异,并因此而变得复杂。在早期EN治疗期间,休克患者不能忽视胃肠道并发症的风险,尤其是非闭塞性肠系膜缺血和非闭塞性肠坏死等危及生命的并发症。在重症营养治疗中,确定接受血管升压药治疗的休克患者启动EN的时间和启动EN时所使用升压药的安全阈值区域仍然是一个治疗挑战。因此,本综述旨在总结接受升压药治疗的休克患者早期EN启动的最佳和安全时机的证据,以改善临床实践。
关键词:早期肠内营养 休克 儿茶酚胺类 强心剂 肠系膜缺血
1.介绍
休克是ICU中一种的危急且危及生命的疾病状况,其特征是微循环障碍和组织灌注不足。内脏低灌注和细胞氧利用不足导致肠道发生重要的病理生理学改变(即:肠细胞坏死增加、细菌过度生长和移位、以及肠道的屏障防御受损),这些变化可因随后的再灌注和使用升压药而加重。此外,休克患者还存在胃肠动力障碍。在这些患者中,持续的应激和高代谢状态经常导致能量不足。此外,大剂量的升压药使用会加剧本已较高的代谢状态和胃肠动力障碍,进一步增加肠上皮细胞的能量需求。
营养治疗是危重病患者重要的干预措施。目前,人们认为肠内营养(EN)应该在入住ICU 24-48小时后开始,因为危重病患者面临着严重的能量负担;早期肠内营养除了补充能量外,还有许多其他潜在的益处,如增强内脏循环血流,维持肠细胞屏障的完整性和功能,以及刺激免疫力。休克患者是一类特殊的危重病患者,在这些患者中使用EN通常是谨小慎微的。一个临床问题是,休克患者早期EN诱导的肠血流动力学变化可能会因同时减少的血流量和胃肠道中氧输送/消耗的不平衡而恶化。这可能会增加导致肠系膜缺血(MI)和坏死的风险。
指南建议休克患者应延迟开始EN,直到患者的循环完全复苏,并达到血流动力学目标。然而,“未控制”和“已控制”的血液动力学状态定义模糊、以及未经验证的评分系统使得很难确定患者在开始EN治疗时的适用性。越来越多的证据表明,EN可用于需要升压药的休克患者。早期EN的有益作用在接受多种升压药治疗的最严重的患者中更为明显。休克患者早期EN的概念仍不明确,休克患者的早期营养供应通常指72小时以内,多数为48小时以内。假设患者血流动力学稳定,且平均动脉压维持在70mmHg,则接受稳定剂量升压药的患者可继续EN治疗是合理的。观察性研究的可靠性受到了质疑,这一领域的干预性研究也仍然有限。然而,随着研究证据的增加,最近的指南和专家意见并不认为休克是EN治疗的禁忌症。建议在需要小剂量或中等剂量升压药的、血流动力学状态已得到控制的休克患者中应用低热卡EN,仅考虑EN,或在升压药剂量当量评分>12分的患者中维持EN治疗。然而,升压药剂量当量评分尚未在临床实践中得到验证。诸如需要升压药的休克患者何时开始使用EN、以及在什么情况下它是安全的等问题仍然没有答案,并且是重症营养治疗中的重要主题。本综述旨在评估需要升压药的休克患者中启动EN的最佳时机和安全时间的证据。
2. 可经肠内喂养的休克患者,早期肠内营养是首选
高代谢和免疫反应在休克患者中很常见。延迟营养治疗与能量负平衡有关,无法满足增加的高代谢和能量消耗需求。此外,这种能量负平衡会恶化、并在整个疾病进展中会持续,从而进一步恶化患者的预后。营养治疗不仅提供营养以避免“营养不良”,而且也是一种主要的治疗干预,实现代谢优化和缓解应激诱导的免疫反应。
临床前研究和临床研究表明,肠内禁食和肠内营养延迟与胃肠屏障功能障碍有关。最近,有相关研究的作者建立了肠外瘘模型,并直接观察到如下结果:与全胃肠外营养(PN)相比,早期肠内营养可以减轻肠粘膜损伤,改善肠道免疫环境,并通过减少中性粒细胞的胞外陷阱形成来恢复肠道屏障。EN的缺乏改变了肠道菌群的分布,PN不能完全恢复肠道共生体,即使PN提供了特定的营养物质。肠道微生物的相互作用是肠道免疫的重要组成部分。EN刺激保护粘膜免疫系统,保护IgA和防止早期抗生素耐药。EN还能促进蛋白质合成和调节胰岛素抵抗。在需要血管升压药治疗的休克患者中,EN可增加心输出量,降低全身血管阻力,增加肠系膜血流量。
尽管临床前研究已经证明了EN治疗对肠道恢复的独特益处,但仍应仔细评估休克患者开始使用EN的风险和益处。在危重病患者中,虽然EN可以减少感染率和ICU停留时间,但EN在生存获益方面并不优于PN。在FRANS的研究中,研究人员发现在ICU早期提供大量的宏量营养素可能与不良预后有关。EFFORT研究中的二次分析也表明,营养支持对高基线炎症(CRP>100 ng/mL)患者没有生存获益。NUTRIREA-2和NUTRIREA-3研究提供了证据,证明休克患者存在引入EN的风险;结果表明,休克和血流动力学不稳定患者早期使用全热卡EN是有害的。这可能是因为,一方面,危重病的急性早期阶段表现出过度炎症、氧化应激和线粒体功能障碍,导致合成代谢抵抗,而另一方面,过量的EN喂养增加了肠道负荷,并可能进一步加剧与休克相关的内脏灌注受损。目前可获得的研究也支持欧洲临床营养和代谢学会(ESPEN)指南的建议,即对于脓毒症患者,在血流动力学稳定后,应进行早期和渐进的EN治疗。总的来说,考虑到EN潜在的生理、免疫和代谢优势,以及PN相关感染的风险,EN可能是那些能够耐受肠内喂养的休克患者的首选。当然,尽早开始部分(20%-50%)营养治疗,以“开放”肠内途径,并根据喂养耐受性逐渐增加喂养量,以实现休克患者的最佳营养支持是稳妥而又实在的。为了评估EN喂养的耐受性,一般临床实践是在接受EN后,在决定继续EN治疗前,仔细监测患者胃肠功能障碍症状是否进展或恶化,如呕吐/反流、腹泻、肠梗阻和疑似肠系膜缺血(MI)/肠系膜穿孔等。
3.升压药/正性肌力药对胃肠灌注的影响
使用升压药是休克患者的重要治疗之一。在休克患者中,联合使用升压药和正性肌力药来维持目标血压和足够的心输出量是很常见的。胃肠血流量的变化因升压药/正性肌力药不同而异;因此,不能一概而论单个药物相关的变化。升压药与肠道损伤有剂量反应关系,较高的剂量或多种药物组合与较差的临床结果相关,包括肠系膜缺血(MI)。升压药联合正性肌力药物对胃肠灌注和氧供/氧耗的影响比单用升压药更为复杂。了解升压药/正性肌力药对肠道循环的影响仍需进一步研究。
去甲肾上腺素对胃肠道灌注影响不大;但值得注意的是,去甲肾上腺素的使用可能会导致胃肠道血流的再分布。动物研究表明,在去甲肾上腺素和肾上腺素输注期间,肠系膜上动脉以及空肠粘膜和胰腺的微循环血流量显著减少。据报道,肾上腺素也会损害脓毒症休克患者的胃肠道灌注。然而,在另一项研究中发现,肾上腺素增加了患者胃肠粘膜的灌注,这可能与心输出量增加有关。肾上腺素引起的胃肠灌注损伤可能呈剂量反应关系。有多项动物研究报道了去氧肾上腺素会损害胃肠微循环灌注。与以前的动物研究相反,去甲肾上腺素在心脏手术后的患者中没有观察到胃肠微循环血流的减少,这可能是由于血液再分布,并且较低剂量的去甲肾上腺素并不能代表需要大剂量升压药支持的休克患者。多巴胺对胃肠灌注的影响呈剂量反应关系。小剂量多巴胺增加胃肠微循环灌注,大剂量多巴胺则减少之。多巴酚丁胺增加脓毒症休克胃肠粘膜的灌注。然而,对于肠系膜缺血(MI),单用去甲肾上腺素或联合多巴酚丁胺均显示出完全相反的作用。加压素输注减少胃肠粘膜灌注。外源性加压素输注可减少休克患者去甲肾上腺素的需要量并减少不良反应。然而,现有的临床研究表明,接受加压素输注的患者发生急性肠系膜缺血的风险与接受去甲肾上腺素输注的患者相似。血管升压药/正性肌力药的使用对于胃肠循环的影响是复杂的,尤其是当与不同的血管升压药/正性肌力药联合使用时。据报道,早期EN可改善胃肠微循环灌注;然而,在完全肠动脉闭塞的情况下,EN的启动会进一步加重肠系膜缺血(MI)和缺氧。因此,对于休克患者,在接受升压药/正性肌力药输注时应仔细评估患者对喂养的耐受性,尤其要考虑到升压药/正性肌力药单用和联合用药时的复杂作用。
4.休克患者早期EN的风险评估
对于接受升压药的休克患者,没有充分评估管理就启动早期EN,可能会加重胃肠功能障碍,甚至导致非闭塞性肠系膜缺血(NOMI)或非闭塞性肠坏死(NOBN)。EN期间使用儿茶酚胺是喂养不耐受的危险因素。其它因素,包括镇静剂和镇痛药、高血糖、腹内压升高和血乳酸水平升高,也与喂养不耐受有关。在决定对接受血管加压药的休克患者启动EN时,应仔细考虑到这些因素。NOMI和NOBN虽然罕见,但却是危及生命的并发症,死亡率高达50%-85%。NUTRIREA-2研究报道,休克患者血管活性药物支持期间启动的早期EN可增加NOMI的风险,肠系膜缺血的发生率为2%。在我们之前的观察性研究中,1名患者(1.5%)发生了肠系膜缺血(MI)。NUTRIVAD研究报告了需要血管升压药的休克患者在EN支持期间疑似肠系膜缺血(根据临床症状诊断)和确诊(通过CT扫描确诊)的发生率,分别为4.5%和0.5%。在我们团队的另一项研究中,一共210名需要血管升压药的休克患者,疑似和确诊肠系膜缺血(MI)的发生率分别为1.9%和1.0%,在EN开始7天内血管升压药剂量快速增加的患者类别中,疑似肠系膜缺血(MI)的发生率为11.76%。事实上,NOMI的发病率可能被低估,因为它起病隐匿,发病较晚,并且在死亡后缺乏腹部CT扫描结果来证实这种诊断。接受升压药联合正性肌力药治疗的患者发生NOMI的风险可能高于单独接受升压药治疗的患者。
另一个需要考虑的要点是EN热卡的交付。与以全热卡交付的EN相比,在以低热卡交付的EN中发生肠系膜缺血的风险可能不同。在NUTRIREA-2研究中,早期EN组的患者在入组24小时后接受全热卡EN(25 kcal/kg/天),同时接受剂量更大的血管升压药,与接受早期PN的患者相比,他们表现出显著更高的肠系膜缺血(MI)发生率。在随后的NUTRIREA-2研究事后分析中也报告了在接受EN或PN的休克患者中,EN与肠系膜缺血(MI)独立相关。大多数早期EN益处仅在目标营养热卡量的30%-50%下获得。NUTRIREA-3研究纳入了急性期的休克患者,把低热卡和低蛋白为目标与标准热卡和标准蛋白为目标的治疗效果进行了比较。结果表明,与标准热卡目标组相比,低热卡目标组的肠系膜缺血(MI)事件较少(1.8% vs 0.9%,p=0.03)。在NUTRIVAD研究中,接受血管活性药物治疗的患者在开始EN喂养后3天内交付达到目标喂养热卡,结果表明早期限制热卡提供EN喂养是安全的,并且与严重并发症无关。这些研究表明,在较大的血管升压药剂量使用的情况下,过量的营养治疗交付会进一步增加肠系膜缺血(MI)的发生。
NOMI的早期识别和诊断非常重要,但也很困难。若患者出现突发性腹痛、腹胀、腹膜炎/肌卫、消化道出血、多器官功能障碍/多器官衰竭、影像学征象阳性(如:肠袢扩张增厚伴拇指印、肠壁内积气、门静脉积气、腹膜腔内积气等,应高度怀疑NOMI/NOBN的发生。此外,还需要充足的氧供,以避免肠系膜缺血(MI)。有报道称,在接受保守氧疗(外周血氧饱和度为88%- 92%)的ARDS患者当中,有发生肠系膜缺血(MI)的风险。有趣的是,大多数与EN相关的肠系膜缺血(MI)病例是发生在用空肠管喂养的创伤、烧伤和手术患者中。大多数研究支持EN相关的NOBN发生在通过幽门后喂养的患者,而不是接受胃内喂养者。这可能表明,在胃肠灌注不良的情况下,胃排空延迟可能是保护性的;因此,胃残留量过大不应被视为尝试幽门后喂养的依据。在有足够的证据证明幽门后喂养对休克患者的安全性之前,应避免幽门后喂养。对于休克患者,EN治疗期间应密切评估体循环和微循环参数、动脉血气分析以及胃肠道并发症、胃残留量和腹内压等。然而,还缺乏专门预测胃肠道并发症的实验室数据。学者们已经研究了几种与NOMI相关的新型潜在生物标志物,即肠脂肪酸结合蛋白、α-谷胱甘肽转移酶、D-二聚体、L-和D-乳酸以及瓜氨酸;然而,尚未发现对临床上有用的生物标志物。
5.当前指南对休克患者启动早期EN的推荐建议
早期有效的液体复苏是改善休克患者组织灌注的一线治疗方法。充足的血流灌注和活跃的胃肠动力是安全启动早期EN的前提。对于血流动力学不稳定的休克患者,早期EN确实被认为是相对禁忌症。指南对此提出了保守的推荐建议,这些建议基于专家共识,是相当主观的(表1)。重症医学会(SCCM)和美国肠外和肠内营养学会(ASPEN)建议,在达到完全血流动力学复苏和/或稳定之前不要启动EN。欧洲重症医学会建议,如果休克未得到控制,血流动力学和组织灌注目标未达到,则延迟EN;然而,一旦通过液体复苏和升压药/正性肌力药支持使休克得到了控制,应立即开始小剂量EN。相反,根据ESPEN指南,对此尚没有足够的证据支持,因为迄今为止还没有干预性研究发表。这些指南并没有明确定义血流动力学状态的“未控制”和“已控制”,这可能会使临床医生对休克患者何时开始EN感到困惑。“拯救脓毒症运动”中建议,在可进行肠内喂养的休克患者中,早期EN是首选的营养治疗方法,而不是早期单独PN或PN联合EN。德国营养医学会(DGEM)建议,对于血流动力学不稳定的患者,在其血流动力学稳定之前,不应使用EN。根据DGEM指南,早期EN可能对接受大剂量去甲肾上腺素(超过0.5 ug/kg/min)的患者有害,对升压药需求剂量稳定或正在减量的患者可恢复EN。启动早期EN似乎没有禁忌,但有报告建议在低速喂养下开始EN、并保持谨慎的态度。最近的一份指南建议,对于需要小剂量或中等剂量血管升压药的、休克已得于控制的患者,在入住ICU后48小时内可开始小剂量EN;对于正在积极液体复苏或血流动力学不稳定的患者,则延迟EN。在重症COVID-19患者营养治疗实践指南中建议,与COVID-19相关的循环休克不应被视为EN的禁忌症,除非出现血管升压药剂量增加和/或喂养不耐受。ASPEN指导小组成立了肠内营养委员会,试图使用血管升压药物剂量当量评分临界值来确定血流动力学不稳定的患者开始EN的时机。根据委员会的共识建议,如果升压药剂量当量评分>12,应考虑仅给予营养性喂养或保护性EN。然而,该评分尚未在临床实践中得到证实,这可能会限制其应用。尽管目前的指南建议和专家共识正朝着接受小-中等剂量血管升压药的休克患者启动EN的可能性方向发展,但血管升压药剂量的模糊定义和未经验证的评分系统的使用,使得这些指南和专家共识在临床实践中不够精准。很明显,启动EN的时机、剂量和EN的交付问题都决定着休克患者从早期EM治疗中受益的“机会之窗”。然而,大多数指南对启动早期EN时间的模糊定义可能会限制了其在“机会之窗”方面的益处。
表1. 当前指南和专家共识对血流动力学不稳定的休克患者EN交付的相关建议
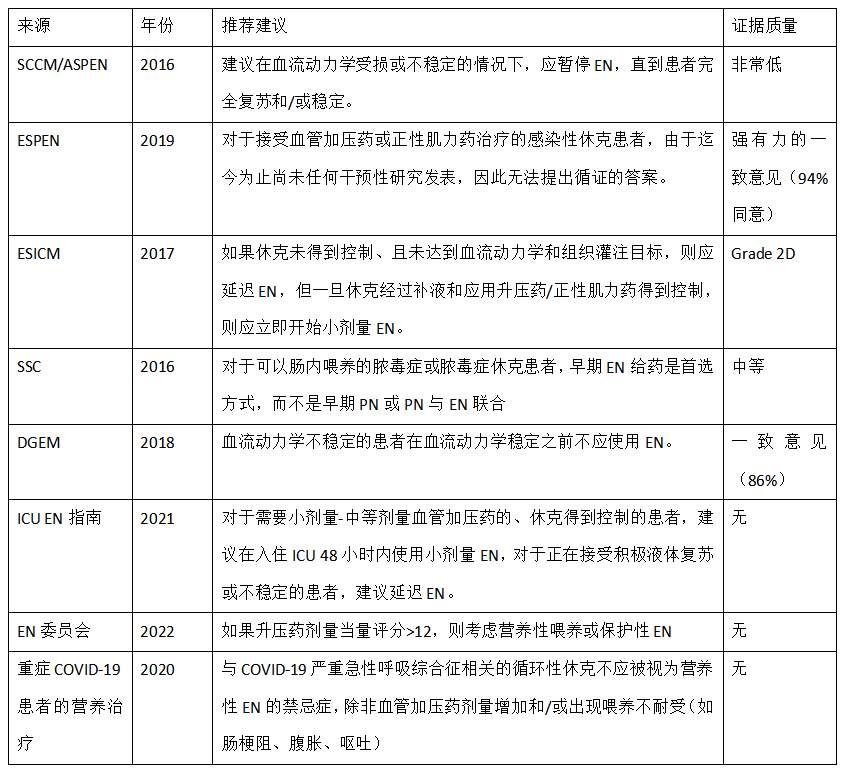
SCCM/ASPEN 重症医学学会(SCCM)和美国胃肠外和肠内营养学会(ASPEN);EN,肠内营养;ESPEN,欧洲临床营养和代谢学会;ESICM,欧洲重症医学学会;SSC,拯救脓毒症运动;PN,肠外营养;DGEM,德国营养医学学会。
6.允许早期启动EN的血管升压药物用量安全阈值
在严密监测的休克患者中,血管活性药物治疗不是早期启动EN的禁忌症;难点之一在于权衡什么时候可以安全地启动EN。在休克患者中,早期EN的耐受性与血管升压药的最大累积剂量相关,可能与特定血管升压药的给药有关。表2列出了该领域进行的研究。
早期EN可能对接受大剂量去甲肾上腺素(>0.3 ㎍/kg/min)的休克患者有害。一项研究报道,早期EN对接受大剂量去甲肾上腺素(>0.3 ㎍/kg/min)的患者没有生存益处。Piton报道称,一剂肾上腺素和/或0.48 ㎍/kg/min去甲肾上腺素的使用与肠细胞损伤生物标志物肠脂肪酸结合蛋白的浓度升高相关,这反映了血流动力学不稳定的严重程度。NUTRIREA-2和NUTRIREA3研究表明,在接受高达0.5 ㎍/kg/min的大剂量去甲肾上腺素的休克并接受机械通气患者中,早期完全EN是有害的,具有更高的胃肠道不良后果风险。
建议开始EN的血管升压药物安全截值剂量为<0.3 ㎍/kg/min去甲肾上腺素或其它等效药物。Merchan的研究报道称,在120例脓毒症休克患者中,当甲肾上腺素当量剂量<0.14 ㎍/kg/min时启动EN,有62%患者可耐受早期EN。Ohbe将接受早期EN和晚期EN的成人休克并接受机械通气的患者分为三组:小剂量去甲肾上腺素组(<0.1 ㎍/kg/min)、中等剂量去甲肾上腺素组(0.1-0.3 ㎍/kg/min)和大剂量去甲肾上腺素组(≥0.3 ㎍/kg/min)。结果表明,去甲肾上腺素的安全截值剂量<0.3 ㎍/kg/min时,可用于指导这些患者的早期EN使用,并有益于患者的预后。我们先前的研究结果表明,去甲肾上腺素当量剂量0.2 ㎍/kg/min是在休克患者中启动EN的可行和安全的阈值。在一项多中心实用临床试验中,Ortiz-Reyes报道了在需要0.3 ㎍/kg/min去甲肾上腺素剂量维持的循环性休克机械通气患者中,早期EN与预后的改善相关。
此外,还应考虑升压药剂量变化和肠道损伤的时间效应。NUTRIVAD研究表明,即使对于在入住ICU的前48小时内接受大剂量(>0.5 ㎍/kg/min)血管加压药的休克患者,如果在随后的几天内可以将剂量降低到安全剂量范围,EN对他们来说仍然是可行和安全的。然而,该研究并没有报告EN启动后升压药剂量变化的数据。最近,我们的团队描述了休克患者的去甲肾上腺素当量剂量轨迹,并证明在休克患者中开始EN,稳定维持<0.2㎍/kg/min的去甲肾上腺素当量剂量与胃肠道不良事件和死亡率的风险降低相关。尽管我们之前的研究试图揭示血管活性药物剂量变化对肠道不良事件的时间效应,但这仍然是一项探索性的工作。此外,在未来专注于危重患者营养干预的研究中,考虑血管活性药物的时间效应将是有意义的。
根据目前的文献,休克患者可以启动早期EN的升压药使用阈值剂量仍不确定。在早期EN治疗期间,小-中等剂量的升压药输注可能与较低的胃肠道并发症风险相关;然而,尚没有明确证据支持的、且经过验证的管理策略或建议来安全地指导这个常见的临床决策。显然,升压药剂量和EN交付热卡剂量共存于休克患者的胃肠道风险等式中。然而,尚不清楚这两个变量应以何种形式来表现、并应用于危重病患者的营养治疗实践中。关于EN剂量对休克患者胃肠道风险影响的更详细讨论可在Patel JJ的综述中找到。我们先前的研究试图使用平均动脉压/去甲肾上腺素当量剂量指数来定义休克患者早期启动EN的最佳时间,并证明它可能是指导休克患者早期启动EN的更好的潜在指标。除了寻找新的指标来定义和指导休克患者早期启动EN之外,另一个重要的兴趣点可能是使用血管升压药的时间效应。在需要血管升压药的休克患者中,不同的亚组可能需要不同的EN策略,未来应进一步探索不同休克类型患者的最佳营养策略。
表2.休克患者早期EN的研究现状
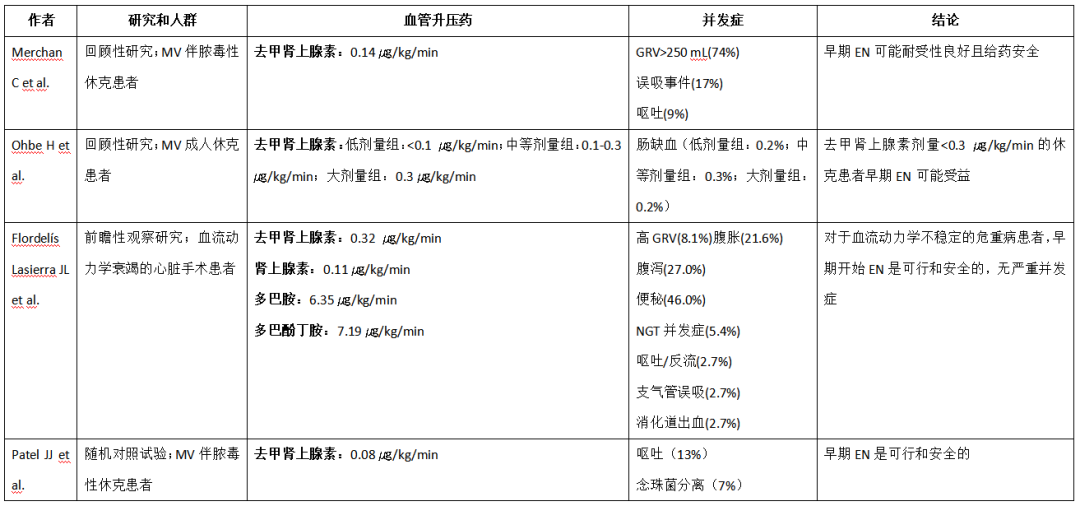
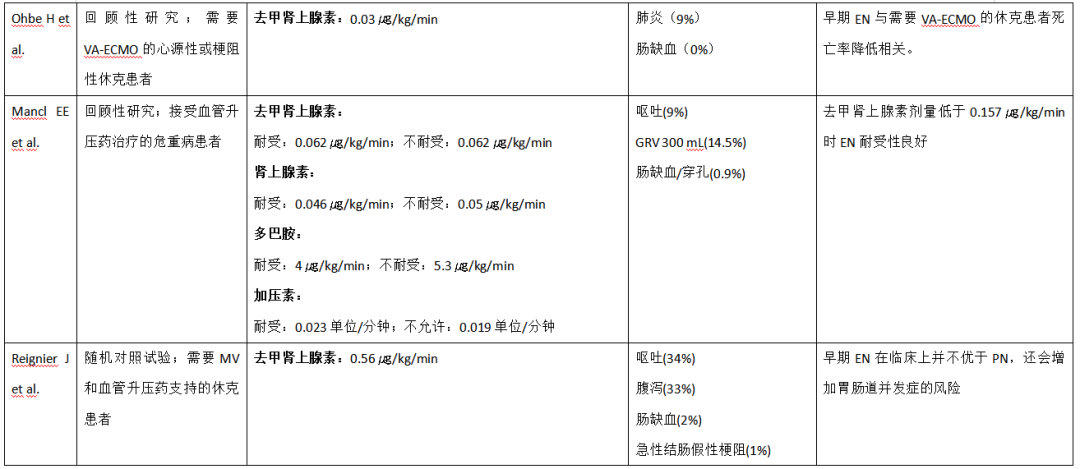
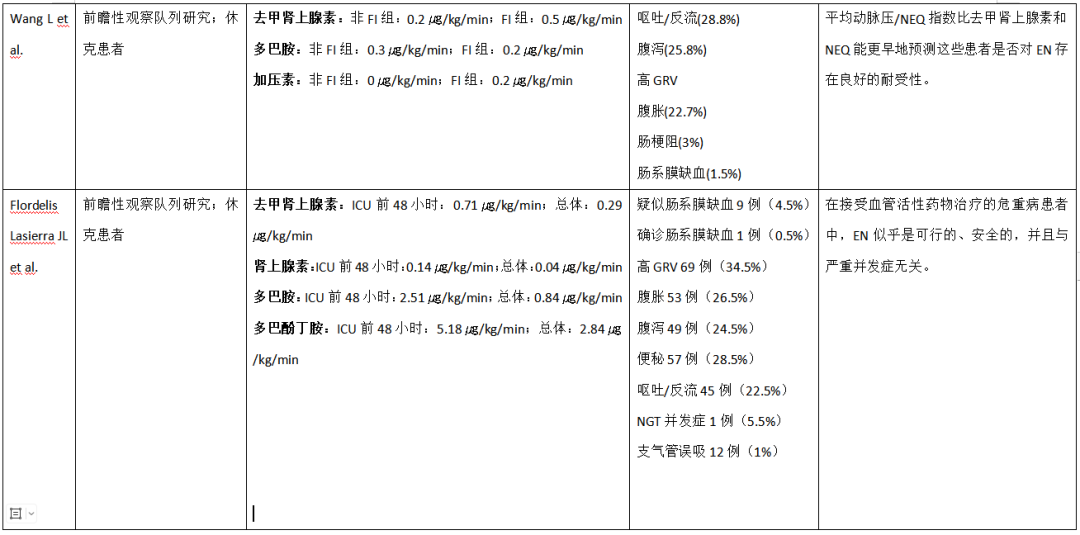

EN,肠内营养;MV,机械通气;GRV,胃残余容积;RCT,随机对照试验;NGT,鼻胃管;PN,肠外营养;FI,喂养不耐受;NEQ,去甲肾上腺素当量剂量;L-NEQ,低NEQ;M-NEQ,中等NEQ;H-NEQ,高NEQ;R-NEQ,NEQ快速上升
7.结论
目前没有足够和确定的证据来阐明启动早期EN的最佳时间;然而,最近的观察性研究表明,早期EN可以安全地启动,这可使危重病患者受益。虽然目前的共识是EN治疗与血管升压药并非互不相容,但也应考虑到血管升压药对胃肠道的复杂作用。对于每个需要血管升压药的休克患者,应仔细权衡早期EN的风险和获益。除血管升压药剂量之外,EN的交付热卡量、疾病的严重程度和营养治疗的途径等因素也影响着休克患者的营养供给。还应考虑到升压药剂量对胃肠循环的时间效应。在血流动力学不稳定的休克患者中,去甲肾上腺素剂量<0.3 ㎍/kg/min可被视为启动EN的安全区,未来可能会有更好的指标来定义EN启动的安全区。未来的研究应该确定休克患者何时可以开始早期EN治疗,以从中受益更多。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#休克# #强心剂# #肠系膜缺血# #早期肠内营养# #儿茶酚胺类#
11