卵巢睾丸间质细胞瘤 1 例
2019-07-17 马彬彬 王辉 实用妇产科杂志
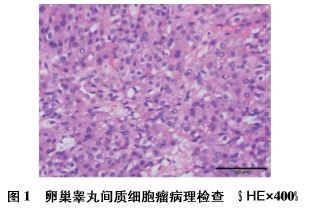
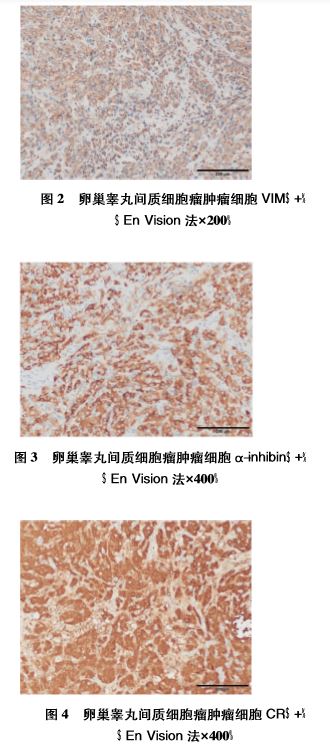
患者, 22 岁,因睾酮升高 7+ 月,磁共振成像( MRI) 提示右 侧附件肿块 2+月,肿块增大 3 天于 2017 年 9 月 21 日入我院妇 科。既往月经规律,末次月经 2017 年 8 月 26 日。已婚, G0P0。 7+月前无明显诱因出现唇周胡须较前浓密伴睾酮持续性升高, 于我院门诊就诊,妇科查体: 外阴、阴道、子宫颈正常,子宫前 位,正常大小,双侧附件区未及异常。经阴道 B 超检
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#睾丸#
70
#细胞瘤#
90