European Radiology:MRI放射组学在直肠癌预后预测中的应用
2024-01-31 shaosai MedSci原创 发表于上海
肿瘤沉积物(TDs)定义为没有残留淋巴结组织的肿瘤结节,常提示结直肠癌的不良预后。
直肠癌是世界上第八大最常见的癌症,每年约有73万个新病例和34万个死亡病例。肿瘤沉积物(TDs)定义为没有残留淋巴结组织的肿瘤结节,常提示结直肠癌的不良预后。结合淋巴结转移(LNM)和TDs患者的预后甚至比只有LNM的患者更差,这强烈表明TDs对预后的影响与LNM的影响是分开的。现阶段,TD是个人治疗决策的最重要因素之一,例如,T1-2N0(I期)直肠癌患者的TD阳性,应作为T1-2N1c(IIIa期)治疗。鉴于TDs的平均发病率约占所有结直肠癌的22%,术前预测TDs对于确定治疗策略至关重要。
目前,TD的诊断仍然取决于手术切除后的病理。基于MRI的原发肿瘤放射组学特征已经达到了预测直肠癌的TDs、肿瘤范围和治疗反应的能力。然而,这些以前的报告只关注瘤内区域,而不包括瘤周区域。肿瘤异质性不仅仅局限于癌细胞,还与肿瘤周围的非恶性和浸润细胞有关,通常被称为微环境。多项研究显示,正是肿瘤细胞与周围微环境之间的相互作用影响了肿瘤的演变和发展。

近日,发表在European Radiology杂志上的一篇研究开发和验证了基于T2WI的从瘤内和瘤周组织进行术前预测TD的放射组学模型,并根据这种基于TD和临床因素的预测模型构建了预测直肠癌患者3年无复发生存(RFS)的预后预测模型。
本项研究纳入了来自两家医院的共208名病理证实的直肠癌患者。研究从T2WI图像中分别提取瘤内和瘤周特征,并使用最小绝对收缩率和选择算子来筛选最有价值的放射组学特征。通过放射组学特征和最具预测性的临床参数建立了临床-放射组学列线图。使用单变量和多变量Cox分析构建了3年无复发生存(RFS)的预后模型。
对于TD来说,在训练队列、测试队列和外部验证队列中,瘤内放射组学模型的接受者操作特征曲线下面积(AUC)分别为0.956、0.823和0.860。在训练队列、测试队列和外部验证队列中,瘤周放射组学模型的AUC分别为0.929、0.906和0.773。在训练队列、测试队列和外部验证队列中,联合瘤内和瘤周放射组学模型的AUC分别为0.976、0.918和0.874。在训练队列、测试队列和外部验证队列中,临床-放射组学提名图的AUC分别为0.989、0.777和0.870。将基于肿瘤内和肿瘤周围放射学特征评分(radscore)的TD和MRI报告的淋巴结转移(LNM)结合起来构建的预后模型在预测3年RFS方面表现良好,在训练队列、测试队列和外部验证队列中AUC分别为0.824、0.865和0.738。
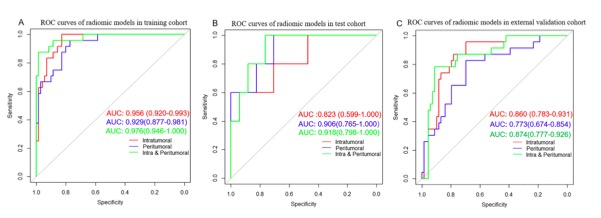
图 在训练队列(A)、测试队列(B)和外部验证队列(C)中,预测直肠癌肿瘤沉积(TD)的瘤内放射学特征评分(radscore)、瘤周radscore以及瘤内和瘤周radscore的接收操作特征曲线
本项研究表明,联合瘤内和瘤周放射组学模型对预测TD显示出良好的性能。其中,将基于Radscore的瘤内和瘤周的TD和MRI报告的LNM结合起来可实现复发风险的准确预测。
原文出处:
Hang Li,Xiao-Li Chen,Huan Liu,et al.MRI-based multiregional radiomics for preoperative prediction of tumor deposit and prognosis in resectable rectal cancer: a bicenter study.DOI:10.1007/s00330-023-09723-9
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#直肠癌# #放射组学#
54
学习了,谢谢分享
47