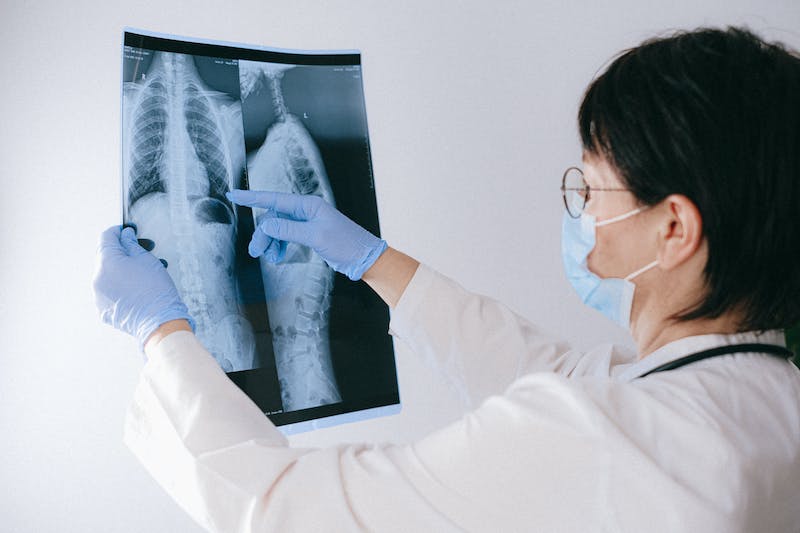
全淋巴和次全淋巴照射
全淋巴照射(total lymphatic irradiation,TLI)通常包括斗篷野+锄形野+盆腔野,在未行脾切除的病例中还应考虑脾照射。次全淋巴照射(subtotal lymphatic irradiation,STLI)可以省略部分受照区域。
受累野照射
受累野照射(involved field radiotherapy,IFRT)定义为仅照射化疗前受累淋巴结的整个淋巴结区域。受累野范围包括所有已知肿瘤的部位和邻近区域,通常根据固定的解剖标志定义边界。Yahalom 等于2002年发表了基于解剖常规定位技术下的受累野设计指南。随着影像诊断和适形放疗技术的发展,受累野照射技术在霍奇金淋巴瘤和侵袭性淋巴瘤中,被更精准的受累淋巴结或受累部位照射所替代。
累及淋巴结/部位照射
2000年以来,放射治疗取得巨大进展,这主要归功于计算机领域和影像学技术的长足发展。医生可以准确定位肿瘤的范围,并通过计算机技术精准地将剂量实施于所需照射的靶区内,同时又能避开需要保护的重要器官。由于单纯化疗后,失败的主要部位仍然位于初始的淋巴结受累部位,Girinsky 等提出,仅需在化疗前淋巴结部位周围加上一圈很小的边界进行照射,就能有效降低疾病复发风险,逐渐形成累及淋巴结/部位照射的概念。
累及淋巴结照射(invoved node radiotherapy,INRT):化疗前充分对肿瘤进行评估,在放射治疗体位下行PET-CT检查,并融合至化疗后放疗的定位CT中,准确照射所有化疗前大体肿瘤位置,即为受累淋巴结照射。这个定义强调两点,一是射野就是化疗前GTV的范围,二是必须有化疗前精确的治疗体位下的PET-CT评估。
累及部位照射(invoved site radiotherapy,ISRT):当没有条件获得精准的治疗前影像时,可以通过适度增大射野来涵盖治疗中的不确定性因素,由此衍生出受累部位照射的概念。在缺乏化疗前治疗体位的精确影像学资料时,可参考化疗前和后的影像学信息,勾画出化疗前肿瘤位置,外放一定边界来补偿这种影像学的不确定性,即为受累部位照射。国际淋巴瘤放疗协作组近期发表指南,指导受累淋巴结/部位照射的靶区勾画。对于结外淋巴瘤,行ISRT时常遵循特有的生物学行为,照射全部的器官或解剖结构。代表的疾病是早期结外NK/T细胞淋巴瘤鼻型的根治性放疗,其照射野要包括影像学可见的临床病灶和邻近区域亚临床病灶,常常要包括整个受累的原发部位或组织结构。
ISRT靶区勾画原则
以下内容主要是对当前最常使用的累及部位靶区勾画原则进行推荐。累及部位照射大致分成结内病变和结外病变照射,靶区勾画存在区别。
ISRT结内病变
目前ISRT作为化疗敏感的非霍奇金淋巴瘤和霍奇金淋巴瘤标准靶区勾画方法。计划需要以CT模拟为基础,融合其他现代显像手段如PET和MRI。ISRT的靶区主要目的是包括初诊时累及的淋巴结。射野包全化疗前或手术前最初的所有可疑受累边界,但排除邻近的正常组织,比如肺、骨、肌肉、肾脏等。化疗前或活检前GTV是勾画CTV的基础。出于对存在疑问的亚临床病灶和对原始肿瘤显像准确性的考虑,可以在设置CTV时,基于临床判断适当扩充边界。对于惰性非霍奇金淋巴瘤,采用单纯放疗时,倾向采用更大的射野。例如,滤泡性淋巴瘤的射野应该较同样受累时的弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)化疗后的射野更大。照射时充分考虑器官运动形成的ITV,之后形成PTV(图1)。

图1 结内累及部位照射靶区勾画流程(参考ILROG指南)
ISRT结外病变
结外病变的射野原则与结内病变类似。但在某些结外器官原发病变中,CTV需要包括整个器官,如胃、唾液腺、甲状腺。在其他的结外器官中,如眼、乳腺、肺、骨、皮肤等,可考虑部分器官照射。多数情况下,不需进行未受累淋巴结的预防照射。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言