Diabetologia:1型糖尿病和非1型糖尿病患者反调节激素的血糖阈值和对低血糖的症状反应
2022-08-12 从医路漫漫 MedSci原创
高胰岛素钳夹被广泛用于研究不同程度的低血糖对逆调节反应的影响,并被用来确定单个成分的激活阈值。

背景:医源性低血糖对大多数1型糖尿病患者来说是一个持续的威胁,由于胰岛素治疗,每周甚至每天都会发生。血糖水平在低血糖范围内的下降会引起分级组织的反调节反应,首先是β细胞抑制胰岛素的产生,然后是激素(胰高血糖素、肾上腺素、去甲肾上腺素、皮质醇和生长激素)的释放,最后是出现(警告)症状以诱导行为反应(即摄入碳水化合物),旨在恢复血糖水平。总体而言,人们普遍认为低血糖首先引起自主神经症状,因此被称为警示症状,然后是神经血糖生成症状,通常被认为反映了大脑中的血糖减少。
高胰岛素钳夹被广泛用于研究不同程度的低血糖对逆调节反应的影响,并被用来确定单个成分的激活阈值。在这种方法中,胰岛素以足以导致血糖水平下降的恒定速度静脉注射,同时进行可变的静脉葡萄糖输注,对照频繁的血糖测量进行滴定,以在预定的葡萄糖平台实现低血糖。在每个平台期,测量反调节激素浓度和症状评分,以确定第一次检测到反应的血糖水平。
虽然据报道是按等级组织的,但发生这些反应的血糖阈值并不是固定的,显示出个体间和个体内的差异,并受到先前暴露于低血糖和高血糖以及年龄和糖尿病病程的影响。此外,1型糖尿病患者无法消除胰岛素、胰高血糖素分泌迟钝、儿茶酚胺能反应降低等因素会影响逆调节激素的每一种成分和症状反应,因此1型糖尿病患者和非1型糖尿病患者的阈值可能不同。1型糖尿病患者的血糖阈值是否与非糖尿病患者不同,仍有待确定。
目的:据报道,对低血糖的生理反调节反应是有层次的,激素反应通常先于症状意识,自主反应先于神经糖反应。为了更准确地比较有或没有1型糖尿病的人之间这些反应的激活阈值,我们对阶梯式高胰岛素血症-低血糖葡萄糖钳夹进行了系统回顾。
方法:在PubMed和EMBASE中进行文献检索。我们纳入了1980年至2018年期间发表的文章,这些文章涉及患有或不患有1型糖尿病的人的高胰岛素血症阶梯式低血糖葡萄糖钳夹。关键的排除标准如下:数据以前发表过;其他患者群体;夹钳不是主要干预手段;以及不充分的夹钳描述。使用区间删失数据的广义logrank检验对反调节激素和/或低血糖症状反应的血糖阈值进行评估和比较,其中区间直接提取或根据研究提供的数据计算。血糖阈值定义为响应超过平均基线测量值或正常血糖控制钳的95%可信区间的血糖水平。因为使用了区间删失数据,我们用中位数和IQR来描述阈值。
结果:共纳入63篇文献,其中37篇文献纳入1型糖尿病患者(n = 55967.4%男性,年龄32.7±10.2岁,身体质量指数23.8±1.4kg/m2)51篇论文纳入了无糖尿病的参与者(n = 73372.4%为男性,年龄31.1±9.2岁,身体质量指数23.6±1.1千克/平方米)。与非糖尿病对照个体相比,在1型糖尿病患者中,肾上腺素(3.8[3.2–4.2]vs 3.4[2.8–3.9 mmol/l])、去甲肾上腺素(3.2[3.2–3.7]vs 3.0[2.8–3.1]mmol/l)、皮质醇(3.5[3.2–4.2])vs 2.8[2.8–3.4]mmol/l)和生长激素的中位数(IQR)血糖阈值类似地,尽管在1型糖尿病患者中,在较低的血糖水平下,出现了自主性(中位数[IQR]3.4[3.4–3.4]vs 3.0[2.8–3.4]mmol/l)和神经糖原性(中位数[IQR]3.4[2.8–N/A]vs 3.0[3.0–3.1]mmol/l)症状反应,但自主性和神经糖原性症状的阈值在每个亚组中没有差异。
表1参与者的基线特征
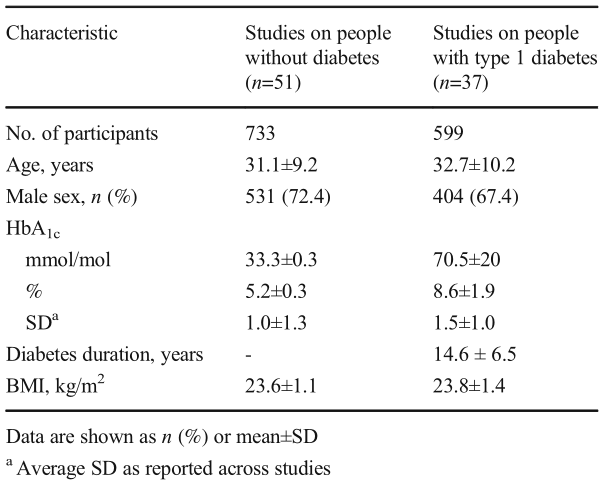
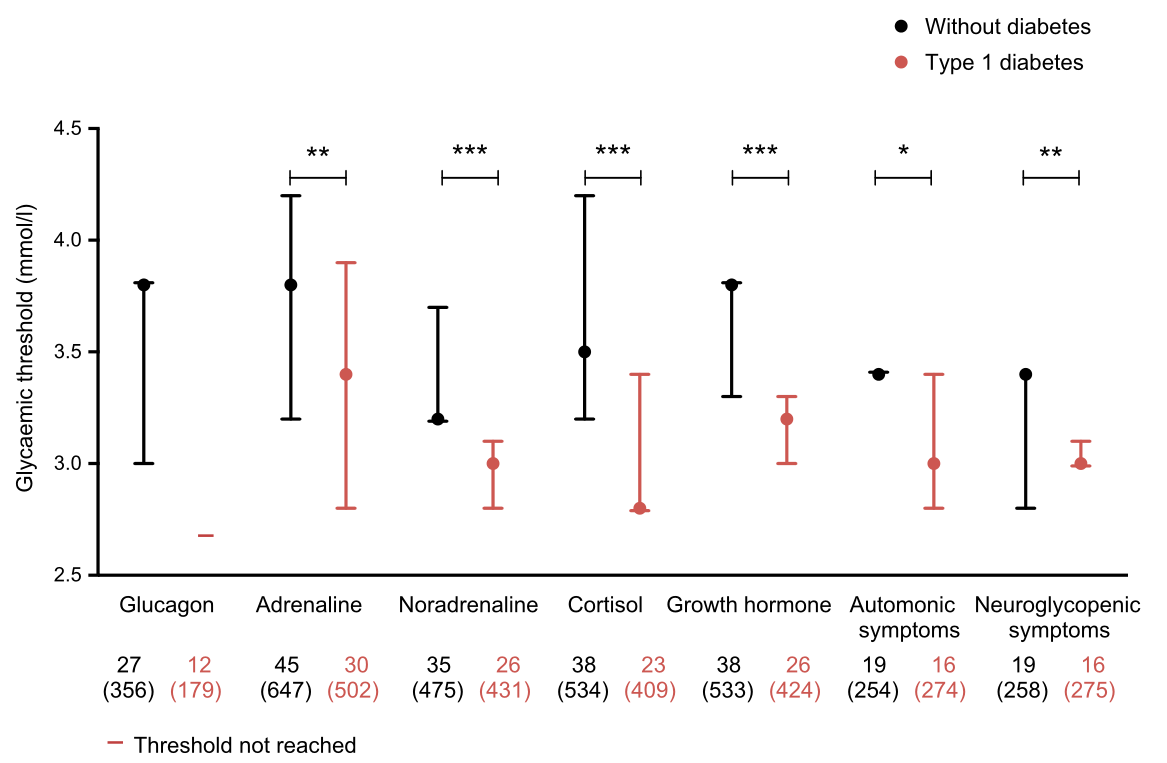
图1患有或不患有1型糖尿病的患者的反调节激素释放和低血糖症状反应的中位数血糖阈值。数据以IQR的中位数表示。X轴下方的数字表示研究(参与者)的数量。*p<0.001,**p<0.01
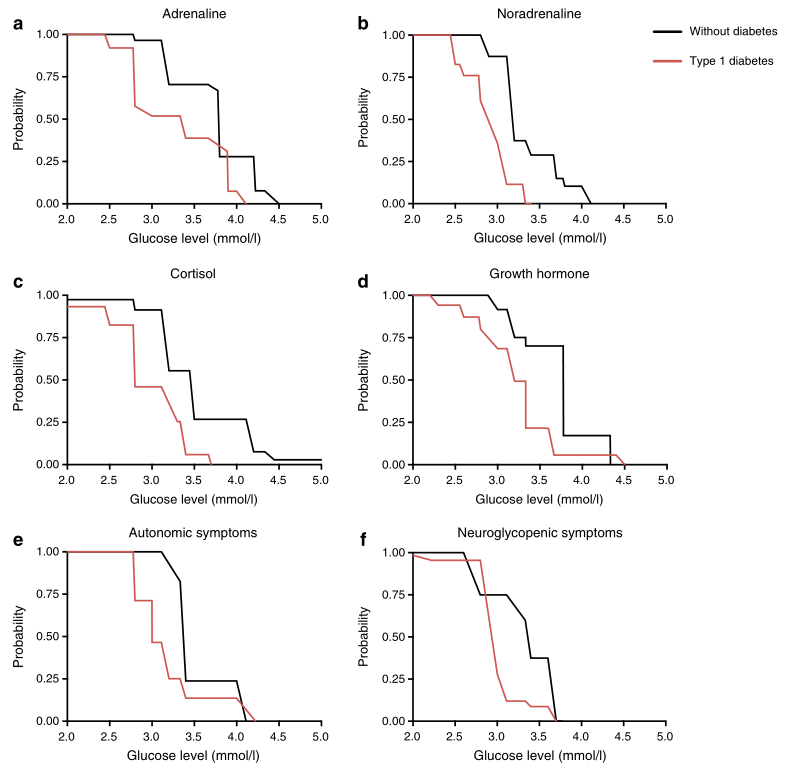
图2肾上腺素(a;p=0.007)、去甲肾上腺素(b;p<0.001)、皮质醇(c;p<0.001)和生长激素(d;p<0.001)释放的血糖阈值,以及诱发自主神经(e;p=0.01)和神经降糖(f;p=0.007)的症状反应显示在非参数互补累积分布曲线(‘生存’曲线)中。P值指的是1型糖尿病患者和非糖尿病患者的曲线与区间删失生存曲线的广义logrank检验的比较。垂直轴上的值表示阈值大于血糖水平轴(水平轴)上的对应值的概率
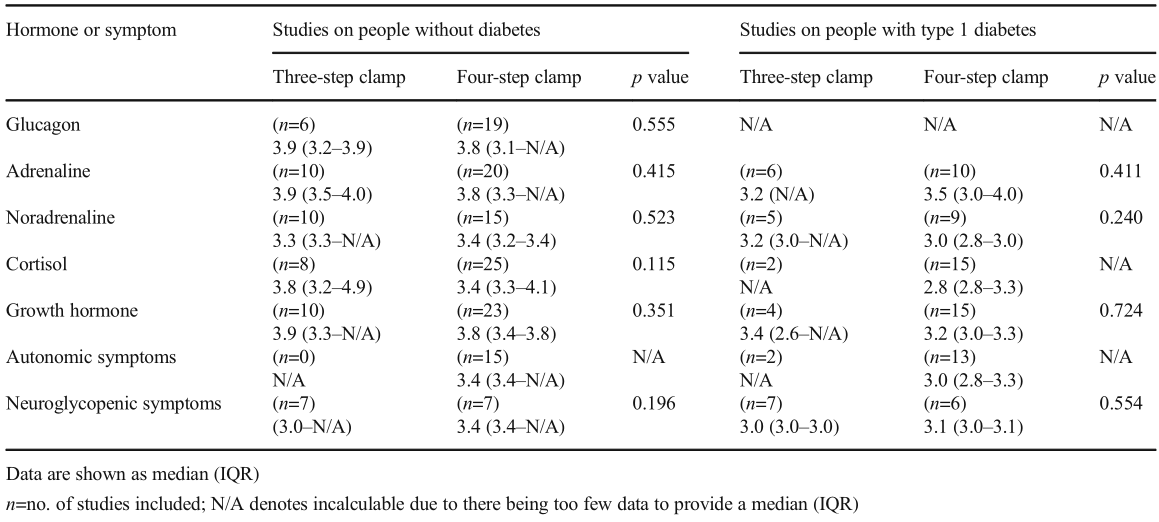
表2患有或不患有1型糖尿病的患者在三步和四步钳夹中对反调节激素或低血糖症状反应的血糖阈值比较(以mmol/l为单位)
结论:与非糖尿病患者相比,1型糖尿病患者在较低的血糖水平下具有反调节激素的血糖阈值和症状反应。自主神经和神经降糖症状反应产生的低血糖水平大致相同。这些文章的方法有相当大的差异,大多数钳夹中的高胰岛素剂量可能会影响反调节反应。
原文出处: Verhulst CEM, Fabricius TW, Teerenstra S,et al.Glycaemic thresholds for counterregulatory hormone and symptom responses to hypoglycaemia in people with and without type 1 diabetes: a systematic review.Diabetologia 2022 Jul 22
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#DIA#
54
#1型糖尿病患者#
60
#BET#
65
#糖尿病患者#
74
#阈值#
66