academic radiology:PET/CT放射组学模型对弥漫性大B细胞淋巴瘤患者的预后预测
2023-09-17 shaosai MedSci原创 发表于上海
来越多的证据表明,基于PET的基线放射组学是DLBCL预后预测的潜力所在。Delta最大标准摄取值(SUVmax)已被研究用于预后预测,但delta放射组学特征尚未被研究。
弥漫性大B细胞淋巴瘤(DLBCL)是侵袭性非霍奇金淋巴瘤(NHL)中最常见的组织学亚型,约占发达地区所有NHL的25%。现阶段,18-氟脱氧葡萄糖(18F-FDG)正电子发射断层扫描与计算机断层扫描(PET/CT)已广泛用于DLBCL的初始分期和治疗结束(EoT)反应评估。DLBCL在标准治疗下有可能被治愈。然而,这些患者中多达三分之一在一线治疗后出现进展或复发,尤其是在治疗后的头两年最为常见。因此,及时发现和早期补充治疗会改善高风险进展或复发患者的预后。基于单一时间点的信息,如基线的国际预后指数(IPI)和治疗后评估的多维尔评分(DS)对这些患者的识别是十分有限的。对于基线PET/CT预后价值,如代谢性肿瘤体积(MTV)等定量PET参数已被证明对DLBCL的结果有重要的预测价值。
然而,MTV并不包括纹理和形状特征。对于EoT PET/CT评估,DS已被采用为PET评估的主要标准,其中DS 1至DS 3被认为是完全代谢反应,DS 4至DS 5被认为是不完全代谢反应。虽然DS量表易于使用,但其只利用了简单的图像信息,在DS4和DS5的定义上是模糊的。因此,建立一个更准确的预后标志物对于识别高风险的进展或复发的患者至关重要。
人眼只能识别PET图像中的有限信息,而放射组学可以识别定量的特征,可以改善DLBCL的预后预测。越来越多的证据表明,基于PET的基线放射组学是DLBCL预后预测的潜力所在。Delta最大标准摄取值(SUVmax)已被研究用于预后预测,但delta放射组学特征尚未被研究。同时,来自基线PET、EoT PET、delta PET和当前预后评分系统的放射组学特征在临床实践中尚未成功整合。
近日,发表在academic radiology杂志的一项研究评估了基线、EoT和delta定量放射组学特征与目前使用的IPI和DS量表相比对DLBCL患者预后评估的附加价值。
研究回顾性地收集了271张DLBCL的18F-FDG PET图像,并随机分为训练(n=190)和测试数据集(n=81)。对所有可见的病变都进行了注释,并提取了基线、治疗结束(EoT)和delta PET放射组学特征。构建IPI模型、基线临床模型组(MG)、DS模型、联合临床MG、基于PET的放射组学MG和联合MG,以预测2年进展时间(2Y-TTP)。对于每个模型,根据三种标准化方法、20个特征、4种特征选择方法和7个分类器,进行交叉组合法并生成1680个候选模型。获得最高AUC的模型被选为每个器官的最佳模型。进一步进行了Cox回归分析。
在测试集中,与IPI模型、最佳基线临床模型、DS模型、最佳联合临床模型和最佳基于PET的放射组学模型相比,最佳联合模型显示出更好的鉴别能力(AUC 0.898 vs. 0.584, 0.695, 0.756, 0.824, 0.832; p < 0.001, 0.014, 0.018, 0.152, 0.042)。在预测进展-无生存期方面,联合模型优于其他模型(C-指数:0.853 vs. 0.568、0.666、0.753、0.808、0.814,分别)。
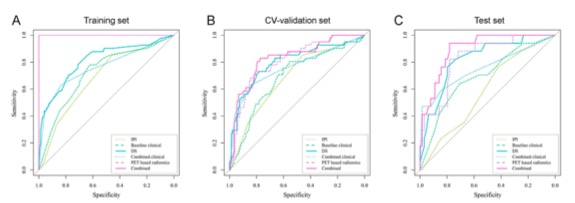
图 不同模型在训练、交叉验证(CV)验证和测试集中的ROC曲线的比较
本项研究构建了一个用于识别一线治疗后进展或复发高风险患者的联合模型,且该模型的预测效果优于IPI和DS评估。
原文出处:
Yingpu Cui,Yongluo Jiang,Xi Deng,et al.18F-FDG PET-Based Combined Baseline and End-Of-Treatment Radiomics Model Improves the Prognosis Prediction in Diffuse Large B Cell Lymphoma After First-Line Therapy.DOI:10.1016/j.acra.2022.10.011
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言