血栓与恶性肿瘤:祸不单行,更需见微知著
2018-12-21 费金韬, 郑博 MedSci
作者:费金韬, 郑博 北京大学第一医院150年前,法国著名医学家Trousseau在自己的讲座中提到,“很久以来我都在关注恶性肿瘤患者出现四肢痛性水肿的几率,发现四肢痛性水肿经常与恶性肿瘤并发,从那时起,我开始留意痛性水肿患者的尸检,在很多尸体中都发现了生前不曾确诊的内脏恶性肿瘤”。造化弄人,不久后Trousseau本人也出现了左下肢“痛性水肿”,他准确地向友人预言了自己罹患恶性肿瘤
作者:费金韬, 郑博 北京大学第一医院
150年前,法国著名医学家Trousseau在自己的讲座中提到,“很久以来我都在关注恶性肿瘤患者出现四肢痛性水肿的几率,发现四肢痛性水肿经常与恶性肿瘤并发,从那时起,我开始留意痛性水肿患者的尸检,在很多尸体中都发现了生前不曾确诊的内脏恶性肿瘤”。造化弄人,不久后Trousseau本人也出现了左下肢“痛性水肿”,他准确地向友人预言了自己罹患恶性肿瘤,并在半年后死于胃癌。此后,与恶性肿瘤相伴的血栓便被命名为Trousseau综合征。

图1 发现恶性肿瘤与血栓关联的Armand Trousseau医生
150年后的今天,我们发现不仅静脉血栓,动脉血栓、非细菌性血栓性心内膜炎(恶性肿瘤是最常见的病因,其次是系统性红斑狼疮)、血栓性微血管病(TMA)、弥漫性血管内凝血(DIC)等血栓事件均与恶性肿瘤相关。目前,我们认为恶性肿瘤导致静脉血栓的原因主要有高凝状态(比如肿瘤细胞可能会分泌组织因子)、血管壁损伤与静脉受肿瘤的直接压迫。
静脉血栓患者的恶性肿瘤风险
在所有静脉血栓的患者中,大约有20%合并有恶性肿瘤,远远高于恶性肿瘤在普通人群中的比例。
那么,不明原因静脉血栓的患者有多大比例可以找到恶性肿瘤?最早在1951年,《内科学年鉴》上就有研究评估了88名不明原因静脉血栓的患者,最终6%的患者发现恶性肿瘤。后来的多项研究发现,这类患者1年内恶性肿瘤风险大概在4%~10%之间。
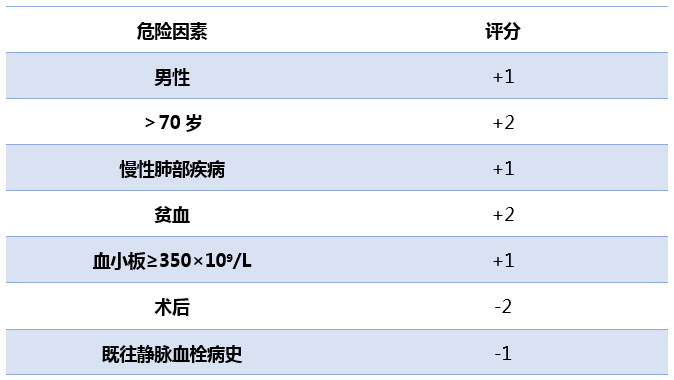
不过对于不同临床特点的患者,风险存在较大不同。年龄是公认的危险因素,根据2017年《内科学年鉴》上的一篇荟萃分析,≥50岁的不明原因静脉血栓患者存在恶性肿瘤风险约为<50岁者的6.7倍。另外,比如静脉血栓反复发生、吸烟、门静脉血栓、非细菌性血栓性心内膜炎等,也与较高的肿瘤风险有关。去年,有研究者根据RIETE研究的结果开发出了评分系统,≤2分时恶性肿瘤风险为5.8%,≥3分时恶性肿瘤风险为12%,不过尚未得到广泛验证。
表1 RIETE预测评分
不明原因静脉血栓患者需要筛查恶性肿瘤吗?
对于静脉血栓的患者,我们需要常规对患者进行肿瘤筛查吗?需要筛查到什么程度?
2015年发表在NEJM上的SOME研究共纳入845名不明原因静脉血栓的患者,将患者分为常规筛查组(病史查体、血常规、血生化、胸片)和强化筛查组(常规筛查+腹盆部增强CT)。随访1年,最终3.9%的患者被诊断为恶性肿瘤,两种筛查手段的筛查漏诊率无差异(均为25%左右)。
最近刚发表的Cochrane荟萃分析汇总了此前共4项研究,2项研究对比是否使用CT筛查,另2项研究对比是否使用PET-CT筛查,认为强化筛查可能会将恶性肿瘤的发现时间提前(1个月 vs. 11.6个月),但并不能增加诊断率,诊断时间的提前也尚未发现临床获益。
尽管对所有不明原因静脉血栓的患者都进行强化筛查并没有发现获益,但是由于不同人群出现恶性肿瘤的风险本身不同,因而尚不能全盘否定强化筛查方案。
对于静脉血栓的患者,无论高危低危,一般的肿瘤筛查应该常规进行,比如仔细回顾病史、查体(包括肛门指诊与女性盆腔检查)、常规的抽血化验、便潜血、尿常规、胸片等,这些对于肿瘤低危患者已经足够了;而对于肿瘤高危的患者,应该筛查到什么程度尚存在争议,可行的筛查方案有局部CT、胃肠镜、乳腺X片、肿瘤标志物、PET-CT等,根据恶性肿瘤风险和可能位置来具体分析。
由于D-二聚体是凝血激活的有力证据,对于没有血栓证据但D-二聚体异常升高的患者,也需要警惕肿瘤的可能性。
恶性肿瘤患者的静脉血栓风险
恶性肿瘤患者发生静脉血栓的风险大约为健康人群的4~7倍。根据恶性肿瘤部位、转移程度、治疗方式不同,每年有0.5%~20%的恶性肿瘤患者会罹患静脉血栓。
静脉血栓的存在会使恶性肿瘤患者的死亡风险升高2~6倍,是恶性肿瘤患者的第二大死因,也是恶性肿瘤患者手术后30天内的第一大死因,但实际上目前对于血栓的预防还远远不够。
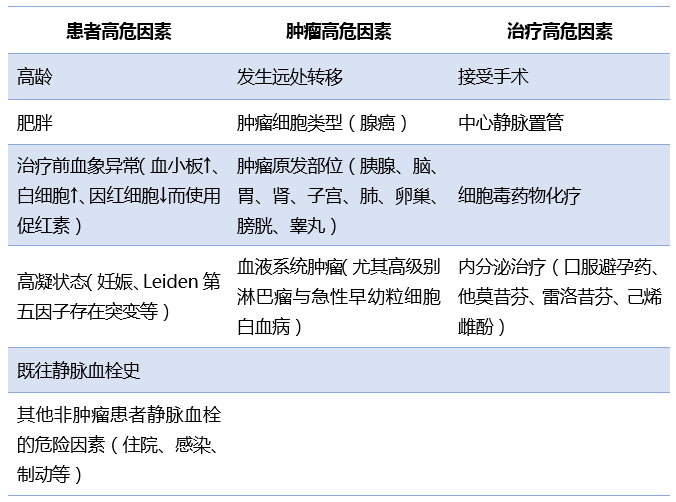
根据患者因素、肿瘤因素与治疗因素,我们可以评估患者发生静脉血栓的风险。
表2 恶性肿瘤患者高危血栓因素
目前开发出的恶性肿瘤患者静脉血栓风险Khorana评分已经得到较多外部验证,较为可信。0分为低危(短期血栓风险0.3%~1.5%),1~2分为中危(短期血栓风险1.8%~4.8%),≥3分为高危(短期血栓风险6.7%~12.9%)。
表3 Khorana评分

如何发现血栓?
深静脉血栓(DVT)最常见的症状是不对称肢体水肿(80%)、疼痛(75%)和皮肤红斑(26%)。如果出现了高度怀疑深静脉血栓的证据,由于恶性肿瘤患者本身血栓风险就很高,可以不等待影像学结果即开始抗凝。
彩色多普勒超声是发现深静脉血栓的可靠方法,通过评估静脉的可压缩性与血流速度来发现血栓,可压缩性比血流速度更为可靠。不过彩色多普勒超声对于深在的静脉评估困难(比如骨盆、髂、近端锁骨下、腔静脉,还有中心静脉置管的近心端),准确性受操作者影响大。如果临床高度怀疑但超声阴性或评估困难,可以进行增强CT或MRI平扫检查。现在已经非常少使用侵入性静脉造影检查了——尽管这才是金标准。
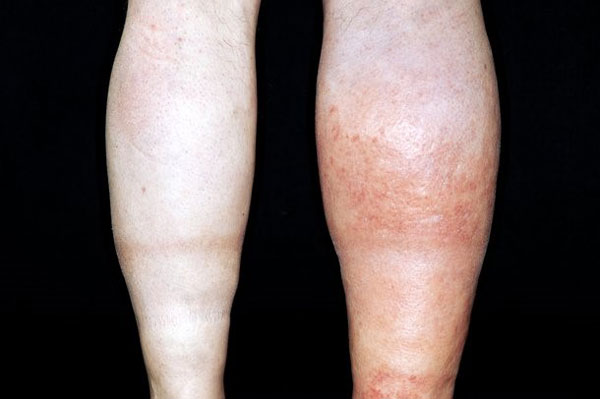
图2 深静脉血栓的不对称肿胀伴红斑
浅表静脉血栓(SVT)主要表现为沿浅表静脉走行的疼痛、压痛、红斑、条索状硬化,出现症状的比例较深静脉血栓高。
尽管不像深静脉血栓一样存在巨大隐患,但浅表静脉血栓往往与深静脉血栓并存,也可以在深浅静脉交汇处发展成为深静脉血栓。
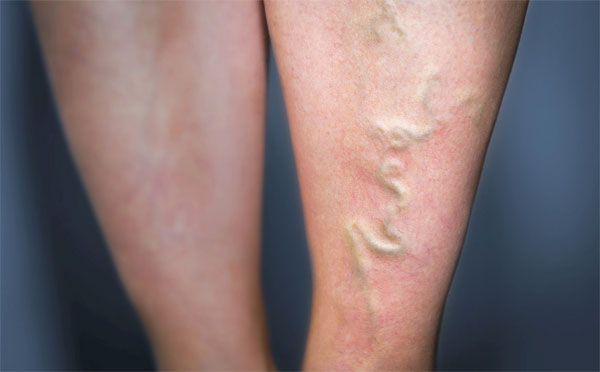
图3 浅表静脉血栓的条索状硬化
内脏静脉血栓(SPVT)大概有一半发生在多处内脏静脉,另一半仅累及单一静脉,最常见的是门静脉。急性内脏静脉血栓可能出现腹痛、腹水、肝肿大、消化道症状,如果出现发热、腹膜刺激征等则提示很可能已经出现肠坏死。
慢性内脏静脉血栓的症状较急性更轻微,比如慢性肠系膜静脉血栓可能出现体重下降、腹胀、餐后腹痛,慢性门脉血栓导致的门脉高压可能导致脾大、食管胃底静脉曲张、上消化道出血。
怀疑肝静脉/门静脉血栓的患者初始评估可以选择多普勒超声,而增强CT与MRI可以提供是否存在肠缺血、是否存在血管结构异常等更多信息。怀疑肠系膜静脉血栓的患者使用超声可能会受肠气影响,增强CT评估更为合理。如果在影像中发现门脉形成海绵状血管瘤,更支持血栓呈慢性过程。
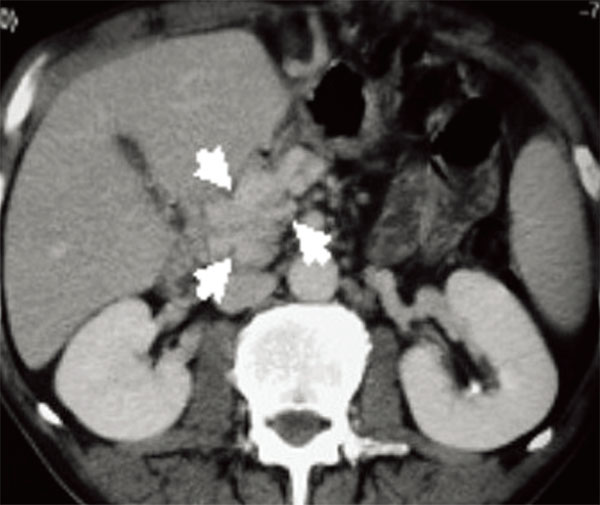
图4 门脉海绵状血管瘤
肺栓塞的症状大家都很熟悉,最常见的是呼吸困难(85%)、胸痛(40%,主要是胸膜性胸痛)、呼吸急促(29%),还有咳嗽、低氧、心动过速等,咯血并不常见。肺栓塞患者大约50%~70%影像学检查可见深静脉血栓。
增强CT是怀疑肺栓塞时的首选检查,如果患者存在增强CT禁忌也可以选择肺通气灌注扫描,但敏感性不如增强CT。肺血管造影现在很少为明确肺栓塞使用,更多情况下用于介入治疗。胸片与心电图对肺栓塞的诊断用处不大,但胸片可以协助解释肺通气灌注扫描结果,心电图中右室压力升高与胸前导联T波倒置可能存在一点提示意义。
什么情况下需要抗凝或不能抗凝?
对于住院治疗的活动性肿瘤患者,即存在抗凝适应证,原则上除存在禁忌证外都需要预防性抗凝治疗。
而对于院外治疗患者,如果刚在医院接受过腹部或骨盆的手术治疗,至少应该在术后4周内预防性抗凝;若仅接受药物治疗,暂时不支持常规预防性抗凝(除某些特殊的多发性骨髓瘤患者)。
浅静脉血栓以解决不适的对症治疗为主,如果不适持续进展或者血栓靠近大腿近端的深静脉系统,需要考虑抗凝≥6周。
深静脉血栓、内脏静脉血栓和肺栓塞除存在禁忌证外均需抗凝治疗,部分患者需要溶栓或手术治疗。
导管相关血栓,最重要的是权衡利弊后拔除导管,或者适当情况下可以考虑局部溶栓。
根据NCCN最新的恶性肿瘤患者抗凝指南,抗凝禁忌证如下。
绝对禁忌证:
➤近期中枢神经系统出血,中枢神经系统转移伴出血
➤24小时内输注≥2单位红细胞的出血
相对禁忌证:
➤>48小时的显性慢性出血
➤血小板<50×10⁹/L
➤疾病或药物所致的严重血小板功能不良
➤近期高出血风险手术
➤凝血功能障碍
➤跌倒高危
➤硬膜外麻醉/腰椎穿刺
➤椎管的疼痛介入性操作
➤肿瘤中枢神经系统转移
➤长期抗血小板治疗
抗凝治疗怎样选择?
低分子肝素,无论是急性期起始抗凝或维持抗凝都是最佳选择。因为根据既往研究来看,低分子肝素的抗凝效果与出血风险平衡地最好。
磺达肝癸钠目前证据较少,不过半衰期更长,可以每日使用1次,并且导致肝素诱导性血小板减少(HIT)的风险极低。不过,与低分子肝素相同,需要考虑患者肾功能,在老年或体重较轻的患者中须谨慎使用。
普通肝素在严重肾功能不全时可以选择,但需要注意HIT的风险。
华法林可以作为长期抗栓治疗的选择,尤其是患者肾功能不全时。需注意起始与其他抗凝剂重叠。华法林抗凝效果在不同患者中变异较大,需要监测。
尽管口服Xa因子拮抗剂(利伐沙班、阿哌沙班、依度沙班)在一般肺栓塞患者中效果得到肯定,但目前在肿瘤患者中的证据太少,根据NCCN目前的指南,不推荐使用。达比加群也因为同样的理由不推荐用于肿瘤患者抗凝。不过如果患者拒绝其他抗凝药物,可以试用这些新型口服抗凝药,因为证据显示应用新型口服抗凝药还是比不抗凝要好。
除药物外,下肢加压驱动也可以减少深静脉血栓的风险,并且还不会增加出血风险。如果存在抗凝绝对禁忌证,使用静脉滤器可以减少肺栓塞的风险,但却会增加下肢深静脉血栓风险。
抗栓的持续时间与非肿瘤患者类似,推荐至少3个月,如果血栓与导管相关则至少抗凝至导管拔除且足够3个月。至于3个月后的什么时间停止抗凝,目前还没有定论,可以根据患者血栓/出血相对风险来权衡决定。
参考文献:
[1] Merli G , Weitz H . Venous Thrombosis and Cancer: What Would Dr. Trousseau Teach Today?[J]. Annals of Internal Medicine, 2017.
[2] Young A , Chapman O , Connor C , et al. Thrombosis and cancer[J]. Nature Reviews Clinical Oncology, 2012, 9(8): 437-49.
[3] Carrier M , Lazo-Langner A , Shivakumar S . Screening for Occult Cancer in Unprovoked Venous Thromboembolism[J]. Journal of Vascular Surgery, 2015, 62(6): 1679.
[4] Ihaddadene R , Corsi D J , Lazo-Langner A , et al. Risk factors predictive of occult cancer detection in patients with unprovoked venous thromboembolism[J]. Blood, 2016, 127(16): 2035-2037.
[5] Ihaddadene R , Corsi D J , Lazo-Langner A , et al. Risk factors predictive of occult cancer detection in patients with unprovoked venous thromboembolism[J]. Blood, 2016, 127(16): 2035-2037.
[6] Robertson L , Yeoh S E , Stansby G , et al. Effect of testing for cancer on cancer- and venous thromboembolism (VTE)-related mortality and morbidity in people with unprovoked VTE[J]. Cochrane Database of Systematic Reviews, 2017.
[7] Khorana A A , Carrier M , Garcia D A , et al. Guidance for the prevention and treatment of cancer-associated venous thromboembolism[J]. J Thromb Thrombolysis, 2016.
[8] Streiff M B, Holmstrom B, Angelini D, et al. NCCN Guidelines Insights: Cancer-Associated Venous Thromboembolic Disease, Version 2.2018[J]. Journal of the National Comprehensive Cancer Network, 2018, 16(11): 1289-1303.
[9] Iftikhar M N , Hussain M , Kaushik V , et al. Portal Vein Thrombosis and Cavernoma Formation in a Patient With Small Vessel Vasculitis[J]. Journal of Medical Cases, 2015, 6(10): 447-449.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








学习了,涨知识了!
97
学习了,涨知识了!
101
学习了,涨知识了!
107