J Thorac Oncol:NSCLC脑转移∣一文掌握现阶段WBRT的地位和应用
2017-07-29 wrangx 肿瘤资讯
目前WBRT受到质疑,但不能否认其的重要性。在有效药物涌现和SRS适应症扩大形势下,如何把握WBRT?JTO 2017年7月18日在线发表法国学者Loganadane综述,全面剖析当下WBRT在NSCLC脑转移的适用范围。 介绍 初诊和疾病进程中NSCLC脑转移发生率分别为22%和40%。随着影像学发展和药物疗效的提高,脑转移发生率不断增加。脑转移预后差造成重要的神经功能损害,过去手术和/
目前WBRT受到质疑,但不能否认其的重要性。在有效药物涌现和SRS适应症扩大形势下,如何把握WBRT?JTO 2017年7月18日在线发表法国学者Loganadane综述,全面剖析当下WBRT在NSCLC脑转移的适用范围。
介绍
初诊和疾病进程中NSCLC脑转移发生率分别为22%和40%。随着影像学发展和药物疗效的提高,脑转移发生率不断增加。脑转移预后差造成重要的神经功能损害,过去手术和/或全脑放疗(WBRT)是主要的局部治疗手段。近期WBRT受到质疑,而立体定向放疗(SRS)认可度在增加,靶向药物和免疫治疗受到关注。Ⅳ期NSCLC生存期延长使人们重视脑放疗远期毒性,但在合适患者WBRT仍发挥作用。本综述重新评价在当下NSCLC治疗中WBRT的作用。
WBRT适应症
不合适SRS和/或手术
依据预后因素(年龄、KPS评分、颅外转移及脑转移数目)建立预后评分系统DS-GPA和RPA(未纳入脑转移数目但纳入原发肿瘤控制),NSCLC脑转移中位OS 3~14.8个月。预后评分系统有助于治疗决策,局部治疗更适用于预后好患者。WBRT常做为多发脑转移不适合SRS和/或手术患者的首选方法,WBRT可改善具有神经系统症状患者QOL,且较最佳支持治疗改善生存期。
改善生存这一结论一直未得到前瞻性研究的验证,直至Ⅲ期非劣效QUARTZ试验公布。该研究纳入包括NSCLC在内患者538例,地塞米松联合或不联合WBRT,首要研究终点质量调整寿命年(QALYs),患者可接受系统治疗但未报道具体细节。结论为WBRT未改善QALYs,最佳支持治疗组为41.7天,而WBRT组为46.4天,两组OS和QOL亦无差异。QUARTZ研究中位OS仅为9周,说明纳入大量预后差病人,RPA Ⅲ级超过三分之一,该部分人群不能从WBRT中获益。多因素分析,年龄<60岁、KPS≥70分、无颅外转移灶和原发灶控制(RPAⅠ级和DS-GPA评分良好)是预后好因素,但因研究设计除年龄后其他因素无统计学差异。据QUARTZ研究,GPA≥1.5分或RPA Ⅰ级NSCLC患者WBRT是有效治疗选择,中位OS 5.5个月。
SRS后辅助WBRT
SRS是预后好、体积有限脑转移常用治疗方式。单独SRS脑转移灶数目可扩大至5~10个。前瞻性非随机研究,2~4个病灶较5~10个在OS、颅内肿瘤控制、神经症状恶化、脑白质病等方面无差异。SRS对比WBRT治疗4~10个脑转移RCT(NCT02353000)正在进行。除单发脑转移且联合WBRT治疗外,SRS并未改善生存。Ⅲ期随机RTOG9508研究(n=333,肺癌占63%)对比WBRT±SRS,单发脑转移WBRT+SRS和WBRT中位OS6.5个月对比4.9个月(P=0.0393)。
四项随机研究评价在数目有限脑转移中辅助WBRT的作用。四项研究一致性显示SRS+WBRT颅内失败率下降,单独SRS中枢神经系统(CNS)肿瘤失败率高(50~76%对比15~47%),但是WBRT颅内控制优势未转化为OS获益,且造成神经认知功能障碍。有两项研究WBRT加入使OS受损,其中Alliance试验纳入1~3个脑转移患者(n=213,肺癌占68%),随机分入SRS±WBRT,治疗接受3个月后SRS组较SRS+WBRT组认知障碍发生率低(63.5%对比91.7%),12个月时联合组颅内控制率高(85%对比50%)但而OS无差异。ASTRO对辅助WBRT持保留意见。这几项研究局限性:一,多数患者死于全身进展或其他原因,不利于脑放疗的生存分析;二, SRS组中后续12~33%患者接受WBRT(或再次SRS,及更有效药物),使SRS组生存获益增加;三,预后好患者WBRT+SRS可获益,JROSG 99-1研究二次分析,DS-GPA2.5~4分患者SRS+WBRT较SRS治疗OS延长(16.7个月对比10.6个月,P=0.04);四,肿瘤部位不一致,驱动基因信息不明。
术后放疗
单发脑转移术后WBRT的随机研究(n=95,肺癌60例),WBRT组49例而观察组46例,术后放疗可降低颅内复发率(10%对比46%),WBRT组神经系统相关死亡下降但OS无差异。
尽管缺乏高级别证据,SRS广泛用于术后放疗。2016ASTRO年会,1~4个脑转移,手术切除1个病灶后随机分入SRS或WBRT,单发脑转移占77%,肺癌占59%,随访15.6个月,两组中位OS11.5个月和11.8个月无差异。6个月时WBRT组认知障碍更明显(85.7%对比53.8%)。颅内控制率方面WBRT更优,WBRT组6个月和12个月颅内控制率90.0%和78.6%,SRS组为74.0%和54.7%(P<0.01),但QOL方面SRS组更高。需评价在手术切除脑病灶后高复发风险患者中WBRT的作用,特别是死于颅内进展者。单中心研究(n=528),在预后好(DS GPA >2.5)患者中,接受三种治疗方式(手术+SRS+WBRT)较手术+SRS或SRS,中位OS明显延长。
预防性脑照射(PCI)
颅外肿瘤负荷低而颅内微转移者可能从WBRT中获益。在局部晚期NSCLC中近期有2项研究评价PCI的作用,PCI后脑转移发生率均下降但对生存无影响。RTOG0214纳入Ⅲ期NSCLC局部治疗无进展患者,随机分为PCI或观察组,两组脑转移发生率分别为7.7%和18%(P=0.004),但生存无获益。1年后PCI组记忆力下降下降但MMSE及QOL无变化。纳入手术切除IIIA-N2期观察性研究,PCI后5年脑转移发生率20.3%,未PCI则为49.9%(HR=0.28,P<0.001),PCI组DFS延长(28.5个月对比21.5个月)但未改善OS(31.2个月对比27.4个月)。NVALT-11试验评价PCI作用,首要终点PCI减低24个月时症状性脑转移发生,纳入175例,随访48.5个月,症状性脑转移PCI组和对照组发生率4.6%和28.4%(P<0.01),中位OS 24.2个月和21.9个月(p=0.52)。
PCI可改善SCLC的生存,特别是化疗后CR患者,但多数只是证明PCI可降低脑转移发生率。鉴于SCLC脑转移风险高,对于理论上脑转移高风险NSCLC可考虑PCI(如年轻女性、腺癌、N分期较晚)。
WBRT联合系统治疗
驱动基因阳性
EGFR突变和ALK融合肺腺癌较野生型自然病史和预后不同。纳入新诊断NSCLC脑转移(n=2186),分析EGFR和ALK预后价值,在GPA四个因素基础加上EGFR或ALK改变,构成肺-分子GPA评分。整组患者中位OS12个月,而肺-分子GPA3.5~4分者中位OS接近4年。
EGFR或ALK阳性NSCLC更容易出现脑转移,与生存期延长有关,对生存超过5年患者,脑转移发生率为52.9%。一代EGFR或ALK抑制剂对脑转移有效率不高,较高颅内失败率与血脑屏障通透性差及耐药有关,多中心回顾性研究,一线使用EGFR-TKI而推迟放疗(SRS或WBRT)与预后差相关。回顾性分析克唑替尼随机研究中脑转移的数据,一开始放疗较延迟放疗中位至颅内进展时间延长(13.2个月对比7个月)。仅TKI治疗而未放疗治疗失败首发部位常为CNS,接受放疗(WBRT或SRS)和克唑替尼治疗90例患者中位OS49.5个月。
二代/三代ALK抑制剂CNS通透性增加,新一代TKI可能改变对脑局部治疗需求。2017年ASCO公布重磅ALEX研究,较克唑替尼,艾乐替尼明显延长至颅内进展时间(HR0.16),颅内进展率12%和45%,12个月累积CNS进展发生率艾乐替尼组和克唑替尼组分别为9.4%对比41.4%,中位颅内持续缓解时间为17.3个月对比5.5个月,颅内有效率分别为59%和26%,CR率分别为45%和9%。故一线艾乐替尼治疗ALK阳性NSCLC可推迟WBRT介入时间。WBRT与TKI是否有协同效应的临床试验正在进行(NCT01518621 or NCT02714010)。
驱动基因阴性
无症状多发脑转移给予一线化疗,颅内有效率较颅外略低或相似,可推迟或省略WBRT。多种化疗方案与WBRT联合治疗NSCLC脑转移,结果不满意。替莫唑胺联合WBRT在NSCLC上有争议,尽管有研究报道有效率高且毒性有限,但提前终止的Ⅲ期RTOG 0302试验显示为负性作用。
免疫检查点抑制剂治疗NSCLC脑转移有效。Ⅱ期研究帕姆单抗颅内有效率33%(6/18),但因神经系统症状恶化导致纳武单抗治疗中断(58%,7/12),原因可能为假进展或快速进展。WBRT是抑制还是增强免疫治疗CNS活性还不明确。
结论
SRS的适应症在扩大而WBRT应用在缩小,但WBRT仍是选择性多发性脑转移患者的重要治疗手段(见下图,WBRT在NSCLC应用范围)。
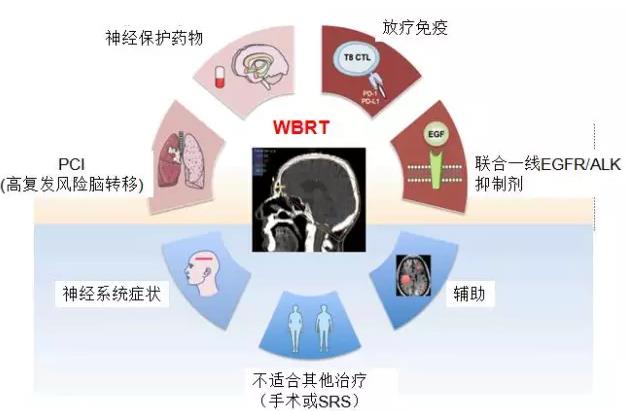 WBRT可用于症状性多发脑转移(病灶≥3cm或小多发转移总体积>20cc)、DS-GPA>1.5分/RPAⅠ或Ⅱ级病人。驱动基因阴性患者,WBRT主要适应症为具有神经系统症状、一线化疗后/期间进展。驱动基因阳性者,WBRT或SRS可推迟,但要密切随访(2~3个月一次脑核磁)。SRS治疗肿瘤有残留或体积较大可考虑辅助WBRT。选择性保护器官可降低WBRT的毒性。随着药物研发,未来WBRT的地位仍会改变。
WBRT可用于症状性多发脑转移(病灶≥3cm或小多发转移总体积>20cc)、DS-GPA>1.5分/RPAⅠ或Ⅱ级病人。驱动基因阴性患者,WBRT主要适应症为具有神经系统症状、一线化疗后/期间进展。驱动基因阳性者,WBRT或SRS可推迟,但要密切随访(2~3个月一次脑核磁)。SRS治疗肿瘤有残留或体积较大可考虑辅助WBRT。选择性保护器官可降低WBRT的毒性。随着药物研发,未来WBRT的地位仍会改变。
原始出处:
Loganadane G, Hendriks L, et al. The current role of whole brain radiation therapy in non-small cell lung cancer patient. J Thorac Oncol. 2017 Jul 18.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#THORAC#
0
#NSCLC脑转移#
88
#Oncol#
63
NSCLC脑转移的治疗.
81
NSCLC脑转移.
75
WBRT的地位和应用.
87
NSCLC脑转移.
90
脑转移的治疗方法.
86
NSCLC脑转移的治疗.
44
脑转移的治疗.
49