JAMA Oncology:乳房X光检查结果后的乳腺癌发病率
2023-11-03 Jenny Ou MedSci原创 发表于上海
这项研究表明,假阳性乳房X光检查结果后患乳腺癌的风险因个体特征和随访而异。这些发现可用于在假阳性结果后开发基于风险的个性化乳腺癌筛查。
乳房X光筛查计划与乳腺癌死亡率降低20%以上有关。乳房X光筛查的危害之一是出现假阳性乳房X光检查结果。在美国,大约11%的妇女从一次筛查中获得假阳性结果,而在欧洲,相应比例约为2.5%。尽管欧洲的比率较低,但这仍然对应于出现假阳性结果的巨大累积风险;经过10次筛查后,欧洲大约五分之一的女性将经历至少1次假阳性乳房X阳性结果。鉴于假阳性结果可能导致心理痛苦和焦虑,它们还可能影响出勤率,危及筛查计划的成功。因此,假阳性结果代表着一个关键的公共卫生问题。
除了心理压力外,以前的研究一直表明,与没有假阳性结果的女性相比,有假阳性结果的女性在随访10年内患乳腺癌的风险更高。然而,人们对假阳性乳房X光检查结果后的长期结果以及乳腺癌风险是否因个人特征而不同知之甚少。例如,鉴于乳腺密度与乳房X光筛查表现有关,高和低乳房密度的女性可能会因不同的原因而被召回,因此随后患乳腺癌的风险不同。此外,尽管假阳性结果已被证明与乳房X光检查检测癌症和间歇癌的风险升高具有同等程度,但目前还不清楚不同乳腺癌亚型与乳腺癌相关的风险是否不同。
利用斯德哥尔摩乳房X光筛查计划的数据以及与瑞典全国登记册的联系,2023年11月2日发表在JAMA Oncology的文章,调查了乳房X光检查结果假阳性后的长期结果。具体来说,这项研究调查了乳房X光检查结果呈假阳性的女性患乳腺癌的风险是否长期增加,以及这种风险是否因个人特征而不同。此外,本文还调查了假阳性乳房X光检查结果与死亡率之间的联系。

这项基于人群的匹配队列研究于1991年1月1日至2020年3月31日在瑞典进行。它包括1991年至2017年期间首次接受假阳性乳房X光检查结果的45213名妇女,以及452 130名与年龄、乳房X光检查日历年和筛查史相匹配的对照组(以前没有假阳性结果)。该研究还包括1113名结果为假阳性的女性和11130名与卡罗林斯卡乳腺癌风险预测乳房X光检查项目有关乳房密度信息的匹配的对照组。2022年4月至2023年2月进行了统计分析。
研究结果显示,研究队列包括497 343名女性(中位年龄,52岁[IQR,42-59岁])。20年乳腺癌累计发病率为11.3%(95%CI,10.7%-11.9%),而无假阳性妇女为7.3%(95%CI,7.2%-7.5%),调整后的危险比(HR)为1.61(95%CI,1.54-1.68)。检查时60至75岁的女性(HR,2.02;95%CI,1.80-2.26)和乳房造影乳房密度较低的女性(HR,4.65;95%CI,2.61-8.29)。
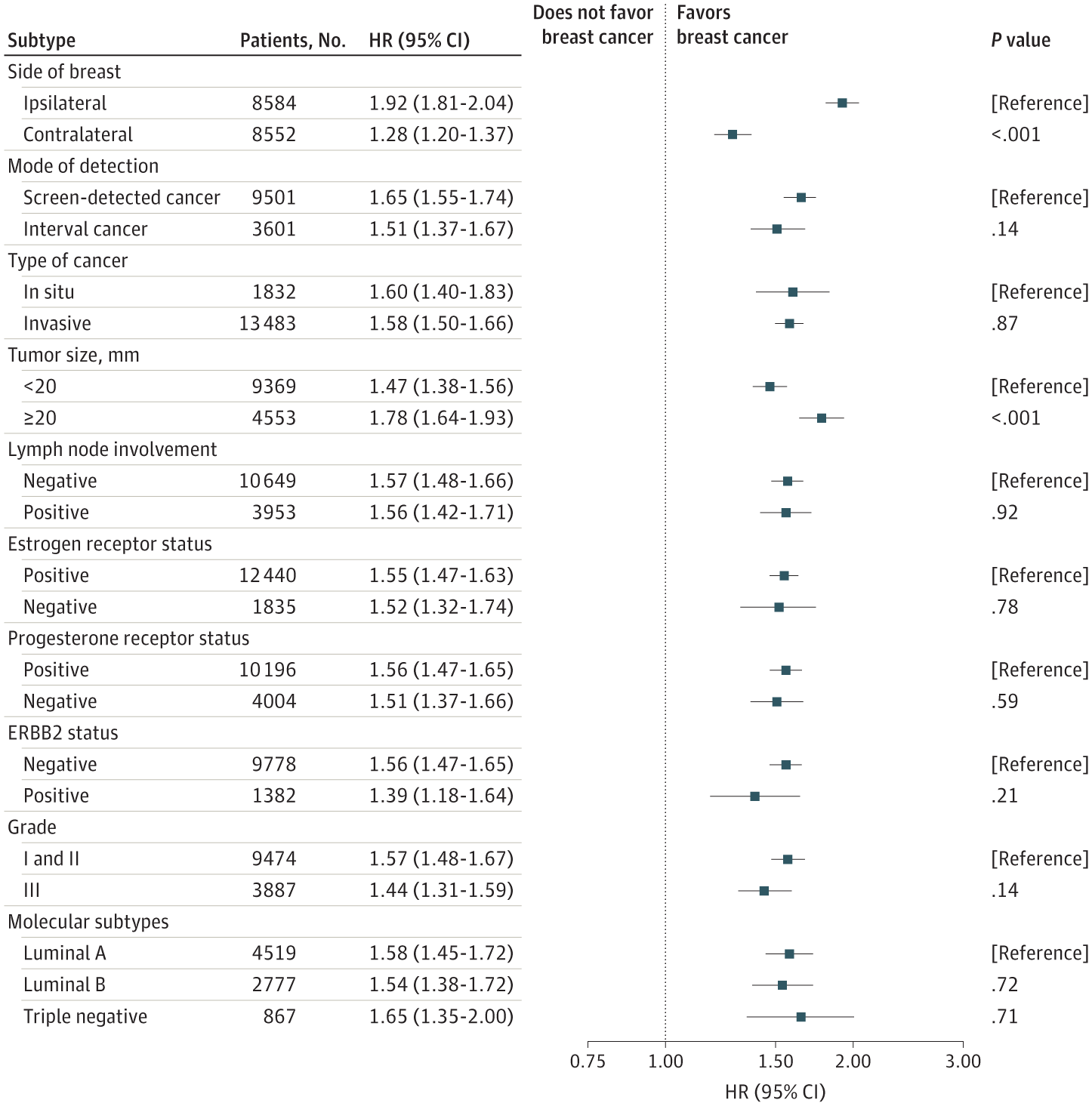
肿瘤特征导致假阳性结果后乳腺癌的危险比(HRs)
此外,在召回时接受活检的女性(HR,1.77;95%CI,1.63-1.92)高于未进行活检的女性(HR,1.51;95%CI,1.43-1.60)。假阳性结果后的癌症更有可能在假阳性结果的同侧(HR,1.92;95%CI,1.81-2.04)中更常见(HR,2.57;头两年95%CI,2.33-2.85;HR,1.93;95%CI,1.76-2.12,>2至4年)。不同肿瘤特征没有发现统计学差异(较大的肿瘤尺寸除外)。此外,与乳腺癌风险增加相关,假阳性女性的乳腺癌死亡率比没有乳腺癌的女性高84%(HR,1.84;95%CI,1.57-2.15)。
综上所述,本文注意到队列研究的3个结果,具有明确的临床意义。首先,除了进行活检外,在对结果为假阳性的女性进行个性化监测计划时,还应考虑假阳性乳房X光检查结果的年龄和乳房密度。其次,未来两轮筛查中的密切和密集监测可能特别有价值。第三,应提高妇女对该疾病的长期认识,以助于这些妇女中乳腺癌发病率和死亡率增加的问题。随着女性年龄的增长,最终不再被邀请进行筛查(在大多数有乳房X光筛查计划的国家,这在70岁时停止),可能值得研究具有假阳性结果的女性是否会从长期筛查计划中受益。
原始出处
Mao XHe WHumphreys K, et al. Breast Cancer Incidence After a False-Positive Mammography Result. JAMA Oncol. Published online November 02, 2023. doi:10.1001/jamaoncol.2023.4519
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言