JAMA子刊:为避免急性呼吸窘迫综合征幸存儿童“再进宫”,这3个因素一定要留意!
2023-09-25 MedSci原创 MedSci原创 发表于上海
在这项对存活至出院的ARDS患儿进行的回顾性队列研究中,与再次入院相关的重要因素包括:首次入院期间存在或发展为慢性疾病、首次入院期间气管切开术,以及首次住院≥14日。
越来越多的儿童在急性呼吸窘迫综合征(ARDS)后存活下来。影响这些幸存者的长期发病率,包括再次入院的负担和与再入院相关的关键因素,目前尚不清楚。因此,本研究的目的是确定儿童急性呼吸窘迫综合征(ARDS)幸存者1年内的再入院率,并调查3个关键住院因素(复杂慢性疾病的存在或发展、接受气管切开术和住院时间[LOS])与再入院的相关性。

这项回顾性队列研究使用了2013-2017年商业或医疗补助计划IBM MarketScan数据库中的数据,以及截至2018年的随访数据。参与者包括接受机械通气的住院儿童(年龄≥28日至18岁),并且确诊的ARDS。主要结局是1年全因再入院。采用单因素和多因素Cox比例风险模型分析主要住院因素与再入院的关系。数据分析于2022年3月至2023年3月完成。
结果显示,研究最终纳入的13 505名儿童中,3748名1年内再入院,年龄中位数(IQR)为4(0 ~ 14)岁;7869名(58.3%)接受机械通气的ARDS患儿存活至出院。在生存分析中,1年再入院概率为30.0% (95% CI, 29.0% ~ 30.8%)。半数再入院发生在出院61日内(95% CI, 56 ~ 67日)。两种呼吸系统疾病(校正风险比[aHR], 2.69;95% CI, 2.42 ~ 2.98)和非呼吸系统的复杂慢性疾病(aHR, 1.86;95% CI, 1.71-2.03)与1年内再入院相关。
气管切开术(aHR, 1.98;95% CI, 1.69 ~ 2.33)和住院时间≥14日(aHR, 1.87;95% CI, 1.62-2.16)与再入院相关。排除患有慢性疾病的儿童后,住院时间≥14日仍与再入院相关(aHR, 1.92;95% ci, 1.49 ~ 2.47)。
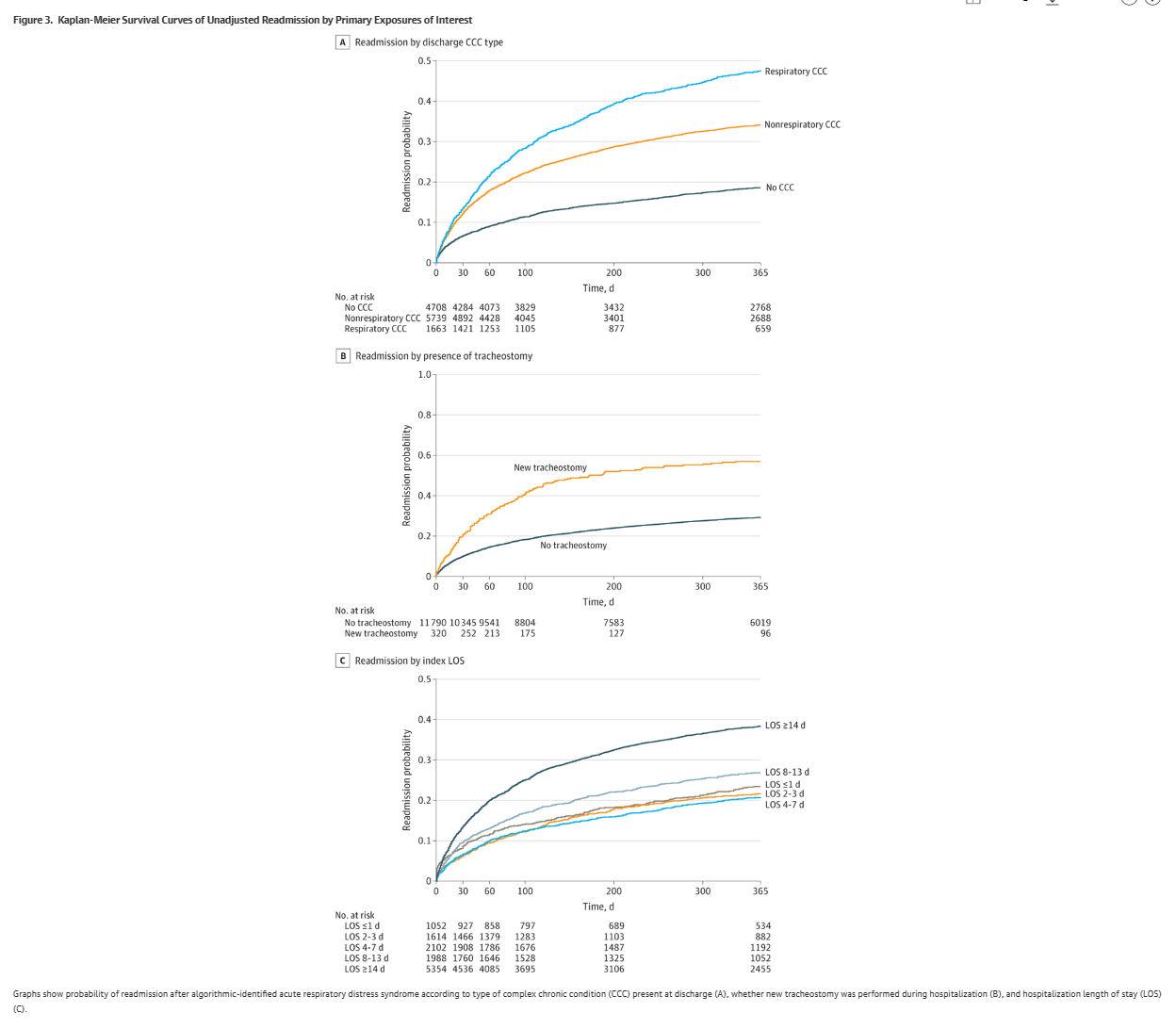
在这项对存活至出院的ARDS患儿进行的回顾性队列研究中,与再次入院相关的重要因素包括:首次入院期间存在或发展为慢性疾病、首次入院期间气管切开术,以及首次住院≥14日。未来的研究应评估出院后的干预措施(如电话联系、门诊随访和家庭医疗)是否有助于降低再入院负担。
原始出处:
Keim G, Hsu JY, Pinto NP, et al. Readmission Rates After Acute Respiratory Distress Syndrome in Children. JAMA Netw Open. 2023;6(9):e2330774. doi:10.1001/jamanetworkopen.2023.30774
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














