【麻海新知】减重手术患者全麻苏醒期预氧合时PEEP或ZEEP对术后氧合的影响
2024-11-26 古麻今醉网 古麻今醉网 发表于陕西省
瑞典研究探讨肥胖患者麻醉苏醒期预氧合前调零 PEEP 对术后氧合影响,结果显示不能改善,分析阴性结果原因并介绍研究保护性肺通气策略、评估方法等,强调其局限性与临床意义。
呼气末正压(PEEP)有利于增加肺容量和避免小气道关闭,在肥胖人群中效果更为显著。在麻醉苏醒期,随着正压通气的结束,PEEP骤然消失,造成小气道塌陷。苏醒期提高吸入氧浓度以达到预氧合的措施,可引起敏感肺区充满高度可吸收的气体。两者均可增加术后肺不张的严重程度。那么,在麻醉苏醒期开始预氧合前调零PEEP,避免高浓度氧气造成的小气道关闭,是否可以更好地维持术后氧合呢?近期,Eur J Anaesthesiol刊发来自瑞典 Västmanland 医院麻醉和重症医学科Erland Östberg等的一项临床研究,对这一问题进行了探讨。
方法
研究对象
体重指数> 35kg·m-2,拟进行腹腔镜减重手术的成年患者。排除标准包括年龄≥60岁、体重指数≥50kg·m-2、吸空气SpO2<94%、胃食管反流病、COPD或哮喘病史、心衰、缺血性心肌病、吸烟等。排除目前建议使用持续正压通气的鼾症患者。
麻醉和监测
两组患者均接受相同麻醉流程,直至苏醒程序开始。患者处于20°至30°头高卧位。使用麻醉机,以吸入氧浓度FIO2 维持于1.0及10 cmH2O的连续气道正压进行3分钟预氧合通气。靶控输注丙泊酚和瑞芬太尼进行诱导和维持。使用0.5 mg·kg-1理想体重( IBW)的罗库溴铵后行气管插管。控制呼吸后,调整麻醉机设置,并开始使用100% 氧气进行压力控制通气,维持PEEP为10 cmH2O。气管插管后,以容量控制模式进行机械通气,潮气量7ml·kg -1( IBW),呼吸频率10/min,吸/呼比1:2,PEEP 12或14 cmH2O,如果BMI> 43 kg·m-2,则选择高值。
麻醉苏醒
手术完成并结束气腹,四个成串刺激至少达到0.9以确保患者肌松药残余作用充分恢复。在对照组中,苏醒期FIO2 维持于1.0并且保持PEEP直至拔除气管插管。在干预组中,在开始预氧合前,将PEEP水平调至零(ZEEP),同时仍维持FIO2于0.30至0.35,2分钟后,将FIO 2调至1.0。仅在口腔清除粘液,避免在气管导管中进行负压吸引操作。当患者清醒并自主呼吸时,拔除气管插管。拔管后所有患者面罩纯氧呼吸,确保气道通畅后,改为室内空气呼吸(图1)。
术后监护
连续监测所有患者脉搏血氧饱和度。当SpO2 <94% 时,使用鼻咽通气道进行氧疗。患者保持头高卧位20°至30°,直到第四次(最后一次)血气采集完成。
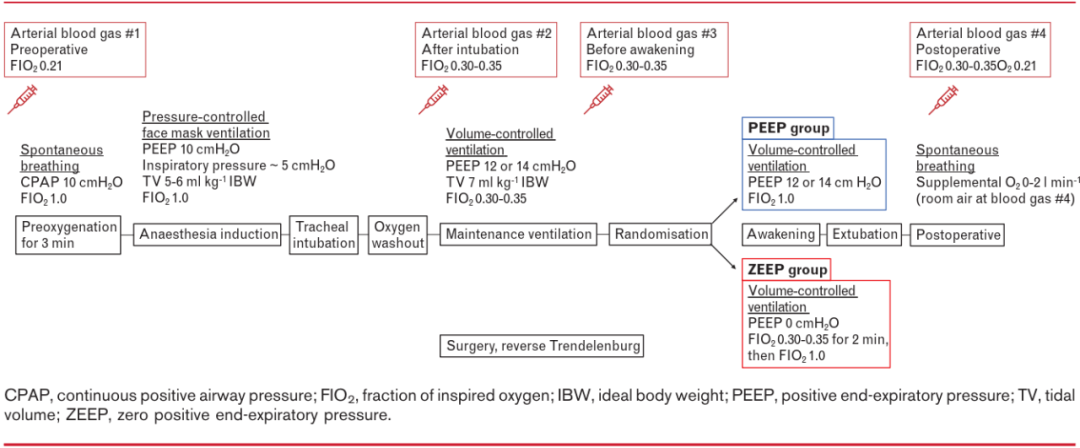
图1 研究流程图
主要结局
主要结局为苏醒前至拔管后的氧合变化。将估测混合静脉血(estimated venous admixture,EVA)作为氧合的主要参数。EVA的测量来源于动脉血气,除FIO2和PaO2外,还包含PaCO2、pH值、血红蛋白水平。假设动静脉血氧含量差值为40 ml·min -1。记录PaO2/FIO2 比值。
统计分析
根据先前研究的数据,预计对照组的EVA将平均增加5.5个百分点,SD为6个百分点。如果干预组在基本保持氧合的情况下苏醒,则被认为具有临床显著性。因此,假设干预组的EVA平均增加1个百分点,并将组间相应的4.5个百分点的差异视为最小临床显著差异。双侧α为0.05,功效为0.8,计算样本量为56。考虑失访率,每组两人。
使用Student’s t-test分析正态分布的连续变量,包括EVA的主要结局,并表示为均值±标准差。通过直方图视觉判断进行正态性评价。使用Mann-Whitney U-test比较非正态分布的连续变量。使用卡方检验或Fisher’s exact test进行分类变量分析。
结果
在主要结局方面,两组患者术后EVA 增加,说明氧合均受影响。PEEP组患者EVA平均增加9.1%,ZEEP组患者EVA平均增加10.6%,均值差为-1.5%(95% CI -4.6至1.7%),p= 0.354。敏感性分析结果相似,即使通过年龄、性别、BMI、ASA分级或EVA基线值校正,亦无临床差异(表1、图2)。
表1 两组患者氧合及主要结局指标
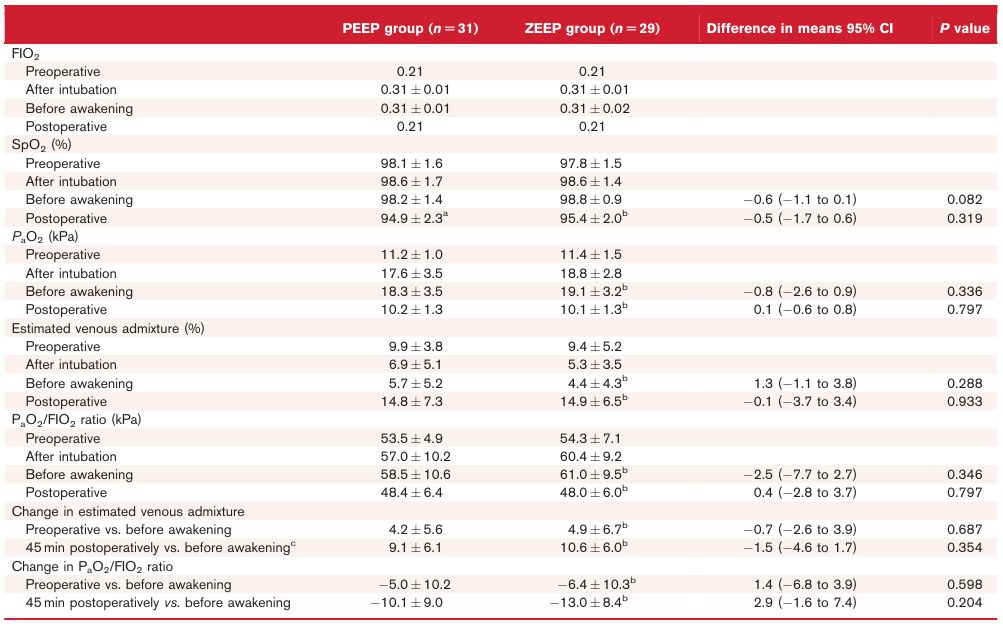
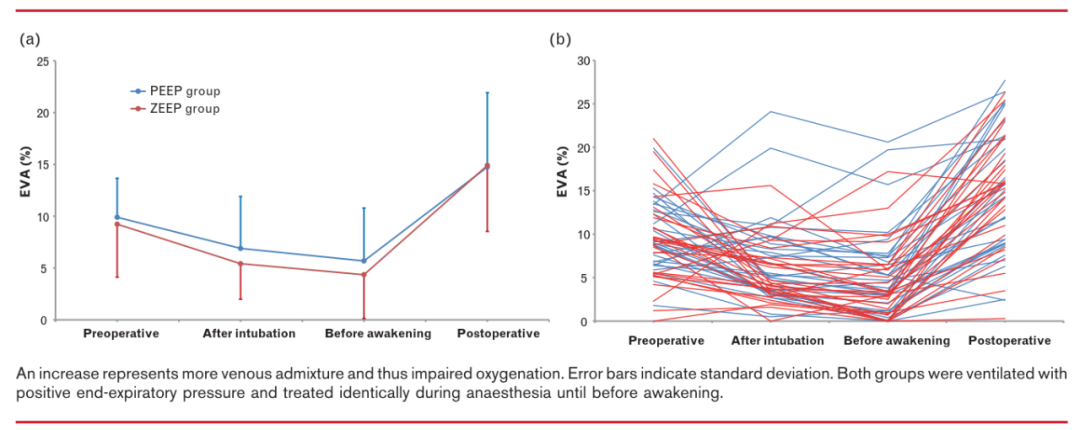
图2 两组患者平均EVA占心输出量的百分比变化(a),以及每组内个体患者的变化情况(b)
结论
在接受腔镜减重手术的肥胖患者中,在苏醒期预氧合前调零PEEP不能改善术后早期氧合状态。维持术中PEEP且未行肺复张手法的通气策略下,术中氧合和呼吸力学良好,但气管拔管后氧合状态变差表明需要进一步研究以优化现有流程。
麻海新知·述评
本研究对接受腹腔镜减重手术的肥胖患者苏醒期氧合状态进行了巧妙的试验设计。在苏醒期应用ZEEP策略,同时吸入氧浓度维持在0.3-0.35,以避免苏醒期肺泡和小气道的塌陷,以期改善苏醒期氧合状态。虽然没有获得阳性结果,但为延续术中保护性肺通气策略的效果作出了创新性尝试。对于本研究的阴性结果,作者也提出了三种可能性假设。包括12或14cmH2O的PEEP对患者术后肺不张改善程度不足以产生显著差异;第二,清醒状态下肺血管收缩机制恢复,造成肺不张区域血流减少,氧合改善有限;第三,小气道关闭造成远端肺泡气体交换失败,导致氧合水平下降。
本研究采用的保护性肺通气策略包括:小潮气量7ml·kg -1( IBW)通气、相对较高的固定的PEEP(12或14㎝H2O)、较低的吸入氧浓度(FIO2维持在0.3-0.35)。与术前和术后相比,术中的氧合状态明显更好。研究中未采用滴定式PEEP、肺复张手法等策略,对于试验流程的标准化是有利的,但部分患者可能从个体化肺保护策略中获益。基于试验要求,取消了气道内痰液清理的操作,虽然避免了小气道的关闭,但是痰液堵塞远端气道的风险不能排除。
试验的主要结局是通过EVA比较四个时间点氧合情况。EVA是通过动脉血气中部分参数以及假定动静脉氧含量差值的前提下估算获得的。临床上评估术后肺不张的金标准是胸部CT检查,这在床旁实施是非常困难的。目前有肺电阻抗成像(electrical impedance tomography,EIT)、床旁肺部超声等即时检查方法,有助于发现和鉴别肺不张。目前临床上最常用且简便的判断氧合状态的方法是氧合指数(PaO2/FIO2),和苏醒前相比,两组患者麻醉前和术后均出现了氧合指数下降的情况,和EVA的结果相似。
本研究的局限性也值得借鉴。首先,尽管麻醉期间肺不张引起的肺内分流与氧合下降强烈相关,不可否认其他因素对氧合的影响,结果造成以降低“氧合”敏感性代替了苏醒和拔管后肺泡塌陷的现象。例如,在吸气过程中,低通气/血流比区域严重影响氧合,如果不通过复杂手段,很难与单纯分流区分。其次,应通过胸部CT量化肺不张的差异程度,为后续试验设计提供参考。第三,尽管两组患者麻醉期间氧合良好,但根据以往研究,在开始苏醒程序前进行肺复张手法可能对患者更有益。
综上所述,保护性肺通气策略是肥胖人群接受全身麻醉时改善呼吸功能的重要措施,而苏醒期预氧合和呼气末正压相结合的策略为肥胖等高危人群安全苏醒打开了新思路。作为麻醉医师,应尽早让接受手术的患者恢复到术前的生理状态,有利于减少术后并发症,缩短住院时间,最终实现快速康复的目标。
原始文献:
Östberg E, Larsson A, Wagner P, Eriksson S, Edmark L. Positive end-expiratory pressure and emergence preoxygenation after bariatric surgery: A randomised controlled trial on postoperative oxygenation. Eur J Anaesthesiol. 2024. doi: 10.1097/EJA.0000000000002071
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














#减重手术# #麻醉苏醒期#
21