【衡道丨干货】轻松学病理——来自乳腺黏液癌的自白
2024-06-08 衡道病理 衡道病理 发表于上海
乳腺黏液癌(mucinous carcinoma,MC),一种特殊类型浸润性乳腺癌,是由悬浮在丰富的细胞外黏液中聚集成簇的肿瘤上皮细胞所构成。
病例详情
肿瘤自述:
我是乳腺黏液癌(mucinous carcinoma,MC),一种特殊类型浸润性乳腺癌,是由悬浮在丰富的细胞外黏液中聚集成簇的肿瘤上皮细胞所构成。
早在150多年前我就被病理学者认识啦,曾用名:胶样癌、胶体癌或黏液样癌。
我的“代码”ICD-O编码:8480/3
我的主要临床特征:
-
约占所有乳腺癌的2%,常发生在老年女性(偏爱老年女性),中位年龄为71岁,肿瘤大小1-20cm不等,多数病例直径小于5cm。
-
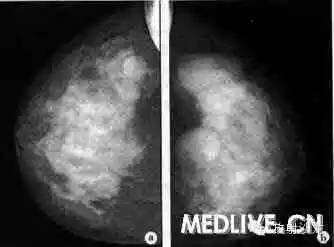
影像学特征:X线上表现为边界清楚分叶状的肿块,类似良性肿瘤;超声检查显示,大多数肿瘤都是境界清楚的低回声。MRl在显示一个持续的增强模式、T2加权图像上高信号。
-
纯黏液癌(> 90%黏液成分)预后好,10年生存率> 80%。
我的大体外观:一种边界清楚的,胶冻样或半透明样质软肿块。
下面有真实写照哟:

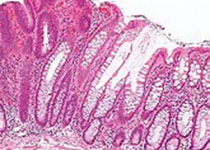
图1.边界清楚的胶冻样肿块
我的微观世界:
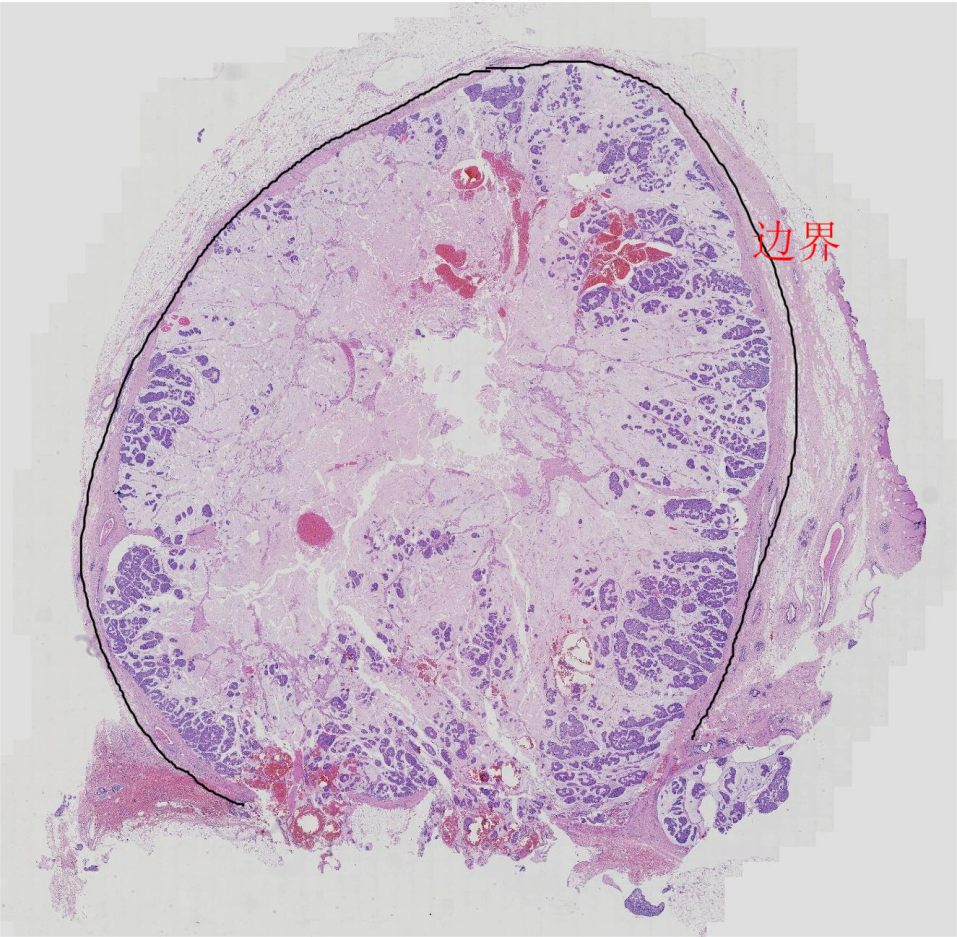
图2.低倍镜下边界清楚,似乎有个包膜,肿瘤细胞大多位于边缘,可见黏液湖
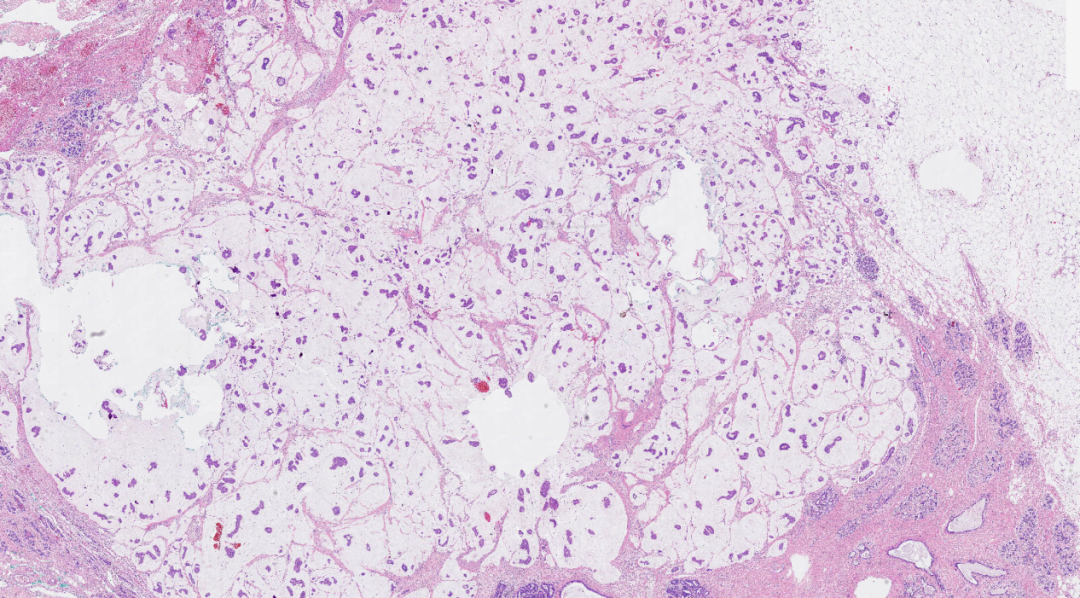
图3.肿瘤细胞簇漂浮在黏液湖内
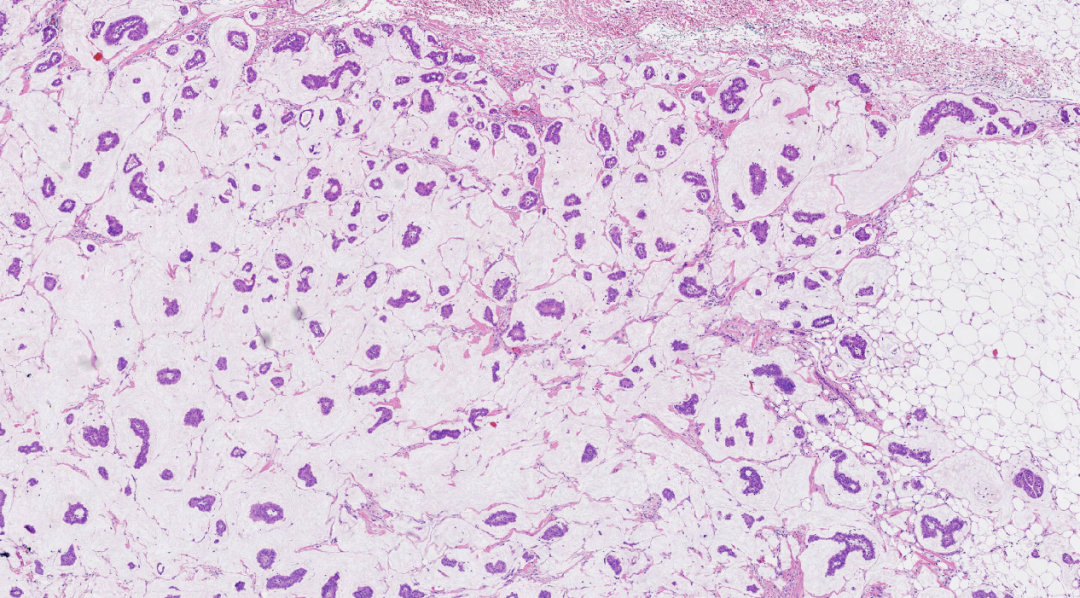
图4.肿瘤细胞呈小管状、微乳头样、缎带样分布在黏液湖内,可见纤细的纤维血管间隔
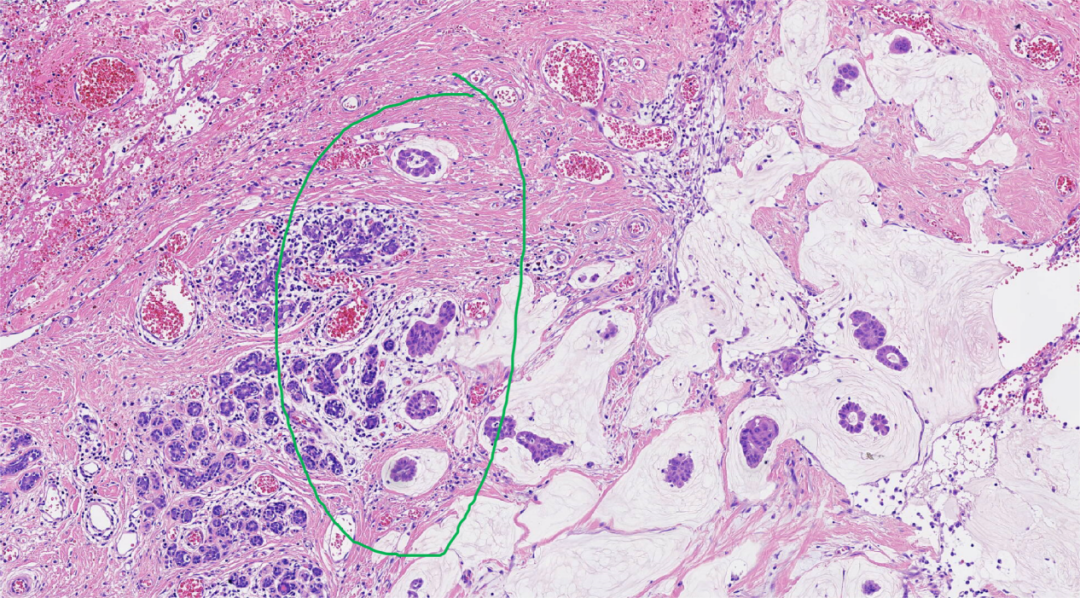
图5.浸润至周围组织内
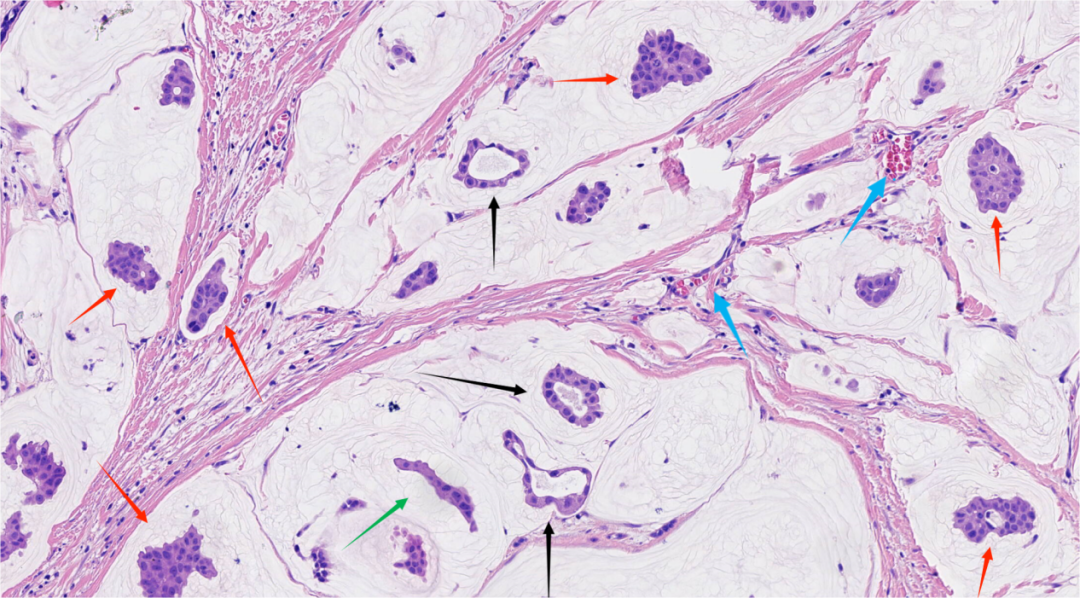
图6.肿瘤细胞簇呈微乳头样(红色箭头)、小管状(黑色箭头)、缎带样(绿色箭头),黏液湖内可见薄壁血管的纤维分隔(蓝色箭头)
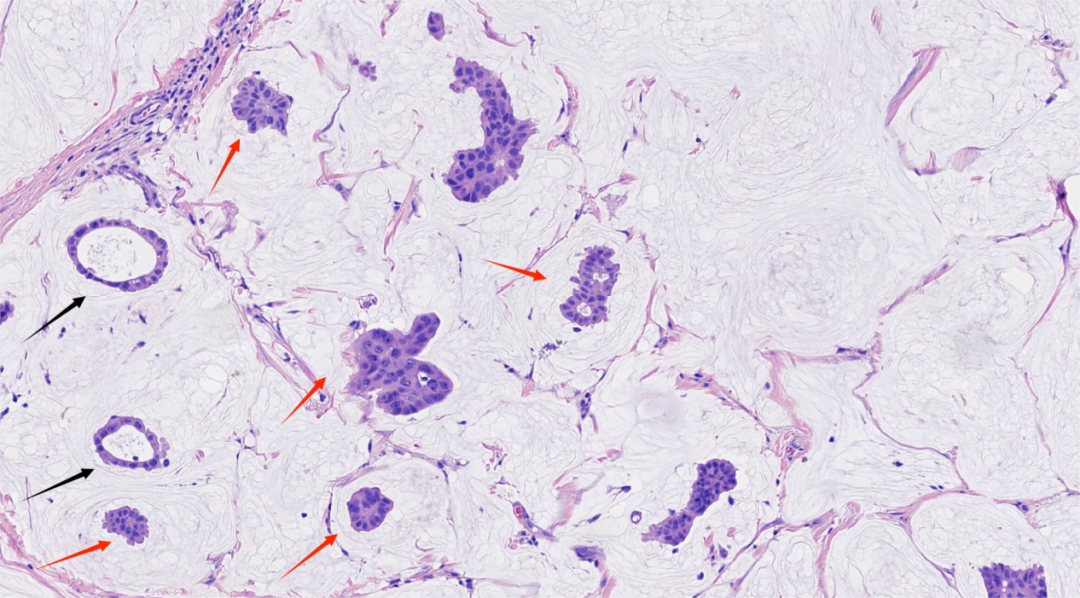
图7.肿瘤细胞簇呈微乳头样(红色箭头)、小管状(黑色箭头)排列
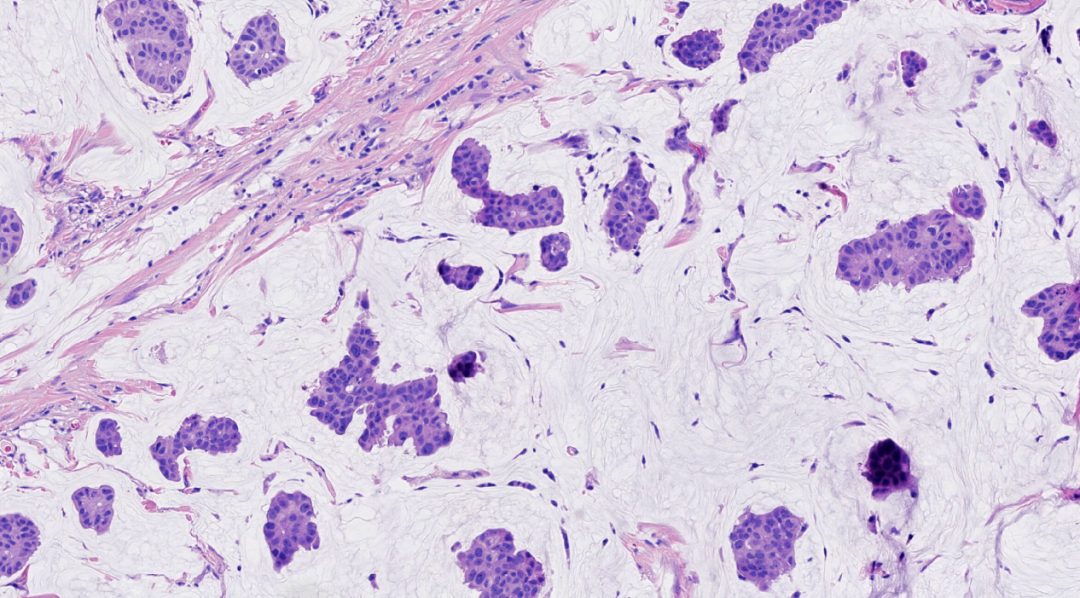
图8.肿瘤细胞为低核级,主要呈微乳头样漂浮在黏液湖内
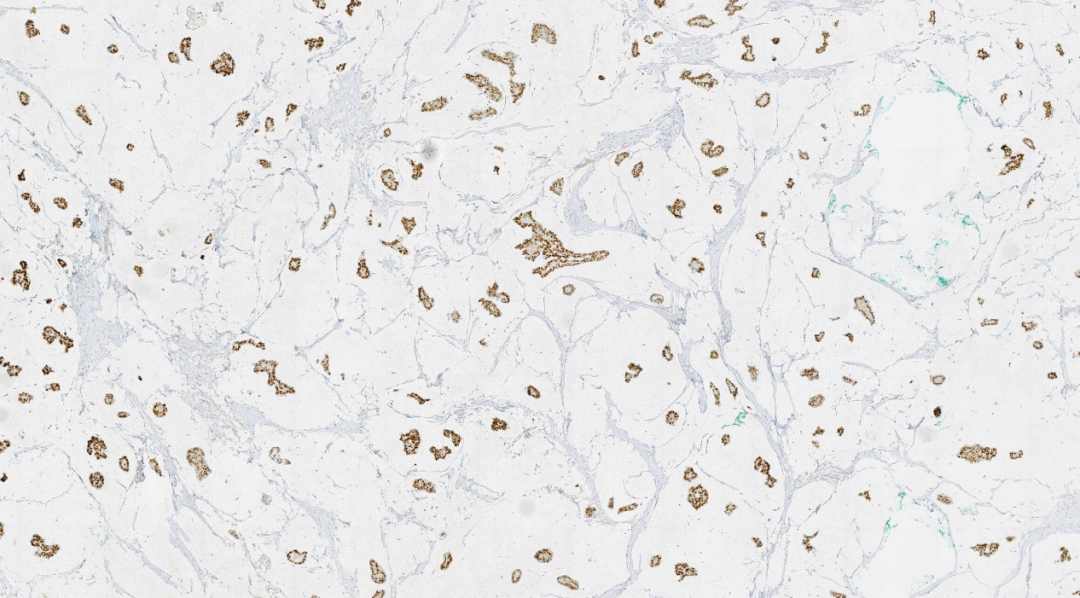
图9.ER阳性
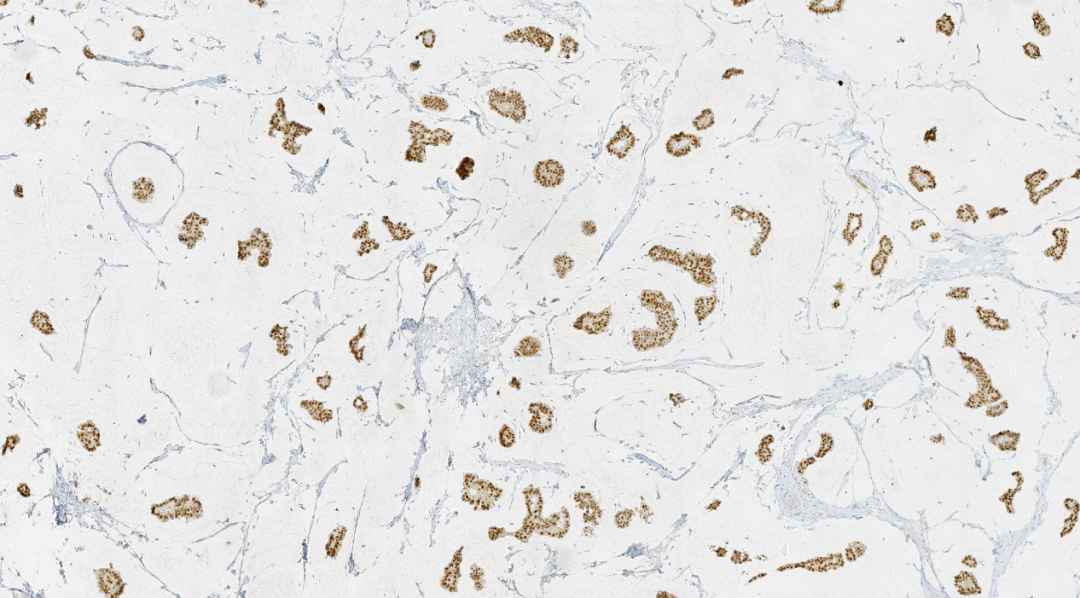
图10.PR阳性
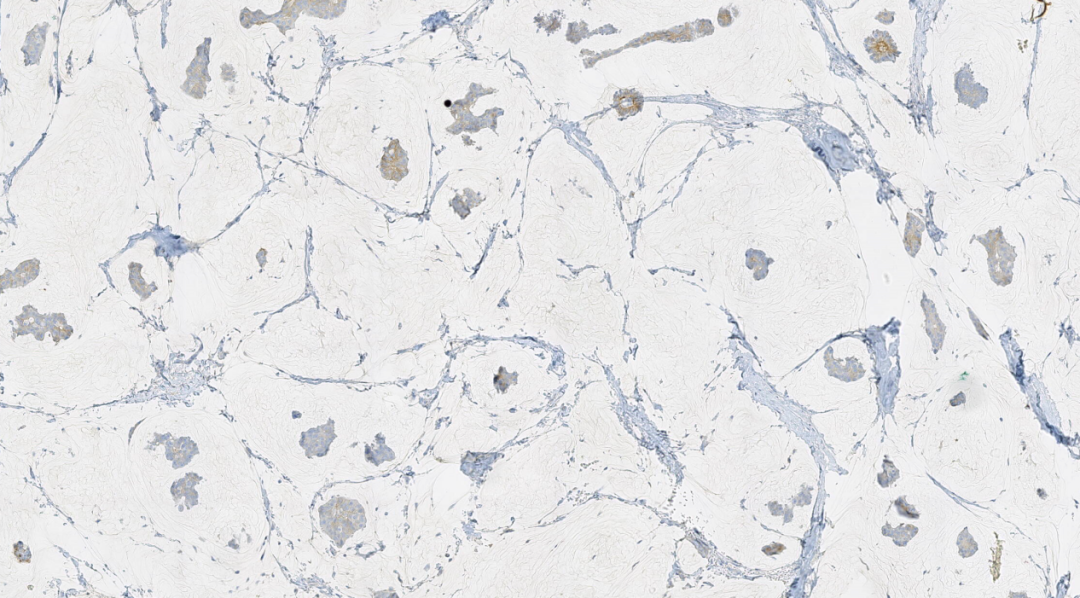
图11.HER-2(1+)
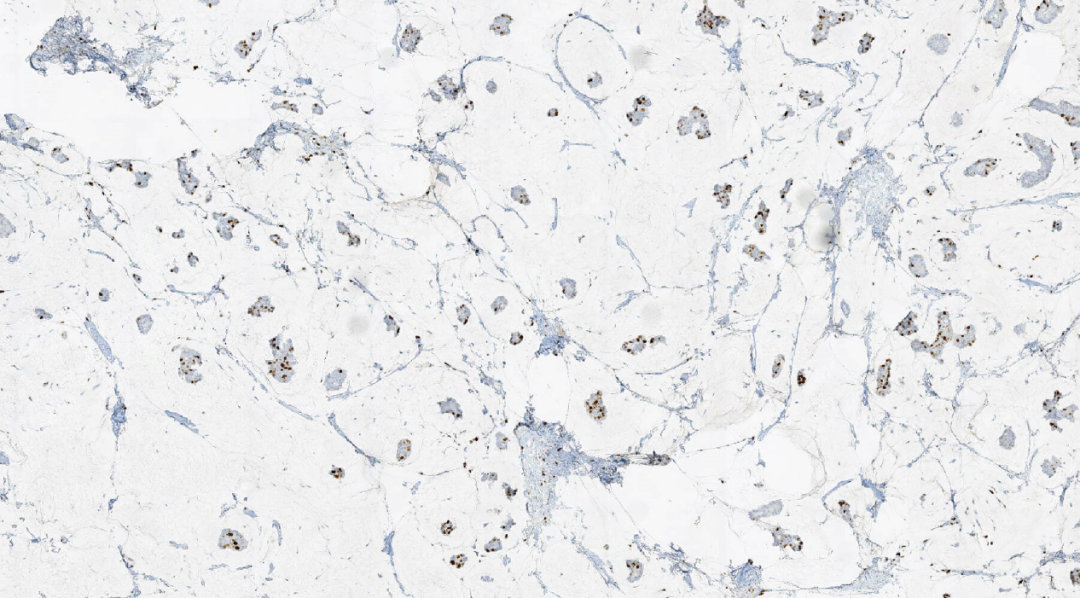
图12.KI67(20%+)
以上就是MC一种常见亚型:少细胞型(A型)
主要组织学特征:
1.大量细胞外黏液,漂浮的肿瘤细胞为低级别和(或)中级别核,核分裂象不活跃。
2.纯黏液癌:>90%的细胞外黏液成分,可见含有纤细血管的纤维分隔。
根据细胞成分多少分为A型和B型
-
A型:细胞成分少,细胞排列呈缎带、小管及微乳头样等。
-
B型:细胞丰富(见图13),排列呈片状、巢状,常伴有神经内分泌分化。
罕见情况下癌细胞含量非常少,需要连续切片才可以找到癌细胞哦。
3.免疫组化染色:ER阳性,HER2阴性,Ki67通常<30%,B型Syn(图14)阳性、CgA(图15)阳性
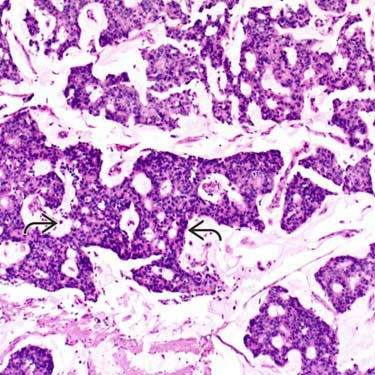
图13.黏液癌(B型)
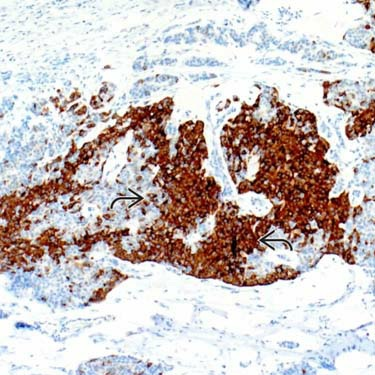
图14.黏液癌(B型),Syn阳性

图15.黏液癌(B型),CgA阳性
WHO诊断标准
必要标准:
纯MC的特征是>90%的细胞外黏液成分,具有低-中级别异型的细胞构成的细胞簇漂浮在黏液湖中;通常ER/PR阳性,HER2阴性。
主要鉴别诊断:
分泌黏液是腺癌的常见现象,在乳腺癌中也不例外。但是,乳腺的黏液癌是一组非常独特的浸润性癌,必须要满足特定的条件才能诊断。(有黏液分泌≠黏液癌哦,需要与以下进行鉴别)
1.混合型黏液癌:
黏液成分占肿瘤的50-90%,黏液癌的成分与纯MC的特点一致。
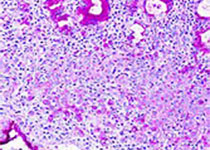
2.非特殊类型浸润性癌伴黏液分泌(图16):
间质黏液成分占肿瘤比例小于50%,或黏液成分大于90%,细胞为高核级(图17),HER-2过表达(图18),应该报告为浸润性癌非特殊型,伴黏液分泌,预后与浸润性癌的类型相关。

图16.浸润性导管癌伴黏液分泌
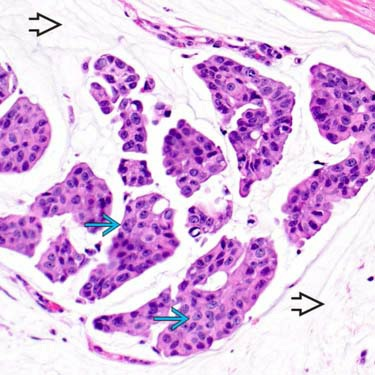
图17.浸润性癌分布在黏液糊内,细胞高核级
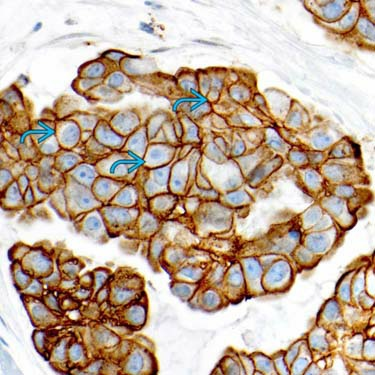
图18.HER-2高表达(3+)
3.实性乳头状癌:
实性乳头状癌也可以分泌黏液。肿瘤细胞通常与B型黏液癌形态的相似,可能具有神经内分泌特征或明确的神经内分泌分化。
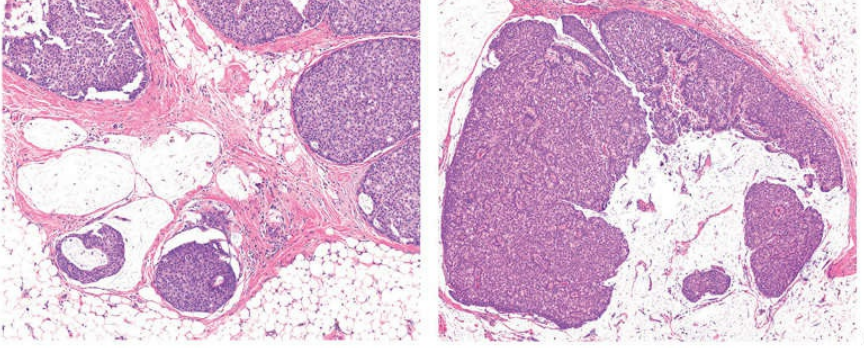
图19.实性乳头状癌,局部可见黏液分泌
4.伴广泛微乳头状结构的黏液癌(图20):
肿瘤细胞核异型性往往大于经典型MC,黏液中常见砂粒体样钙化,发病年龄更年轻,更易伴有脉管侵犯和淋巴结转移,其预后报道不一。需要严格依靠肿瘤细胞异型性和免疫表型来诊断:当核的异型性超过中度,免疫表型又不是经典的ER+/PR+/HER2-,不要诊断为经典黏液癌;当肿瘤周边可见经典浸润性微乳头状癌时,更不应将含有黏液成分的诊断为黏液癌。
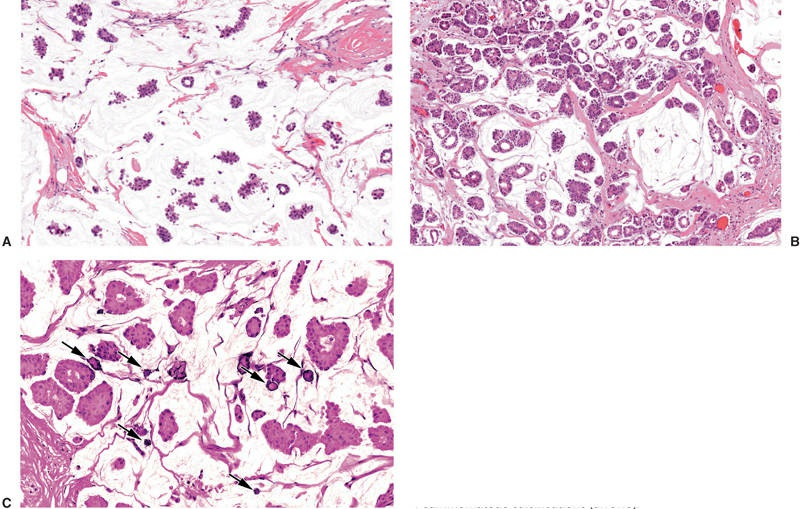
图20. A和B.微乳头状排列的肿瘤细胞漂浮在黏液湖内;C.砂粒体钙化(箭头)
5.伴有印戒细胞和细胞外黏液的浸润性小叶癌(图21):
罕见,具有典型浸润性小叶癌的形态,伴有多少不等的细胞外黏液,常见细胞内黏液(印戒样细胞),多为Luminal B型,E-cadherin异常表达(阴性、减弱或浆阳)。
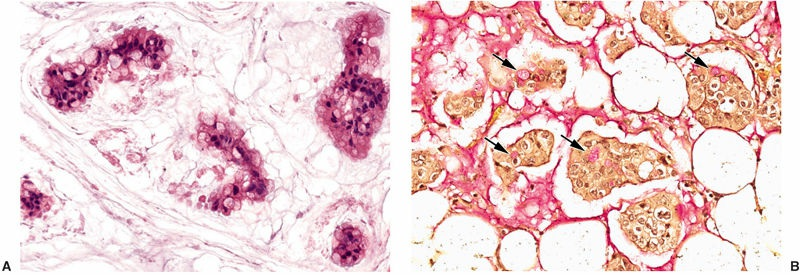
图21 A.丰富的细胞内黏液导致肿瘤细胞核凹陷和细胞核偏向细胞一侧;B.少数印戒细胞胞质内含有黏液(箭头)(黏液卡红染色)
6.黏液性囊腺癌(图22):
与卵巢和胰腺的黏液囊腺癌相似,内衬高柱状细胞的囊性结构,有丰富的细胞内黏液,无肌上皮,大部分为三阴,HER-2偶尔阳性,CK7+、CK20-、CDX-2-,预后良好,无远处转移。
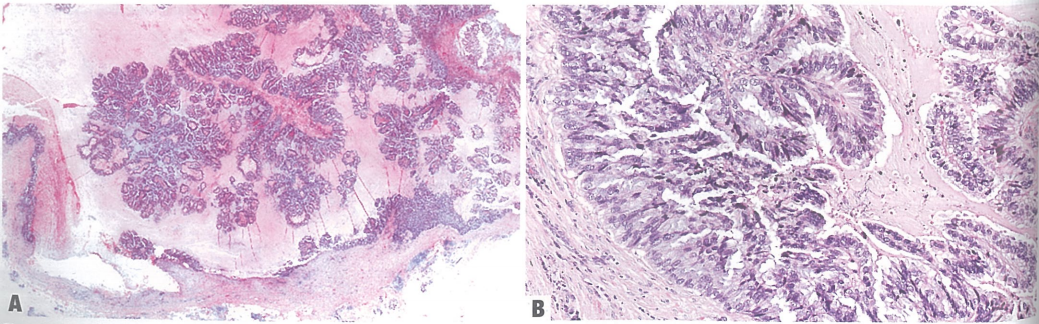
图22 A.肿瘤在.囊内乳头状生长;B.囊内肿瘤细胞高柱状,富含细胞内黏液
MC治疗和预后
手术切除是首选治疗方式。
单纯MC通常预后很好。A型和B型MC之间没有预后差异。
在一回顾性系列研究中,大于50%微乳头状成分的MCs预后明显较差。
混合型MC的预后不如纯MC。
小结
-
乳腺黏液癌的诊断标准:黏液成分>90%,癌细胞核级为低-中级别,ER+/HER2-。
-
如果细胞核级为高级别,ER-/HER2+,不宜诊断黏液癌。
-
伴有广泛微乳头结构,同时黏液性成分大于90%的癌,应该归于黏液癌的微乳头亚型,还是浸润性微乳头状癌伴黏液分泌,目前尚存在争议,仔细观察核的级别及免疫表达可能对诊断更有帮助。
-
当肿瘤周边有经典型浸润性微乳头状癌时,不宜诊断黏液癌。
以上就是对于MC的简单介绍了,希望可以解决大家工作学习中的一些疑惑。
参考资料:
1.乳腺WHO第5版
2.Diagnostic Pathology - Breast, 3rd Edition
3.Rosen's Breast Pathology 5th Edition 2020
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#浸润性乳腺癌# #乳腺黏液癌#
26