持续性低血糖的罕见病因
2023-04-27 网络 网络 发表于上海
目前CHI(先天性高胰岛素血症)的治疗以药物和外科手术为主,治疗目标是将血糖维持在3.5mmol/L以上。

图1(源于网络)
生活中,我们经常听到胰岛素分泌不足或胰岛素抵抗所致的高血糖,即糖尿病。其实我们的生活中,还有另外一种胰岛素分泌过于旺盛所致低血糖的情况,即先天性高胰岛素血症(congenital hyperinsulinism,CHI),且CHI已纳入中国罕见病目录。
CHI是以临床反复发作的严重低血糖、胰岛素分泌过量及其分泌不受血糖调控为特征,是一种罕见的内分泌疾病。其病因为胰岛素分泌相关的基因突变,造成胰岛素分泌途径相关蛋白结构或功能受损,使胰岛β细胞无法因血糖水平而相应地调节胰岛素分泌,故而继发低血糖。迄今已发现了15种与之相关的致病基因,相应地构成14种遗传学类型,其中,最常见和最严重的类型是ATP敏感性钾通道型高胰岛素血症。根据胰腺组织学特征的不同,CHI可分为弥漫型、局灶型及非典型型。
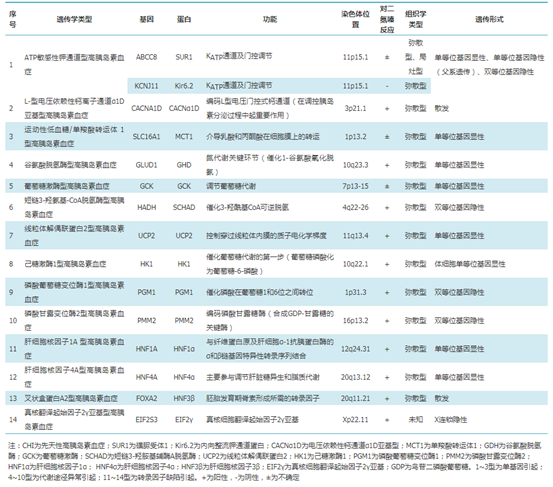
图2 CHI相关致病基因与遗传学类型(源于文献)
CHI的患者大部分在婴儿期即出现高胰岛素性低血糖,常有低酮体血症及低脂肪酸血症,常表现为巨大儿、摄食不良、不耐受饥饿和持续性低血糖等。低血糖发作时可表现为嗜睡、肌张力低下等,是由于胰岛B细胞持续不适当分泌胰岛素导致的严重低血糖症。在迟发性CHI中,患者常表现为低血糖反应,包括面色苍白、出汗和心悸等症状。CHI的低血糖常难以纠正,导致神经系统并发症,从而致残甚至致死。
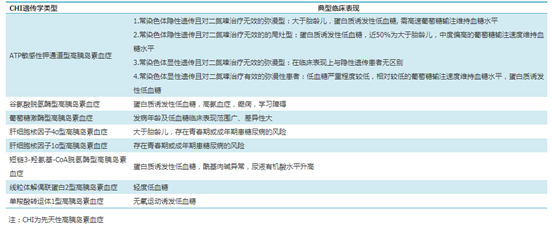
图3 CHI部分遗传学分型及典型临床表现(源于文献)
CHI需与患糖尿病母亲的新生儿或围生期应激导致的短暂性高胰岛素血症、外源性胰岛素或磺酰脲类药物、胰岛素瘤、糖原累积症和Beckwith-Wiedemann综合征等相鉴别。胰岛功能检查、影像学及基因检测对于病因的鉴别诊断具有重要意义。
目前CHI的治疗以药物和外科手术为主。治疗目标是将血糖维持在3.5mmol/L以上。对于餐后高胰岛素血症性低血糖,首先需调整饮食结构。低血糖的紧急处置如通过口服糖类无法纠正低血糖,可即刻给予葡萄糖静脉维持输注,
其中用于治疗CHI的药物主要有以下几种:
(1)二氮嗪:为首选用药。二氮嗪的不良反应包括多毛、水钠潴留、低血压等;氢氯噻嗪则具有减少二氮嗪引起的水钠潴留作用;
(2)生长抑素类似物:奥曲肽可与生长抑素受体结合,从而抑制胰腺内、外分泌功能,故可用于治疗CHI。但由于易快速耐药,长期应用受限制,多用于二氮嗪治疗无效的患者。严重不良反应包括肝炎、坏死性小肠结肠炎和长 QT 综合征;常见的不良反应包括呕吐、腹泻、胆石症等;
(3)胰高血糖素:胰高血糖素具有促进肝糖原分解作用,可有效拮抗胰岛素作用而升高血糖。但胰高血糖素作用时间短、需每日多次皮下注射,且药物极易形成结晶,存在皮肤坏死性红斑风险,无法长期应用;
(4)KATP通道的低分子校正剂:可用来治疗因 ATP 敏感钾离子通道数量减少而引起的CHI。
CHI的外科治疗应注意手术易造成胰腺内、外分泌功能障碍,应严格掌握手术适应证,可用于药物治疗无效、药物治疗依从性差者。
参考文献:
[1] 国家卫生健康委办公厅.罕见病诊疗指南(2019年版).
[2] 张微,桑艳梅. 关于先天性高胰岛素血症诊治流程及策略的建议. 中华糖尿病杂志,2021,13(04):436-441.
[3] 陈榴,于宝生. KATP基因突变与先天性高胰岛素血症性低血糖. 国际儿科学杂志,2022,49(06):397-401.
[4] 巩纯秀,李乐乐,曹冰燕. 先天性高胰岛素血症诊治进展. 中华实用儿科临床杂志,2018,33(20):1526-1531.
[5] 罗飞宏. 先天性高胰岛素血症诊治进展. 中华儿科杂志,2015,53(6):468-471.
[6] 徐子迪,桑艳梅. 罕见类型先天性高胰岛素血症的遗传发病机制及诊疗进展. 中华糖尿病杂志,2015,7(12):778-781.
[7] 徐子迪,桑艳梅. ATP敏感性钾离子通道型先天性高胰岛素血症的遗传发病机制及诊疗进展. 中华实用儿科临床杂志,2016,31(8):628-630.
[8] 李伟,肖新华.先天性高胰岛素血症[J].医学研究杂志,2016,45(01):12-16.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












签到学习
75
受益匪浅
82