肺腑之言:发现了小结节你可以这样做
2018-11-29 健康号 健康界
随着“低剂量螺旋CT”检查的普及,大量肺部小结节患者被发现。发现肺结节该怎么办呢?肺部小结节究竟是不是肺癌,是随访还是是进一步确诊? 首先影像学的检查会对病灶的形态、位置、轮廓来做个初步判断,这只是一个影子的判断,是个间接证据,要明确病理性质,是良性是恶性,是炎症是结核是肿瘤,是哪种类型的肿瘤,还需要取得组织学检查来做。
哪些人需要进一步检查来确诊?
首先医生会结合影响学结节的大小及临床评估因素(吸烟史、家族病史、吸烟史等)对患者进行评估,对于“高危人群”就非常有必要进行进一步的确诊。
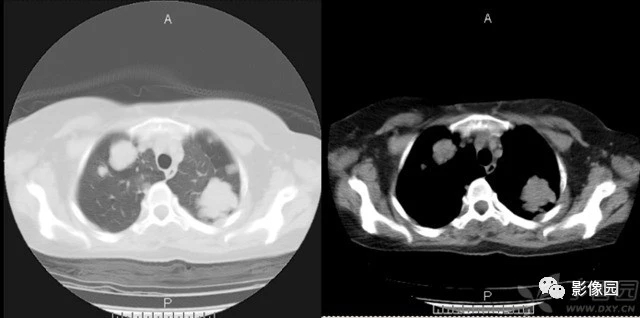
有些人肺结节恶性的风险高:长期吸烟者、工作环境粉尘颗粒物多、有刺激性气体、有肿瘤家族史;另外,年龄超过40岁恶性相当常见,结节越大风险越高,直径超过8毫米就有肺癌的风险了。
采用什么手段来进行肺小结节进一步的确诊?
目前临床上,对于肺小结节的进一步的确诊,良恶性鉴别手段主要有两种取样诊断方法:支气管镜和经皮肺穿刺。两种方法各有不同的优缺点,对中心气道的病变选择支气管镜好,外周的病变如果支气管镜通过导航技术TBLB、 TBNA 、Longpro都达不到一定目的的情况下,可以选择经皮肺穿刺或者从胸腔镜做胸膜表面的组织去活检。这两种方法是相辅相成的,均不可取代,当然走支气管镜能完成的一定要走支气管镜,它是经自然腔道走行的一个镜子,比经皮穿刺有一定的优势,做支气管镜能够直观的观察气道内膜病变和病变范围,对中心性的占位或部分周围型占位完全可以取得标本来达到诊断治疗目的。经皮穿刺是穿透胸壁再去做检查诊断。当然,当支气管镜达不到的情况下,那一定要从经皮肺穿刺或者经胸腔镜来获得标本达到诊断目的。
支气管镜检查痛苦吗?
支气管镜一般从鼻腔或口插入,经过声门和气管、支气管、肺叶段支气管,由于经过咽喉部,往往患者觉得是不敢呼吸,有憋气的感觉,医生还会根据情况需要进行各种麻醉,并没有太大的痛苦。可以说,只要患者树立良好的心态,积极的配合治疗,是完全可以耐受的。
支气管镜下如何取样与诊断?
支气管镜检查早已成为肺科临床诊断治疗疾病不可缺少的重要手段。随着现代医学工程学的发展,随着超声内镜、电磁导航系统的出现,支气管镜诊疗技术正快速发展,早已从过去的纤维支气管镜发展为电子支气管镜、超细支气管镜、超声支气管镜,磁导航支气管镜,导管越来越细,定位越来越准确,可准确到达许多隐藏在气管、支气管及肺内深部,周边难以发现的病变部位,甚至能达到肺部的边缘取活检,它不仅很直观,而且还通过支气管镜做肺泡灌洗、细胞刷片和针吸活检等相关病理的检查,比如: 对有肺部阴影,怀疑肺癌的病人可以早期发现气管内的肿瘤,并通过肺泡灌洗、细胞刷片,针吸活检,找到癌细胞,早期确诊; 咳血的病人可以准确的找到出血部位; 肺不张的病人,可以直接看到支气管阻塞的原因;严重感染的患者,也可以通过支气管刷片细菌培养准确的找到病原菌; 对一些长期不明原因的慢性咳嗽,可以做支气管内分泌物细胞学分析,对诊断很有意义。
支气管镜下的样本检测?
当下,癌症发病率正在急剧上升,肺癌早期无症状对医生的挑战越来越大,我们能做的就是早期更早期的去诊断去干预,LDCT筛查灵敏度可以达到96%,能够非常有效的筛查出肺癌“高危人群”,对于高危人群的“肺小结节良恶性的鉴别”将成为临床上的重要工作,支气管镜下能够取得早期肺部最特异且无创的样本—“肺泡灌洗液”(诊断价值高的样本),目前的传统病理学检测是做显微镜下的细胞学检测,灵敏度有限且受人为操作的影响较大,在5.7%-68.3%之间。
那么对于临床上已经存在的诊断价值高的特异性的样本(肺泡灌洗液),亟待需要一种更客观更灵敏的检测方法辅助诊断,来弥补现有的传统细胞学检测的不足。随着对肿瘤发病机制的研究,基因甲基化越来越凸显优势,是非常有前途的诊断癌症的分子标志物,目前已经有商品化的基因甲基化检测试剂盒用于肺癌的早期诊断,例如:2012年德国Epigenomic公司单指标SHOX2基因甲基化检测获得了CE认证;2017年上海透景公司双指标组合SHOX2/RASSF1A基因甲基化检测获得了CE和CFDA认证,填补国内空白同时,也开启了肺癌诊断的分子病理时代。
支气管镜取样,分子病理与传统病理联合检测,能够更灵敏的发现早期癌变,是未来诊断肺癌的发展方向。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#小结节#
76